مقاله درباره بی اختیاری ادرار در خانمها –
دفع غیر ارادی ادرار را بی اختیاری ادرار می گویند. میلیونها نفر خانم در سرتاسر دنیا مبتلا به بی اختیاری ادرار هستند. بعضی از خانمها ممکن است در حین خندیدن و یا دویدن چند قطره ادرار دفع نمایند. یک عده دیگر درست قبل از دفع چند قطره ادرار احساس فوریت در ادرار کردن می کنند، طوری که بلافاصله باید خود را جهت ادرار کردن به مکان مناسب برسانند.
بسیاری دیگر از خانمها دارای هر دو مشکل (بی اختیاری ادراری حین خندیدن و احساس فوریت در ادرار کردن) می باشند. بی اختیاری ادراری ممکن است اندک بوده و سبب مزاحمت مختصر فرد گردد و ممکن هم است شدید و طاقت فرسا باشد. بعضی از خانمها بعلت بی اختیاری ادراری از شرکت در مهمانی ها، رفتن به خیابان و شرکت در فعالیتهای اجتماعی پرهیز می کنند. گاها بی اختیاری ادراری در حین رابطه زناشوئی اتفاق می افتد و سبب استرس روانی شدید می گردد.
خانمها دو برابر مردان دچار بی اختیاری ادراری می شوند. علت آن ساختمان خاص دستگاه ادراری خانمها، حاملگی، زایمان و یائسگی می باشد. ولی در هر دو مرد و زن بیماریهای عصبی، مشکلات فیزیکی و بالا رفتن سن، سبب بی اختیاری ادراری می شوند.
خانمهای مسن بیشتر از خانمهای جوان مبتلا به بی اختیاری ادرار می شوند. ولی این دلیل بر این نیست که با بالا رفتن سن یک خانم مبتلا به بی اختیاری ادراری خواهد شد. بی اختیاری ادراری یک مشکل پزشکی است و پزشک به شما کمک خواهد کرد که راه حلی برای آن پیدا کنید. برای بی اختیاری ادراری یک درمان منفرد برای همه وجود ندارد، ولی بسیاری از خانمها از جراحی سود می برند.
در بدن مرد و زن برای جلوگیری از بی اختیاری ادراری دو عدد اسفنکتر در مسیر خروجی ادرار قرار دارند که به اسفنکتر داخلی (جنس آن از عضله صاف است، در گردن مثانه قرار دارد و غیر ارادی می باشد، یعنی تحت کنترل ما نیست) و اسفنکتر خارجی (جنس آن از عضله مخطط است، در دور مجرای ادرار قرار دارد و ارادی می باشد، یعنی تحت کنترل ما است) معروف هستند (گالری عکس، شکل 1). برای ذخیره، نگهداری و دفع طبیعی ادرار باید عضلات مثانه و اسفنکترها و عصب گیری آنها طبیعی باشند. بنابراین هر نوع اختلال در عضلات فوق و عصب گیری مثانه و اسفنکترها می تواند منجر به بی اختیاری ادرار شود. مثلا اگر بعلت ضربه به مجرای ادرار (افتادن از بلندی) اسفنکتر خارجی آسیب ببیند، سبب بی اختیاری ادرار می شود.
هنگام ادرار کردن، عضله مثانه منقبض شده و ادرار را بیرون می ریزد. برای دفع ادرار ما باید بطور ارادی اسفنکتر خارجی را شل کنیم تا ادرار خارج گردد. ما از این مکانیسم استفاده می کنیم و تا پیدا کردن زمان و مکان مناسب جهت دفع ادرار، می توانیم جلوی خارج شدن ادرار را بگیریم. اگر مثانه به ناگهان منقبض شود و یا اینکه ما نتوانیم اسفنکتر خارجی را منقبض کنیم، بی اختیاری ادراری اتفاق می افتد. اگر عضله اسفنکتر آسیب ببیند با مختصر افزایش فشار داخل مثانه، ممکن است بی اختیاری ادراری اتفاق بیفتد. در افراد چاق چون فشار وارده از خارج بر روی مثانه افزایش می یابد، هم شیوع بی اختیاری ادراری بیشتر است و هم شدت آن. کاهش وزن به این بیماران کمک می کند که بی اختیاری ادراری را کنترل کنند.
انواع بی اختیاری ادراری
1. بی اختیاری ادراری استرسی
کلمه استرس در اینجا به همان معنی عام که در استرس و اضطراب بکار می رود، نیست. بنده معادل فارسی مناسب برای آن پیدا نکردم، ولی اگر به توضیحات زیر توجه فرمائید، پی به معنی استرس در اینجا خواهید برد.
اگر شما هنگام خندیدن، نشستن و بر خواستن، سرفه کردن و هر نوع مانوری که فشار داخل شکم را زیاد می کند، دچار بی اختیاری ادرار می شوید، ممکن است دارای بی اختیاری ادراری استرسی باشید. تغییرات فیزیکی ناشی از حاملگی، زایمان و یائسگی ممکن است سبب بی اختیاری ادراری استرسی شوند. این نوع بی اختیاری ادراری در خانمها شایع است و اغلب قابل درمان می باشد. مثانه در خانمها توسط عضلات کف لگن، واژن و لیگامانها (رباطها) در محل خود نگهداری می شود.
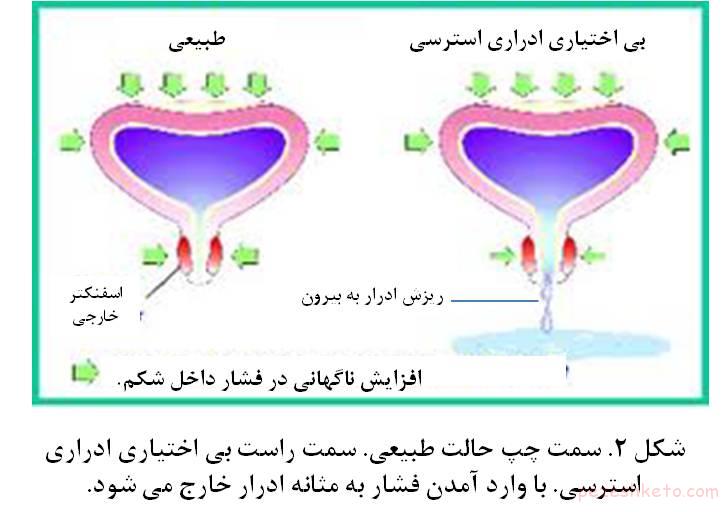
در اثر حاملگی و زایمان مشکل، این ساختمانهای نگهدارنده مثانه آسیب دیده و مثانه ول می شود که در اصطلاح می گویند که مثانه دچار افتادگی شده است. مثانه در این حالن بطرف پائین و قعر لگن و بطرف واژن افتادگی پیدا می کند. در حالت طبیعی فشار داخل شکم به مثانه، گردن مثانه و ابتدای مجرای ادرار منتقل می شود و سبب می شود که گردن مثانه و مجرا بسته باقی بماند. در افتادگی مثانه دیگر فشارهای داخل شکمی به خود مثانه منتقل می شوند ولی به گردن مثانه و ابتدای مجرا منتقل نمی شوند، در نتیجه با افزایش مختصر فشار داخل شکم (سرف کردن، خندیدن) ادرار نشت پیدا می کند (شکل 2). در این خانمها بهترین درمان این است که با عمل جراحی مثانه را بطرف بالا کشیده و سر جای طبیعی ثابت کنند.
هر قدر تعداد زایمانها بیشتر و زایمانها مشکل تر باشند، احتمال بی اختیاری ادراری استرسی و شدت آن بیشتر می شود. یک هفته مانده به پریود ماهانه بی اختیاری ادرای می تواند بدتر شود، علت آن این است که کاهش میزان استروژن خون سبب کاهش قدرت عضلات فشارنده مجرا شده و نشت ادرار راحتر می شود. بدنبال یائسگی میزان شیوع بی اختیاری ادراری استرسی افزایش می یابد.
2. بی اختیاری ادراری فوریتی
مثانه حدود 400 میلی لیتر گنجایش دارد. البته این میران در افراد مختلف متغیر است. با پر شدن مثانه یک رفلکسی ایجاد می شود که ما احساس می کنیم که باید مثانه را خالی کنیم ولی می توانیم انقباضات مثانه را مهار کرده و تا زمان و مکان مناسب تخلیه مثانه و ادرار کردن را به تعویق بیندازیم. گاها مثانه به ناگهان منقبض شده و به ما احساس ادرار کردن دست می دهد و این احساس آنقدر شدید است که نیاز فوری به تخلیه مثانه ایجاد می شود. اگر در شما بدنبال احساس فوریت در ادرار کردن چند قطره ادرار خارج می شود، احتمالا دچار بی اختیاری ادراری فوریتی شده اید. علت شایع آن انقباض نامناسب مثانه است.
چرا نامناسب، برای اینکه مثانه هنوز پر نشده دچار انقباض می شود، این انقباض گاهی آنقدر شدید است که مثانه کاملا خالی می شود. علت آن معمولا سیگنالهای عصبی غیر طبیعی هستند که سبب انقباض عضله مثانه می شوند.
در بی اختیاری ادراری فوریتی شما در هنگام خواب، پس از خوردن اندکی مایعات و حتی باشنیدن صدای جاری شدن آب، دچار بی اختیاری ادراری می شوید. بعضی حالات و داروها مثل اضطراب و مصرف داروهای مدر سبب تشدید بی اختیاری ادراری فوریتی می شوند. پرکاری تیروئید و دیابت کنترل نشده سبب بدتر شدن این حالت می شود. هنگامی مثانه دچار انقباضات غیر ارادی می شود که اعصاب مثانه در اثر بیماریهای نخاعی و مغزی آسیب دیده باشند. بیماری ام اس، پارکینسون، آلزایمر، و سکته مغزی از علل بی اختیاری ادراری فوریتی هستند.
3. بی اختیاری ادراری ناشی از مثانه بیش فعال
وقتی اعصاب غیر طبیعی سیگنالهائی را در زمانهای غلط به مثانه بفرستند، سبب ایجاد مثانه بیش فعال می شوند. این سیگنالها سبب می شوند که بدون اطلاع، عضله مثانه منقبض گردد. ادرار کردن تا هفت بار در روز برای یک خانم طبیعی است، ولی این بیماران بیش از این تعداد دفعات ادرار می کنند. با هر بار انقباض غیر طبیعی و نا مناسب مثانه بیمار احساس ادرار کردن می کند.
مثانه بیش فعال دارای یک عده علائم اختصاصی مربوط به خود است که عبارتند از:
• تکرر ادرار روزانه و شبانه: بیمار در روز بیش از 7 بار و در شب بیش از دو بار احساس ادرار کردن دارد.
• احساس فوریت در ادرار کردن: یک احساس ناگهانی و قوی به ادرار کردن که بیمار باید بلافاصله مثانه خود را خالی کند.
• بی اختیاری فوریتی: بدنبال احساس ناگهانی برای دفع ادرار بیمار دچار بی اختیاری ادرار می شود.
• تکرر ادرار شبانه
4. بی اختیاری ادراری عملی
بی اختیاری ادراری عملی بدین معنی است که بیمار بعلت وجود یک مشکل جسمی دچار بی اختیاری ادراری می شود. در این نوع بی اختیاری ادراری افرادیکه دارای یک بیماری پزشکی هستند که سبب ایجاد مشکل در فکر کردن، حرکت کردن، و برقراری ارتباط با دیگران شده است، نمی توانند خود را به دست شوئی برسانند و دچار بی اختیاری ادراری می شوند. به عنوان مثال فردی که دارای بیماری آلزایمر است، ممکن است نتواند برنامه ریزی کند که به موقع خود را به دستشوئی برساند. بی اختیاری ادراری عملی ناشی از مشکلات فیزیکی و پزشکی است.
با بالا رفتن سن میزان التهاب مفاصل نیز بیشتر می شود و سبب مشکل در راه رفتن می گردد. یکی از علل شایع بی اختیاری ادراری خانمها در خانه سالمندان همین مشکلات مفصلی و مشکل در راه رفتن است.
5. بی اختیاری ادراری لبریزی
برای درک این نوع بی اختیاری ادراری یک لیوانی را تجسم کنید که کاملا پر شده است، حال هر قطره اضافی آب اگر به این لیوان اضافه شود، لبریز شده و بیرون می ریزد. این در مورد مثانه نیز صدق می کند. اگر مثانه کاملا پر شود، هر قطره اضافی ادرار، بصورت بی اختیاری ادراری بیرون خواهد ریخت. اگر عضلات مثانه دچار ضعف شوند و یا انسدادی در مسیر خروجی ادرار اتفاق بیفتد، ممکن است سبب این نوع بی اختیاری ادراری گردد. سردسته بیماریهائی که سبب ضعف عضلات مثانه می شوند، دیابت است.
در بیماری دیابت بعلت آسیب به اعصاب مثانه بیمار پر شدن مثانه را حس نمی کند و کم کم عضلات مثانه دچار ضعف می شوند. گاها بعضی از بیماران دیابتی که مبتلا به ضعف عضلات مثانه شده اند، حدود دو لیتر ادرار در مثانه دارند ولی آنرا حس نمی کنند. از علل انسداد مسیر ادرار می توان از تومورها و سنگ نام برد. این نوع بی اختیاری ادراری در خانمها نادر است.
6. بی اختیاری ادراری واقعی
در این نوع بی اختیاری ادراری ما بین سیستم ادراری و دستگاه تناسلی یک رابطه ای ایجاد می شود و از انواع خطیر بی اختیاری ادراری است. در خانمهای که زایمان مشکل داشته اند و یا بعد از تعدادی از جراحیها در خانمها، ممکن است ما بین مثانه و واژن یک رابطه برقرار شود و ادرار از مثانه مستقیما وارد واژن گردد که به آن فیستول مثانه به واژن می گویند. در این نوع بی اختیاری ادراری، چون ادرار مستقیما از مثانه وارد واژن می شود، خانم همیشه خیس است و در ضمن خودش نیز طبق روال عادی ادرار می کند.
7. بی اختیاری ادراری مرکب
در خانمها بی اختیاری ادراری استرسی و فوریتی اغلب با همدیگر وجود دارند که به آن بی اختیاری ادراری مرکب می گویند. وقتی بررسی می کنیم بسیاری از خانمها دارای بی اختیاری ادراری استرسی یا فوریتی تنها نیستند، و بی اختیاری ادراری مرکب شایعترین نوع بی اختیاری ادراری در خانمها است.
8. بی اختیاری ادراری موقتی
بی اختیاری ادراری موقتی یک نوع بی اختیاری ادراری گذرا است. مصرف بعضی از داروها، عفونتهای دستگاه ادراری، محدودیت حرکتی، و عقب ماندگی روانی از علل بی اختیاری ادراری موقتی هستند. یکی دیگر از علل بی اختیاری ادراری موقتی یبوست شدید است که در آن محتویات روده سیستم ادراری را تحت فشار قرار داده و آنرا مسدود می کنند. گاها سرماخوردگی سبب بی اختیاری ادراری موقتی می شود که با خوب شدن سرفه، بی اختیاری ادراری نیز برطرف می شود.
چگونه بی اختیاری ادراری بررسی می شود؟
اولین قدم در درمان بی اختیاری ادراری، تشخیص نوع آن است بنابراین همیشه از پزشک خود درخواست کنید که نوع بی اختیاری ادراری شما را مشخص کند. اولین قدم در تشخیص نوع بی اختیاری ادراری صحبت کردن با بیمار و اخذ تاریخچه پزشکی است.
نوع ادرار کردن و نوع نشت ادرار کمک زیادی به تشخیص می کنند. برای اینکار اگر لازم باشد ما یک فرم مخصوص به بیمار می دهیم تا چند روز آنرا در منزل پر کند. در این فرم بیمار تمامی اطلاعات مربوط به ادرار کردن را وارد می کند. میزان مصرف مایعات روزانه، داروهائی که بیمار مصرف می کند، سابقه اعمال جراحی و سابقه هر نوع بیماری مهم هستند. اغلب پس از اولین ویزیت بیمار، می توان درمان را شروع کرد. در تعدادی از موارد لازم است برای تشخیص دقیق از تستهای زیر استفاده نمود:
• تست استرس مثانه: در این تست فشار داخل مثانه زیاد شده و نشت ادرار کنترل می شود.
• آزمایش و کشت ادرار که در آن عفونت ادراری و سایر پاتولوژیهای ادراری قابل تشخیص هستند.
• سونوگرافی از سیستم ادراری که اطلاعات ذیقیمتی را در اختیار ما قرار می دهد.
• سیستوسکوپی که در آن با وسایلی مجرا و مثانه رویت می شوند و از بررسیهای مهم در تشخیص نوع بی اختیاری ادراری می باشد.
• بررسیهای یورودینامیک که در آن فشارهای داخل مثانه و مجرا و بسیاری از پارامترهای دیگر بررسی می شوند.
بی اختیاری ادراری چگونه درمان می شود؟
بی اختیاری ادراری درمانهای زیادی دارد و هر بیماری از یک یا ترکیبی از این درمانها سود می برد. در زیر مهمترین انواع درمانهای بی اختیاری ادراری بطور خلاصه توضیح داده می شوند.
رفتار درمانی: ممکن است پزشک بعد از اینکه نحوه ادرار کردن شما در طول یک هفته را از روی پرسشنامه متوجه شد، به شما توصیه هائی در مورد نحوه ادرار کردن بکند. مثلا هر 2 ساعت مثانه خود را خالی کنید و زمان آنرا کم و زیاد نکنید که به آن ادرار کردن در زمان مشخص گفته می شود. پس از آنکه بیمار کنترل ادرار خود را بدست آورد، مدت زمان مذبور کم کم زیاد می شود. رفتار درمانی همراه با ورزش کجل خواهد بود که برای تقویت عضلات کف لگن مفید است و در زیر به عنوان یکی از درمانهای بی اختیاری ادراری توضیح داده می شود.
ورزش کجل: اولین قدم در ورزش کجل (Kegel) پیدا کردن عضله هائی است که می خواهیم تقویت کنیم. یک روش این است که شما تصور کنید که بر روی یک گوی گوچک نشسته اید و می خواهید این گوی را با واژن خود بلند کنید. حال تصور کنید که چگونه و با منقبض کردن چه عضلاتی می توانید اینکار را بکنید. سعی کنید در همان زمان هیچ عضله دیگری را منقبض نکنید. دقت کنید که شکم، کفلها و ساق پاها سفت نشوند، فقط عضلات لازم منقبض شوند. منقیض کردن عضلات اشتباهی فشار زیادی را بر عضلات کنترل مثانه وارد می کند.
فقط عضلات کف لگن را منقبض کنید. تنفس خود را نگه ندارید و موقع ادرار کردن اینکار را انجام ندهید. اینکار را تکرار کنید ولی بیش از حد آنرا انجام ندهید. در شروع یک محل ساکت و آرام را باید انتخاب کنید تا بتوانید تمرکز کنید. عضلات کف لکن را بطرف داخل بکشید و تا 3 بشمارید و سپس خودتان را شل کنید و باز تا 3 بشمارید. در روز در سه وعده ده بار اینکار را تکرار کنید. ابتدا سعی کنید که در حالت دراز کش این تمرین را انجام دهید (شکل3) آن راحترین حالت است، چون عضلات نیازی ندارند که بر علیه نیروی جاذبه زمین فعالیت کنند.
وقتی عضلات شما قوی شد، این تمرین را در حالت نشسته و ایستاده انجام دهید. افرادیکه این تمرین را انجام می دهند باید پر حوصله باشند و عصبانی نشوند. آن فقط 5 دقیقه در روز زمان شما را می گیرد. معمولا 6-3 هفته طول می کشد تا شما احساس بهبودی در کنترل مثانه بکنید.
تجویز دارو برای مثانه بیش فعال: اگر شما مثانه بیش فعال دارید باید از داروهائی که ورود سیگنالهای عصبی به مثانه را مهار می کنند استفاده کنید. آنها کلا از یک رده دارو هستند که تحت عنوان مهار کننده های سیستم عصبی کولینرژیک نامیده می شوند. همه آنها دارای یک عده عوارضی هستند که عبارتند از: خشکی دهان، تاری دید، یبوست، افزایش ضربان قلب و گرگرفتگی. تفاوت این داروها در میزان عارضه آنها است. افرادیکه دارای بیماری آب سیاه در چشم هستند، نباید از این داروها استفاده کنند.
وسایل داخل واژن برای بی اختیاری ادراری استرسی:
یکی از علل بی اختیاری ادراری استرسی ضعف عضلات کف لکن است که نمی توانند مثانه را در محل طبیعی خود نگهداری کنند. یک وسیله ای بنام پِسِر (Pessary) وجود دارد که در داخل واژن گذاشته می شود که سبب فشرده شده جدار مجرای ادرار از داخل واژن می شود و جلوی بی اختیاری ادراری را می گیرد. فشار سبب می شود که مجرا در محل طبیعی خود قرار گیرد و ادرار کمتر نشت پیدا کند.
تزریق مواد مختلف در محل اسفنکتر خارجی: همانطور که در قسمت اول این مبحث ذکر شد، مهمترین عضوی که سبب جلوگیری از بی اختیاری ادراری می شود، اسفنکتر خارجی است. در مواردیکه این اسفنکتر آسیب می بیند (مثلا پارگی مجرای ادراری) برای تقویت آن با سوزنهای مخصوصی مواد حجم دهند مثل کلاژن در آن تزریق می شود. این مواد در داخل اسفنکتر خارجی و اطراف گردن مثانه تزریق می شوند تا مانعی بر سر راه نشت ادرار ایجاد کنند (شکل 5).
با گذشت زمان بدن ممکن است مقداری از این مواد را جذب کند و نیاز به تزریق مجدد باشد. قبل از تزریق باید یک تست حساسیت جلدی انجام داد تا مشخص شود که آیا بیمار به ماده مذبور حساسید دارد یا نه؟
جراحی برای بی اختیاری ادراری استرسی: همانطور که قبلا ذکر شد، تحت شرایطی که مهمترین آنها زایمان است، مثانه از محل خود حرکت کرده و به قعر لگن افتادگی پیدا می کند. برای این نوع بی اختیاری ادراری یک عمل جراحی بسیار موثر وجود دارد که در آن مثانه با عمل جراحی بالا کشیده شده و در محل جدیدی فیکس می شود. این عمل را به سه روش انجام می دهند، در یکی از آنها از راه شکم مثانه بالا کشیده می شود و در دوروش دیگر با استفاده از نوارهائی (Sling) دور مجرای ادرار قلاب درست شده و بالا کشیده می شود. عمل کردن افتادگی مثانه از راه واژن، بی اختیاری ادراری استرسی را اصلاح نمی کند.
سونداژ مثانه: اگر مثانه بنا به دلایلی نمی تواند خود را خالی کند (ضعف عضلات مثانه و آسیب به عصب گیری مثانه) یکی از روشهای مناسب سونداژ متناوب مثانه است. مثلا به بیمار یاد داده می شود که هر 4 ساعت به خود سوند زده و مثانه را خالی کند. این یک درمان موثر در بیماران دیابتی که نمی توانند مثانه خود را خالی کنند است. میلیونها نفر در دنیا از این روش استفاده می کنند. سونداژ مثانه در خانمها بسیار آسان و یاد گرفتن آن نیز ساده است.
سایر اقدامات درمانی که برای کنترل نشت ادرار کمک کننده هستند:
بسیاری از خانمهائی که دچار نشت ادرار می باشند، از پدهائی که در دوران پریود استفاده می کنند، برای جلوگیری از آلوده شدن لباس به ادرار استفاده می نمایند. آن در بعضی خانمها یک روش مناسب است. عده ای دیگر نیز یاد می گیرند که با کمتر خوردن بعضی مواد غذائی مثل قهوه و چای، نشت ادرار کمتر می شود. در نهایت تعدادی از خانمها نیز از بیان کردن مشکل خود واهمه دارند. بسیاری از آنها با درمان بهبود پیدا می کنند، ولی خود را زجر داده و با کسی مشکل را درمیان نمی گذارند. آنها پوشک را ترجیح می دهند. باید گفت که استفاده طولانی مدت از پوشک سبب تحریک پوست، زخم شدن پوست و کاهش اعتماد به نفس می شود.
بطور خلاصه:
• بی اختیاری ادراری در خانمها شایع است.
• تمامی انواع بی اختیاری ادراری قابل درمان هستند.
• بی اختیاری ادراری در هر سنی قابل درمان است.
• شما نیازی ندارید که بخاطر بی اختیاری ادراری خود را اذیت کنید و مشکلتان را مخفی نگهدارید.