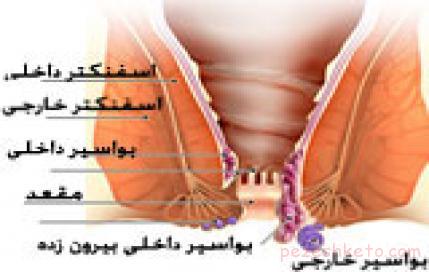
بواسیر عبارت است از سیاهرگهای گشادشده ( واریسی) در راست روده یا مقعد. بواسیر ممکن در مجرای مقعدی (بواسیر داخلی) یا در مدخل مقعد (بواسیر خارجی) واقع شده باشد. بواسیر ممکن است سالها وجود داشته باشد اما تنها با وقوع خونریزی بدان پیبرده شود.
علایم شایع :
خونریزی. امکان دارد خون قرمز روش به صورت رگههایی در اجابت مزاج دیده شود یا به دنبال اجابت مزاج، خون به مقدار کم و به مدتکوتاهی چکه کند.
درد، خارش یا ترشح مخاطی پس از اجابت مزاج
وجود یک برجستگی در مقعد
احساس این که پس از اجابت مزاج، راست روده بهطور کامل تخلیه نشده باشد (این حالت تنها در مورد بواسیر بزرگ دیده میشود).
التهاب و تورم
علل :
وارد آمدن فشار مکرر به سیاهرگهای مقعد یا راست روده
عوامل افزایش دهنده خطر
رژیم غذایی بدون فیبر
نشستن یا ایستادن به مدتطولانی
چاقی
یبوست
کمشدن تون عضلانی در سنین بالا
جراحی راست روده یا پارگی مجرای تناسلی به هنگام زایمان و دوختن آن
بیماری کبدی
سرطان روده بزرگ
لواط
بالا بردن فشار خون در سیستم سیاهرگی دستگاه گوارش
پیشگیری :
برای اجابت مزاج عجله نکنید و در عین حال از زور زدن و نشستن طولانیمدت در توآلت خودداری کنید.
اگر اضافه وزن دارید، وزن خود را کاهش دهید.
مقدار فیبر غذایی را در رژیم خود افزایش دهید.
روزانه ۱۰-۸ لیوان آب بنوشید.
بهطور منظم ورزش کنید.
عواقب مورد انتظار :
بواسیر معمولاً با مراقبت مناسب خوب میشود، اما علایم ممکن است افت و خیر داشته باشند (یعنی بواسیر ممکن است پس از یک دوره یبوست دوباره ظاهر شود). در مواردی که به درمان محافظهکارانه خوب پاسخ نمیدهند شاید جراحی مورد نیاز باشد.
عوارض احتمالی
کمخونی فقر آهن اگر خونریزی قابل توجه باشد.
درد شدید در اثر وجود لخته خون در بواسیر
عفونت یا زخم شدن بواسیر
اصول کلی :
برای تشخیص قطعی ممکن است یکی از روشهای زیر انجام شوند: آنوسکپی (دیدن مقعد با کمک یک لوله کوتاه به نام آنوسکپ، وسیلهای لنزدار و دارای یک منبع نورانی در سر آن است)، یا پروکتوسکپی (دیدن راست روده و قسمت پایینی روده بزرگ یا وسیلهای به نام پروکتوسکپ، که وسیلهای اپتیک و دارای یک منبع نورانی در سر آن است).
درمان با هدف تخفیف علایم صورت میگیرد.
هیچگاه برای اجابت مزاج زور نزنید.
پس از اجابت مزاج، ناحیه را با ملایمت پاک کنید.
برای تخفیف درد، روزانه چندین بار هر بار به مدت ۲۰-۱۰ دقیقه در آب گرم بنشینید.
برای تخفیف درد و تورم ناشی از وجود لخته در بواسیر یا بیرون زدگی بواسیر، یک روز در رختخواب استراحت کنید و روی ناحیه کیسه یخ بگذارید.
در مواردی که مقاوم به درمان هستند، امکان دارد نیاز به جراحی وجود داشته باشد. روشهای مختلفی وجود دارند:
بستن یک باند لاستیکی در قاعده بواسیر؛
اسکلروتراپی (تزریق مواد شیمیایی برای بسته شدن سیاهرگها و تشکیل بافت جوشگاهی)؛
جراحی با سرما (یخ زدن بواسیر با نیتروژن مایع)؛
انعقاد بواسیر (با اشعه مادون قرمز یا لیزر)؛
در آوردن بواسیر
داروها :
برای درد خفیف، خارش، یا کاهش تورم، میتوان از داروهایی که اختصاصاً برای تخفیف علایم بواسیر ساخته شدهاند استفاده کرد. اگر علایم بواسیر به هنگام حاملگی رخ دهند، از پزشک خود در مورد داروهای مناسب که در حاملگی مشکلی ایجاد نکند سؤوال کنید.
اگر نیاز به استفاده از مسهل باشد، از نرمکنندههای اجابت مزاج استفاده کنید.
فعالیت در زمان ابتلا به این بیماری :
محدودیتی برای آن وجود ندارد. کار روده با آمادگی جسمانی مناسب بهبود مییابد.
رژیم غذایی :
برای پیشگیری از یبوست، یک رژیم متعادل حاوی مواد غذایی دارای فیبر زیاد، مثل میوههای تازه، کلوچه، حبوبات، سبزیجات و غلات سبوسدار داشته باشید.
روزانه ۱۰-۸ لیوان مایعات بنوشید.
اگر اضافه وزن دارید، وزن خود را کم کنید.
درچه شرایطی باید به پزشک مراجعه نمود؟
اگر در همان جایی که بواسیر بوده است یک برجستگی سفت تشکیل شود.
اگر بواسیر باعث درد شدید میشود که با درمانهای ذکر شده در بالا تخفیف نیابد.
اگر خونریزی زیاد باشد (بیش از مقداری که در قسمت علایم ذکر شد). البته باید به یادداشت که خونریزی ممکن است یکی از علایم اولیه سرطان باشد.
شیوه های جدید معالجه هموروئید (بواسیر) :
هموروئید یا بواسیر بیماری بسیار شایعی است که افراد را در سنین مختلف چه جوان و چه پیر مبتلا می کند اما بسیاری افراد به علت شرم از بیان آن و مراجعه به پزشک خودداری می کنند.
مقاله زیر از پزشک تو به شیوه هاى جدید درمان این بیمارى مى پردازد.شما ممکن است با اسم هموروئید آشنا نباشید ولى حتماً کلمه بواسیر را شنیده اید. بایستى متذکر شد که هموروئید همان بواسیر است و یکى از بیمارى هاى شایع جراحى است و حدود ۷۵ درصد افراد به ویژه افراد بالاى ۳۰ سال در طول زندگى خود به این بیمارى مبتلا مى شوند.
• هموروئید چیست ؟
هموروئیدها بالشتک هاى عروقى طبیعى هستند که در ناحیه کانال مقعدى در قسمت ۴ سانتى مترى انتهاى روده بزرگ (راست روده) قرار دارند و در دو قسمت داخل و خارج کانال مقعد قرار دارند که به آن هموروئیدهاى داخلى و خارجى مى گویند.
هموروئیدها ارگان هاى طبیعى این ناحیه هستند که در اثر زور زدن به دنبال یبوست مزاج و یا اسهال مى توانند پرخون و متورم شده و در صورت تکرار یبوست و زور زدن موقع اجابت مزاج این بالشتک هاى عروقى متورم و دچار پارگى و زخمى شده و به صورت خونریزى و بیرون زدگى و گاهاً درد به هنگام اجابت مزاج خود را نشان دهند.
• انواع هموروئید:
هموروئیدهاى داخلى از نظر شدت علائم به چهار درجه تقسیم مى شوند.
درجه اول: خونریزى بدون بیرون زدگى
درجه دوم: خونریزى همراه بیرون زدگى که خودبه خود جا مى رود
درجه سوم: خونریزى به همراه بیرون زدگى که با دست جا مى رود
درجه چهارم: خونریزى به همراه بیرون زدگى که با دست جا نمى رود
هموروئیدهاى خارجى معمولاً به صورت یک برجستگى خارجى در بیرون ناحیه مقعد قرار داشته و اکثراً با درد و تورم همراه است.
• چه عواملى باعث ایجاد هموروئید مى شود؟
علت واقعى هموروئید مشخص نیست. ولیکن عوامل مهم و موثر در بروز آن عبارتند از:
۱- یبوست مزمن
۲- اسهال مزمن
۳- زور زدن موقع اجابت مزاج
۴- نشستن طولانى مدت در توالت
۵- افزایش سن
۶- عوامل ارثى
۷- حاملگى
۸- تحرک کم
۹- مصرف غذاهاى کم فیبر، عدم استفاده از میوه جات و سبزیجات، مصرف الکل و…
• علایم و نشانه هاى هموروئید چیست؟
خونریزى: اولین و شایع ترین علامت خونریزى است. خونریزى هنگام اجابت مزاج است که پس از دفع مدفوع سفت ایجاد مى شود و به صورت خون روشن و تازه روى کاسه توالت مى چکد. وضعیت آن طورى است که اکثراً پس از مدفوع است و به عبارتى از مدفوع جدا است.
افراد بایستى متوجه باشند که اگر خون مخلوط با مدفوع باشد بایستى به سایر عوامل مثل سرطان ها، پولیپ ها و کولیت ها مشکوک شده و حتماً بررسى کامل کولون توسط جراح متخصص کولورکتال انجام شود.
خروج توده (بیرون زدگى): دومین علامت بیرون زدگى است که گاهاً بالشتک هاى هموروئیدى از مقعد خارج شده که خود به خود جا رفته و یا براى جااندازى نیاز به دستکارى دارند و گاهى آنقدر وسیع هستند که قابل جااندازى نیستند و بایستى سریع تر به جراح مراجعه شود.
درد: سومین علامت درد است که در هموروئیدهاى درجه سوم، چهارم عارضه دار شده و یا هموروئیدهاى خارجى و مخلوط بروز مى کند.
• درمان هموروئید چگونه است ؟
اصولاً براى برطرف کردن علایم هموروئید با توجه به نوع و تشخیص پزشک متخصص در این رشته چندین روش درمانى وجود دارد.
۱- درمان طبى: که معمولاً براى هموروئیدهاى خفیف درجه اول و یا دوم توصیه مى شود که عبارت است از کنترل یبوست به وسیله مصرف رژیم غذایى پر فیبر مثل میوه جات و سبزیجات، کاهو، آلو، انجیر، نان سبوس دار، اصلاح عادت اجابت مزاج، استفاده از پمادهاى ضد هموروئید و استفاده از ملین ها و لگن آب گرم.
۲- درمان هاى سرپایى : امروزه پزشکان و بیماران درجستجوى راه هاى ساده، موثر و بدون عارضه و یا با کمترین عارضه هستند. از آنجا که روش هاى جراحى معمول با بسترى شدن بیمار، نیاز به بیهوشى، درد پس از عمل، احتمال خونریزى، ترشح، عفونت و از کارافتادگى همراه بوده و نیاز به مراقبت هاى طولانى مدت دارند، لذا تلاش هاى زیادى براى مهار بیمارى هموروئید به روش هاى متعدد سرپایى از قبیل کوتر کردن، منجمد کردن، رابر بند لیگاتور و سایر روش ها بوده است. ولیکن هیچکدام درمان قطعى براى تمام هموروئیدها نبوده و اکثر این روش ها محدودیت هایى دارند. از جمله شایع ترین این روش ها تا کنون روش بستن هموروئید با حلقه لاستیکى است.
• بستن با حلقه لاستیکى ( رابر بند):
یکى از روش هاى جدید و شایعى که طرفداران زیادى دارد بستن هموروئید با حلقه لاستیکى (رابر بند) است. این روش در مورد هموروئیدهاى درجه دوم و سوم مناسب بوده و به صورت سرپایى بدون استفاده از بى حسى و بیهوشى در مطب قابل انجام است. محدودیت هاى آن در مورد هموروئیدهاى خارجى و یا مخلوط است.
در این روش با کمک یک وسیله یک بارمصرف حلقه لاستیکى را روى قاعده هموروئید قرار داده تا به تدریج هموروئید سیاه شده و بیفتد. این روش در ایران و در بسیارى از مطب ها و درمانگاه هاى تخصصى کولورکتال انجام مى شود. مزیت این روش به سایر روش ها هزینه کم و نداشتن خطر ابتلا به بیمارى هاى عفونى است.
• روش بستن شریان هموروئید با استفاده از داپلر (DG-HAL ) :
در این روش نوین درمان، با پاکه (بالشتک) هموروئید برخورد غیرمستقیم مى شود. یعنى عروق اصلى تغذیه کننده هموروئید مسدود مى شود که نهایتاً منجر به کاهش و یا قطع جریان خون به بالشتک هموروئیدى شده و تورم آن از بین رفته، هموروئید چروکیده شده و در نتیجه علائم نیز از بین مى رود.
طبق گزارشات متعدد این روش بر انواع هموروئیدها نتایج خوبى داشته است.
این روش براى اولین بار در سال ۱۹۹۵ ابداع و از آن زمان در مراکز معتبر متعدد جهان به طور موفقیت آمیزى به کار رفته و امروزه استفاده از این روش تحول اساسى در درمان آسان و بدون عارضه و بدون بیهوشى هموروئید به وجود آورده و مورد استقبال جراحان قرار گرفته است. از مزایاى آن به کوتاه بودن زمان عمل، عدم نیاز به بیهوشى کامل در حین عمل، نداشتن درد و خونریزى و درصد موفقیت بالا مى توان اشاره کرد. خوشبختانه این روش در ایران نیز قابل انجام است.
• درمان به روش لیزر :
یکى دیگر از روش هاى جدید براى معالجه هموروئید استفاده از لیزر است که در نهایت برش و برداشتن بافت هموروئیدى است که با امواج لیزر صورت مى گیرد که روشى گران است و مزیت چندانى نسبت به جراحى ندارد. به طور کلى امروزه گرایش به اعمال جراحى سرپایى بخصوص رابربندینگ و روش DG – HAL رو به افزایش است و استقبال جراحان از این روش رو به فزونى است، که هر دو روش مذکور در سال هاى اخیر در ایران معرفى گشته و در حال حاضر انجام مى گردد.
هیچ کس، به غیر از یک متخصص روده و مقعد، دوست ندارد در مورد بواسیر صحبت کند. اطلاعات کمی در مورد این بیماری در میان عموم وجود دارد، و از طریق رسانه های گروهی نیز اطلاعات کمی ارائه می شود، از اینرو افراد معمولاً تصور می کنند که این بیماری جزء بیماری های نادر است. درصورتی که برخلاف این تصور، افراد بسیار زیادی به آن مبتلا می شود. برطبق تحقیقاتی که در سال ۱۹۹۱ بر این بیماری انجام گرفت، مشخص شد که حدود ۱۰۰ میلیون امریکایی به آن مبتلا هستند.
مبتلایان بسیاری، احتمالاً از روی خجالت، به دنبال درمان آن برنمی آیند. برای این دسته از افراد، عمل دفع و نشستن بر سطوح سفت و سخت، بسیار دردناک و عذاب آور خواهد بود.
اما برای مبتلایان و همچنین آن دسته از افراد که به این بیماری مبتلا نیستند خبر خوبی داریم: راه های بسیاری برای پیشگیری و درمان این بیماری وجود دارد.
انواع مختلف بواسیر :
همه ی ما در قسمت مقعد، رگ های بواسیری داریم. اگر این رگ ها تحریک شوند، ممکن است ملتهب شده، ورم کرده یا حتی خونریزی کنند. این وضعیت معمولاً بواسیر نامیده می شود. بواسیر دو نوع دارد: بواسیر خارجی و بواسیر داخلی.
بواسیر خارجی :
بواسیر خارجی برآمدگی نرمی در اطراف دهانه ی مقعد است. گاهی اوقات ممکن است حالتی به نام بواسیر ترومبوز رخ دهد. در این وضعیت، یک لخته ی خونی ایجاد شده و آن برآمدگی سفت می شود. از آنجا که بافت های اطراف مقعد پوشیده از پایانه های عصبی است، بواسیر خارجی معمولاً بسیار دردناک است.
بواسیر داخلی :
از آنجا که پایانه های عصبی حساس در مقابل درد زیادی در داخل کانال مقعد وجود ندارد، این نوع بواسیر خیلی دردناک نیست. اما ممکن است که حین عمل دفع، این بواسیرها خونریزی کنند. گاهاً ممکن است این نوع بواسیر تا اندازه ای ملتهب شود که به خارج دهانه ی مقعد کشیده شود. این وضعیت سقوط و پایین آمدن بواسیر نامیده می شود.
به طور کلی، شدت بواسیر داخلی چهار درجه یا مرحله دارد:
در مرحله ی اول، بواسیرهای کوچکی در لایه ی داخلی دهانه ی مقعد ایجاد می شوند. در اکثر این افراد، این مرحله مورد توجه قرار نمی گیرد، مگر اینکه کشیده شدن مدفوع سخت بر روی سطح مقعد ایجاد کمی خونریزی کند.
دردرجه ی دوم، قسمت کوچکی از بواسیر در حین عمل دفع از دهانه ی مقعد بیرون می آید. اما بافت پیوندی کانال مقعد هنوز آنقدر سخت و محکم هست تا این بواسیرها را دوباره به داخل مقعد برگرداند.
در مرحله سوم، بواسیرهای دردناک در حالت پایین افتادگی و بیرون از مقعد باقی می مانند. اما می توان با دقت زیاد آنها را با دست به داخل دهانه ی مقعد بازگرداند.
شدیدترین و جدی ترین مرحله از این بیماری زمانی است که میزان زیادی از این بواسیرها در یک زمان از دهانه ی مقعد بیرون می آیند. این موقعیت دردناک و خطرناک نیاز به جراحی فوری دارد.
علائم بواسیر:
افرادی که به این بیماری مبتلا گشته اند، معمولاً حین عمل دفع دچار خونریزی، خارش، درد و ناراحتی در ناحیه مقعد می شوند. در موارد شدید، بواسیرهای داخلی ممکن است از دهانه ی مقعد بیرون بیایند، و بواسیرهای خارجی لخته های خونی ایجاد خواهند کرد.
آیا شما نیز در خطر ابتلا هستید؟
همه می توانند به بواسیر مبتلا شوند. در واقع بیش از نیمی از افراد پس از ۵۰ سالگی گرفتار این بیماری می شوند.
در اکثر موارد این بیماری از فشار و درد در هنگان انجام عمل دفع ایجاد می شود. از عوامل دیگر این بیماری می توان به وراثت، بالا رفتن سن، یبوست، اسهال، و عمل جنسی اشاره کرد.
وقتی کسی یکبار به این بیماری مبتلا شود، احتمال تکرار مداوم آن بسیار زیاد است. این به این دلیل است که تورم باعث ضعیف شدن دیواره های رگ ها می شود و در نتیجه آمادگی بیشتری برای تورم دوباره پیدا می کنند.
آیا راه هایی برای پیشگیری وجود دارد؟
اگر تابه حال آنقدر خوش شانس بوده اید که به این بیماری مبتلا نشوید، در اینجا راه هایی برای پیشگیری از آن آورده ایم. حتی اگر مبتلا به آن هستید، با این روش ها می توانید از ابتلا شدن دوباره در آینده جلوگیری کنید.
موادغذایی فیبردار بیشتر بخورید: خوردن بیشتر میوه جات، سبزیجات و حبوبات باعث می شود مدفوع بزرگتر شده و آسان تر دفع شود.
مایعات بیشتر بنوشید: خوردن مایعات زیاد، مدفوع را نرم تر می کند و فشار هنگام عمل دفع کمتر می شود.
عمل دفع را سرموقع انجام دهید: به تاخیر انداختن عمل دفع باعث خشک و سفت شدن مدفوع می گردد و دفع آن بسیار دشوار خواهد شد.
ورزش کنید: فعالیت بدنی باعث کاهش فشار وارد بر رگ ها شده و احتمال یبوست را نیز کاهش می دهد.
به مدت طولانی ننشینید و نایستید: نشستن و ایستادن به مدت طولانی بر رگ ها فشار وارد می آورد. اگر کارتان طوری است که باید برای مدتی طولانی بنشینید، حتماً هر از چند گاهی بلند شده و در اطراف چرخی بزنید.
خود درمانی برای تسکین موقت :
گرچه اکثر بواسیرها به خودی خود درمان می شوند، راه هایی هست که بتوانید این فرایند درمانی را سریعتر کرده و از میزان درد خود بکاهید.
حمام کنید: خوابیدن در وان آب گرم به مدت ۱۰ تا ۱۵ دقیقه از تورم و درد می کاهد.
یخ بگذارید: با گذاشتن کمپرس یخ بر روی قسمت آسیب دیده می توانید از تورم آن بکاهید.
از کرم استفاده کنید: کرم های موجود در بازار که حاوی عصاره ی فندق، هیدروکورتیزون یا سایر عوامل ضد التهاب هستند، می توانند به کاهش تورم و درد کمک کنند.
درمان های پزشکی و جراحی :
این نوع درمان ها معمولاً برای موارد حاد از بواسیر توصیه می شوند و شامل انواع زیر هستند:
بستن رگ: یک بند لاستیکی به دور بواسیر بسته می شود تا ورود جریان خون به آن را متوقف کند. پس از چند روز، بواسیرها و بند لاستیکی خشک و چروک شده و می افتند، اما ممکن است هفته ها طول بکشد تا ناحیه ی آسیب دیده به طور کامل درمان شود. این مرحله معمولاً بسیار دردناک و همراه با خونریزی است.
تصلب درمانی: یک محلول شیمیایی به داخل رگ تزریق می شود تا بواسیرها را جمع کرده و کوچک کند.
انعقاد: از یک لیزر برای سوزاندن و جمع کردن بافت های بواسیری استفاده می شود.
بواسیر برداری: این روش معمولاً زمان سقوط و پایین افتادن بواسیرها استفاده میشود. این روش به صورت عمل جراحی انجام می شود که نیاز به بستری شدن دارد.
مکمل های گیاهی :
روش دیگر برای درمان بواسیر استفاده از ترکیبات گیاهی است. یک مکمل گیاهی به نام همارون برای درمان بواسیر بسیار مفید شناخته شده و هیچ عوارض جانبی نیز ندارد.
عنصر فعال اصلی در همارون، عصاره ی تصفیه شده ی سوفورا ژاپونیکا یا درخت پاگودای ژاپنی است، که باعث نرمال کردن خاصیت نفوذپذیری رگ ها و مویرگ ها شده، دیواره های رگی را مستحکم می کند و مودغذایی لازم برای سلامت رگ ها را فراهم می کند. همارون باعث تسکین درد، خارش، حساسیت و ناراحتی بواسیر می شود.
تحقیقات انجام شده بر روی عصاره های سوفورا نشان داده است که %۹۴ از افرادی که از این ترکیب گیاهی استفاده کرده اند، فارغ از هرگونه خونریزی، خارش، تورم و التهاب بوده اند
منبع:pezeshkan.org