مقاله درباره میکرواینجکشن –
در مرحله اول برای تحریک تخمدانها، از داروهای هورمونی استفاده می شود. تزریق عضلانی آمپول HMG تخمدانها را برای رشد فولیکول تحریک می کند و تزریق عضلانی آمپول HCG باعث بلوغ تخمک ها و انجام تخمک گذاری می شود.
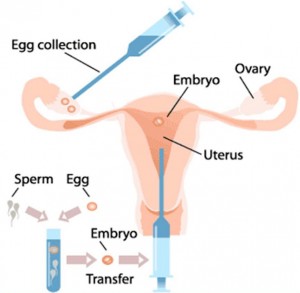
در مرحله دوم عمل تخمک گیری با یکی از دو روش لاپاراسکوپی یا با مشاهدات سونوگرافی از طریق واژینال امکان پذیر است که در پژوهشکده رویان این کار با استفاده از روش دوم انجام می گیرد.
در روش دوم نیازی به بیهوشی نیست و با یک بیهوشی کوتاه مدت یا بی حسی موضعی قابل انجام است. با استفاده از دستگاه سونوگرافی پزشک فولیکول ها را مشاهده می کند و با سوزن های مخصوص مایع فولیکولی همراه با تخمک کشیده می شودکه به این عمل اصطلاحا پانکچر می گویند.
در مرحله سوم ابتدا سلولهای دور تخمک به کمک آنزیم جدا می شود سپس اسپرم به داخل تخمک تزریق می شود. در عمل میکرواینجکشن نیز برای افزایش درصد موفقیت چندین تخمک لقاح می یابد لذا تعداد جنین های تشکیل یافته زیاد است که اگر این جنین ها کیفیت مطلوبی داشته باشند تعدادی از آنها با صلاحدید زوج منجمد و نگهداری می شوند تا در صورت نیاز برای بارداری های بعدی از این جنین ها استفاده شود.
در مرحله چهارم و پایانی نیز نیازی بیهوشی عمومی نیست. جنین به وسیله یک کاتتر به داخل رحم منتقل می شود و یکی دو ساعت بعد از انتقال جنین بیمار مرخص می شود.
 حدود ۱۰-۱۵ درصد زوجها نابارور هستند و در اغلب موارد نیاز است از روشهای کمک باروری -که در اصطلاح علمی به آنها (Assisted Reproductive Techniques)ART میگویند- استفاده شود. روشهای کمک باروری انواع بسیار زیاد دارند که از بسیار ساده شروع و به بسیار پیچیده ختم میشوند. باید دانست که هر زوجی نیازهای مخصوص به خودشان را دارند و باید روش مناسب همان زوج را به آنها پیشنهاد کرد.
حدود ۱۰-۱۵ درصد زوجها نابارور هستند و در اغلب موارد نیاز است از روشهای کمک باروری -که در اصطلاح علمی به آنها (Assisted Reproductive Techniques)ART میگویند- استفاده شود. روشهای کمک باروری انواع بسیار زیاد دارند که از بسیار ساده شروع و به بسیار پیچیده ختم میشوند. باید دانست که هر زوجی نیازهای مخصوص به خودشان را دارند و باید روش مناسب همان زوج را به آنها پیشنهاد کرد.
میکرواینجکشن ( ICSI ) مانند IVF و IUI یکی از روشهای کمک باروری (ART) است. برخلاف آی یو آی (IUI) که در آن اسپرمهای مرد توسط لولهای وارد رحم خانم میشوند، در IVF و ICSI، تخمک خانم با اسپرم مرد در خارج از بدن، در محیط آزمایشگاه باهم ترکیب میشوند و پس از لقاح، جنین حاصله در داخل رحم خانم گذاشته میشود. تفاوت IVF و ICSI در نحوه لقاح یافتن تخمک است.
در IVF اسپرم در معرض تخمک قرار داده میشود تا خودش وارد تخمک شود درحالیکه در ICSI اسپرم با سوزن مخصوص به داخل تخمک وارد میشود. ICSI مخفف کلمه Intra Cytoplasmic Sperm Injection است که ترجمه فارسی آن تزریق درون سیتوپلاسمی اسپرم میشود.
این تکنیک برای اولین بار در بلژیک در سال ۱۹۹۲ برای درمان ناباروری مردان استفاده شد و موفقیت ناشی از آن تحول عمدهای در درمان ناباروری با علت مردانه ایجاد نمود.
خصوصاً در مواردی که امکان انجام تلقیح اسپرم به داخل رحم (IUI) و لقاح خارج رحمی (IVF) وجود نداشته و یا نتایج لقاح در سیکلهای IVF قبلی منفی بوده باشد؛ استفاده از این روش میتواند امیدهای تازهای در زوجین برای موفقیت ایجاد نماید. معمولاً این روش در بیمارانی که اسپرم آنها از نظر تعداد و شکل دارای کیفیت پایینی است، مورد استفاده قرار میگیرد.
در تمام مواردی که شرایط رسیدن اسپرم به تخمک در رحم فراهم نباشد مانند بسته بودن لولههای رحمی، چسبندگیهای حفره لگنی، تعداد کم اسپرم و تحرک پایین اسپرم از روش ICSI استفاده میشود. میزان موفقیت این روش برای هر انتقال جنین در مراکز درمان ناباروری، بر اساس شرایط آزمایشگاه جنین شناسی و دقت متخصصین زنان در روند درمان، همچنین وضعیت اسپرم و تخمک و سن زن مورد ارزیابی قرار میگیرد. با توجه به شرایط گوناگون، میزان موفقیت در هر بار انجام عمل انتقال جنین متفاوت است و معمولاً بین ۳۰-۴۰ درصد میباشد.
IVF شامل چه مراحلی است؟
در روز عمل، تخمک تحت یک بیهوشی کوتاه و موقت از زن گرفته میشود. نمونه اسپرم از مرد گرفتهشده و در آزمایشگاه آندرولوژی شسته شده آماده استفاده برای انجام ICSI میگردد.
اسپرم پس از آماده سازی، توسط جنین شناس به داخل تخمک تزریق میشود و سپس تخمکهای تزریقشده با اسپرم همسر، در آزمایشگاه جنین شناسی درون دستگاه ״انکوباتور״ که محیطی مشابه رحم مادر را فراهم میسازد در دمای سی و هفت درجه و در محیط کشت مناسب، به مدت ۴۸-۷۲ ساعت قرار میگیرد.
به تخمک لقاح یافته، جنین گفته میشود. جنین تک سلولی شروع به تقسیم میکند و یک جنین چند سلولی ایجاد میشود. معمولاً جنین پس از ۴۸ تا ۷۲ ساعت هنگامی که به مرحله۴-۸ سلولی رسید به رحم زن منتقل میشود تا در آنجا لانه گزینی کند و بارداری انجام شود.
جهت افزایش شانس بارداری ٬ بیش از یک جنین درون رحم قرار داده میشود که این رویکرد گاه منجر به چندقلوزایی میگردد.
بروز چندقلوزایی به سن مادر (در زنان جوان تر احتمال چندقلوزایی بیشتر است) و تعداد جنینهای انتقالیافته بستگی دارد. در یک خانم ۲۰ تا ۲۹ ساله، با سه جنین انتقالیافته، احتمال چندقلوزایی ۴۶ ٪ است.
به طور کلی میتوان مراحل انجام عمل ICSI را به پنج مرحله تقسیم کرد: مرحله اول:
تحریک تخمکگذاری
مرحله دوم: جمعآوری تخمکها
مرحله سوم: تهیه و آماده سازی اسپرم
مرحله چهارم: لقاح و رشد جنین در محیط آزمایشگاه
مرحله پنجم: انتقال جنین به داخل رحم
تحریک تخمکگذاری:
با تجویز داروهای محرک تخمکگذاری در تخمدانهای بیمار، تعداد زیادی فولیکول حاوی تخمک رشد میکنند. در حالت طبیعی در هر سیکل قاعدگی تعدادی از فولیکولهای تخمدان شروع به رشد کرده ولی در مسیر رشد تنها یکی از فولیکولها به مرحله بلوغ کامل رسیده و در فرآیند تخمکگذاری از تخمدان رها میشود و بقیه در این مسیر تحلیل رفته و از بین می روند.
ولی با تجویز داروهای باروری تعداد بیشتری از فولیکولهای تخمدان رشد یافته و به بلوغ نهایی میرسند و زمینه برای جمعآوری تعداد تخمک بیشتر فراهم میآید.
با افزایش تعداد تخمکهای جمعآوری شده تعداد جنینهای حاصل افزایشیافته و در نهایت شانس باروری افزایش مییابد. برای تحریک تخمدانها از هورمونهای مختلفی به صورت دارو استفاده میشود تا چندین فولیکول در تخمدان بالغ شوند. فولیکولها کیسههای پر از مایعی در تخمدان هستند که تخمک در آن رشد میکند و بالغ میشود.
تحریک تخمدان با استفاده از هورمون تحریککننده فولیکولی (FSH) انجام میشود که به صورت خوراکی و یا تزریقی به بیمار داده میشود. داروهای تحریک تخمکگذاری در پروتکلهای مختلفی به بیماران داده میشود که این پروتکلها بر اساس سن و وضعیت بیمار متفاوت است این داروها ممکن است به تنهایی یا در ترکیب باهم استفاده گردند.
در اغلب اوقات داروهای تحریک تخمکگذاری در طی یک دوره ۱۰ روزه داده میشود. داروهایی که جهت تخمکگذاری استفاده میگردد شامل سوپرفکت، گنادوتردپین انسانی (HMG)، هورمون محرک فولیکول (FSH)، هورمون آزاد کننده گنادوتروپین (GnRH) و گنادوتروپین جفتی انسان (HCG) میباشد. این داروها ممکن است به تنهایی یا در ترکیب باهم استفاده گردد.
داروهای تحریک تخمکگذاری معمولاً از روز دوم یا سوم سیکل قاعدگی بر اساس برنامه درمانی شروع میشود و از روز هشتم با استفاده از سونوگرافی سریال و آزمایش خون روزانه، فولیکولهای بالغ شناسایی میشوند.
در نهایت برای رسیدگی کامل تخمک و آزاد شدن آنها، هورمون HCG تزریق میشود. حدود ۳۶-۳۸ ساعت بعد از تزریق HCG، تخمکگذاری رخ خواهد داد. این امر به تیم تخصصی IVF اجازه میدهد که زمان مناسب کشیدن یا آسپیراسیون تخمک (عمل پانکچر) را تعیین کنند.
جمعآوری تخمکها:
مرحله بعدی پس از هورمون درمانی، گرفتن تخمک (عمل پانکچر) است. با تحریک تخمکگذاری تخمدانها به اندازه پرتقال متوسط بزرگشده و معمولاً در نزدیکی دیواره واژن قرار میگیرند این امر کمک میکند که پزشک تحت بیهوشی عمومی یا موضعی از طریق دیواره واژن تخمکها را از تخمدان جمعآوری نماید.
عمل پانکچر غالباً با کمک مشاهدات سونوگرافی از طریق واژن (مهبل) انجام میشود. در این روش از مسیر واژینال با سوراخ کردن فولیکولها، محتوای آنها که تخمک و مایع فولیکولی است خارج میگردد. پزشک درحالیکه وضعیت تخمدان را در صفحه تلویزیونی سونوگرافی تحت نظر دارد یک سوزن بلند را از طریق واژن وارد تخمدان نموده و تخمکهای بالغ را به وسیله پمپ مکش جمعآوری مینماید.
در بعضی موارد استخراج تخمک از طریق لاپاراسکوپی انجام میگیرد. لاپاراسکوپی یک روش جراحی است که معمولاً نیاز به بیهوشی عمومی دارد. در این روش پزشک با استفاده از دستگاه لاپاراسکوپ قادر به مشاهده تخمدانها و لولههای رحمی میشود و مستقیماً از تخمدان، با استفاده از دستگاه مکنده، فولیکولها را تخلیه مینماید.
تهیه و آماده سازی اسپرم:
صبح روز جمعآوری تخمکها، مایع منی از همسر بیمار تهیه و پس از شستشو و آماده سازی، اسپرمهای سالم و بسیار فعال جدا میشوند.
لقاح و رشد جنین در محیط آزمایشگاه:
در این مرحله ابتدا سلولهای دور تخمک به کمک آنزیم جدا میشود سپس اسپرم با سوزن مخصوص با کمک میکروسکوپهای بسیار پیشرفته به داخل تخمک تزریق میشود.
صبح روز بعد، جنین شناس تخمکهای تزریقشده با اسپرم را بررسی میکند و در صورت لقاح برای مدت ۲۴ ساعت دیگر جنینها داخل انکوباتور قرار میگیرند تا به مرحله ۴تا ۸سلولی برسند و آماده انتقال به رحم مادر گردند. تشکیل شدن جنین و تعداد و کیفیت آنها بستگی به تعداد و کیفیت تخمک و اسپرم دارد.
انتقال جنین به داخل رحم این مرحله روش پیچیدهای نیست و بدون بیهوشی هم انجام میشود. در این روش جنینها در یک وسیله لولهای شکل نازک قرار میگیرند و از مسیر واژینال به رحم منتقل میشوند.
در موارد خاصی که انتقال جنین از راه واژینال مقدور نیست یا به صلاحدید پزشک انتقال جنین ممکن است با کمک لاپاراسکوپی انجام یابد که به این روش ZIFT گفته میشود. بسته به شرایط رحم، سن زن و کیفیت جنینها، تعداد مناسبی از آنها (حداکثر تا ۴ جنین) به داخل رحم زن انتقال داده میشوند.
معمولاً فرد دو ساعت بعد از انتقال جنین از مراکز درمانی مرخص میشود در بیشتر مراکز به افراد توصیه میشود سه روز در منزل استراحت مطلق داشته باشند به طوری که بیشتر روز را استراحت کرده و ترجیحاً از توالت فرنگی استفاده نمایند. پس از گذشت ۱۲ تا ۱۴ روز از انتقال جنین، مقدار هورمون HCG موجود در خون بیمار اندازهگیری میشود، افزایش این هورمون اولین نشانهی بارداری است.
چه موقع جنینها فریز میشوند؟
در صورتی که تعداد جنینهای تشکیل یافته زیاد باشد، (و یا در موارد خاص همچون خطر تحریک بیش از حد تخمدان، خونریزی واژینال در هنگام انتقال یا قبل از آن و یا وجود ضایعاتی چون پولیپ و میوم در رحم که عمل انتقال را دچار مشکل نماید) به تشخیص جنین شناس و متخصص زنان، تعدادی از جنینها در صورت رضایت زوجین فریز میشوند و چنانچه برای بار دیگر نیاز به تکرار سیکل درمانی وجود داشته باشد، تعدادی از جنینهای منجمد شده از حالت انجماد خارجشده و به رحم مادر منتقل میگردند و در دورههای بعدی درمان، پروسهی تحریک تخمدان و جمعآوری تخمکها حذف خواهد شد.
مصرف دارو بعد از انجام انتقال جنین
هورمون پروژسترون نقش مهمی در لانه گزینی جنین در رحم و تداوم بارداری دارد. این هورمون از طرفی باعث استحکام لایههای رحم شده و از سوی دیگر انقباضات رحمی را کاهش میدهد. لذا تزریق پروژسترون و استفاده از شیاف واژینال آن باید به طور منظم، با دستور پزشک در طول بارداری ادامه یابد. پس از انجام دومین آزمون بارداری در صورت اطمینان کامل از عدم وقوع حاملگی لازم است مصرف آن با دستور پزشک قطع شود.
انجام عمل ICSI ممکن است چه عوارضی داشته باشد؟
– احساس درد در ناحیهی شکم پس از انجام عمل تخمک کشی (پانکچر) ممکن است وجود داشته باشد که چنانچه با مصرف مسکن برطرف نگردد باید با پزشک مشورت کرد. – ممکن است لکه بینی یا خونریزی خفیفی طی یک تا دو روز بعد از عمل تخمک کشی دیده شود. چنانچه خونریزی به رنگ قرمز روشن و یا شدید باشد باید سریعاً با پزشک مشورت نمود.
– تا ۲۴ ساعت پس از انجام عمل تخمک کشی ممکن است بیمار دچار تهوع یا سرگیجهی خفیف شود که معمولاً از عوارض داروهای بیهوشی است. اگر این حالت پایدار باشد باید با پزشک مشورت کرد.
– از آنجایی که در پارهای از موارد تحریک بیش از حد تخمدان (هیپراستیمولیشن OHSS) رخ میدهد، لازم است بیمار به علائم این پدیده توجه داشته باشد. این علائم میتواند شامل بزرگ شدن شدید تخمدان، درد زیر شکم، تهوع و استفراغ، اتساع شکم و افزایش وزن به دلیل ورم (اِدِم) باشد.
درصورت بروز این علائم، فرد باید حدود ۸ لیوان آب در روز بنوشد و بلافاصله با کارشناسان مرکز ناباروری تماس بگیرد. این پدیده گرچه بسیار نادر است ولی میتواند برای بیمار بسیار خطرناک باشد و با لخته شدن خون در عروق به مغز و ریهها آسیب برساند.
نشانگان تحریکپذیری بیش از اندازهی تخمدانها (OHSS) پی آمد پاسخ بیش از اندازهی تخمدانها به داروهای باروری است. به طور معمول به ۸ تا ۱۰ فولیکول نیاز هست، اما گاهی فولیکولهای بیشتری رشد میکنند. این وضعیت ممکن است فقط با اندکی ورم همراه باشد یا ناراحتیهای بیشتری پدید آورد و گاهی فرد را به بیمارستان بکشاند.
پزشکان در بررسیهای آغازین میکوشند آن دسته از زنانی را که ممکن است به چنین عارضهای دچار شوند، شناسایی کنند. مصرف دقیق داروهای باروری نیز میتواند از بروز آن پیشگیری کند. همچنین، در جریان مصرف داروها چند بار سونوگرافی انجام میشود تا پزشکان روند رشد فولیکولها را پی گیری کنند و اگر نشانههایی از بروز نشانگان تحریکپذیری بیش از اندازهی تخمدانها، دیدند، از مقدار مصرف داروها بکاهند.
– در روش ICSI مثل هر روش دیگر کمک باروری (ART) خطر حاملگی چند قلوبی وجود دارد. چندقلوزایی عاملی نامطلوب است زیرا خطر زایمان زودرس و مرگومیر را در جنینها افزایش میدهد.
– خطر بارداری در لولههای تخمک بر (لولههای فالوپ) به جای رحم نیز وجود دارد. این بارداری بیرون از رحم چنانچه تشخیص داده نشود، میتواند خطرهایی به همراه داشته باشد. از این رو، پس از مثبت شدن آزمون بارداری از مادر میخواهند که دو هفتهی دیگر به سونوگرافی برود تا از این راه از سلامت بارداری و این که جنین درون رحم یا بیرون از آن است، آگاه شوند.
بارداری پس از لقاح در لولهی آزمایش همانند بارداری معمولی پیش می رود. با وجود این، مادران ممکن است احساس نگرانی بیشتری داشته باشند. هر سال بیش از یک میلیون نوزاد در جهان به روش لقاح در لولهی آزمایش پدید میآیند و بررسیهای گوناگون نشان داده است که مادران آنها و خود آنها هیچ مشکل جدی ندارند.
این روش تا چه اندازه موفقیتآمیز است؟
همهی مراکز درمان ناباروری و نازایی امیدوارند که همهی زوجهایی که لقاح خارج رحمی انجام میدهند با موفقیت و سلامتی بچهدار شوند. با وجود این، میزان موفقیت این روش در پیشرفتهترین مراکز جهان نیز کمتر از ۴۰ درصد است. میزان موفقیت در ایالاتمتحدهی آمریکا در هر بار لقاح خارج رحمی، به شرح زیر است:
۳۰ تا ۳۵ درصد برای زنان زیر ۳۵ سال
۲۵ درصد برای زنان ۳۵ تا ۳۷ سال
۱۵ تا ۲۰ درصد برای زنان ۳۸ تا ۴۰ سال
۶ تا ۱۰ درصد برای زنان بالای از ۴۰ سال
بر اساس نتایج اعلامشده در انجمن جنین شناسی و تولیدمثل اروپا (ESHRE) درصد موفقیت در حاملگی در سال ۲۰۱۰ با استفاده از روش میکرو اینجکشن ۳۲/۱درصد بوده است.
با وجود این، جای نگرانی نیست، چرا که کارشناسان میکوشند دلایل شکست را ریشهیابی کنند و با انجام دوبارهی روند لقاح در آزمایشگاهی سرانجام شادکامی را برای زوجها به ارمغان آورند.
مزایا و محدودیت های این عمل
یکی از مزایای میکرواینجکشن این است که حتی اگر یک اسپرم سالم از مرد وجود داشته باشد این عمل قابل انجام است. مزیت دیگر میکرواینجکشن این است که اگر بیمار فاقد لوله های رحمی باشد نیز مشکلی در انجام این عمل به وجود نمی آید. اما محدودیت میکرواینجکشن آن است که میزان بارداری در زنان بالای ۴۰ سال به علت پایین بودن کیفیت تخمک های زن کاهش می یابد.


 این میتواند یک اخطار جدی برای یک خانم باشد که باید معاینات کامل و بررسیهای پاراکلینیکی انجام شود.
این میتواند یک اخطار جدی برای یک خانم باشد که باید معاینات کامل و بررسیهای پاراکلینیکی انجام شود.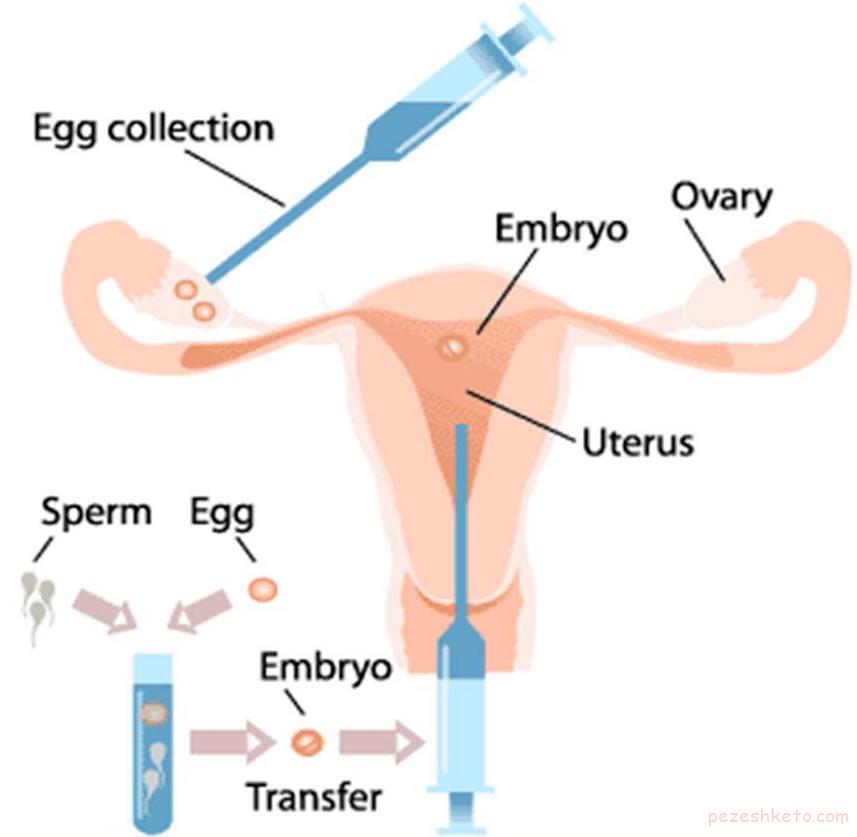
 گرچه لقاح مصنوعی با کاشتن تخمکهای باورشده (تخمها) برای مدت درازی در پرورش حیوانات مورد استفاده بوده است، اولین مورد موفقیت آمیز لقاح آزمایشگاهی در انسان که به تولد یک نوزاد انجامید، بوسیله پاتریک استپتو و آر جی ادوادز در انگلیس در سال ۱۹۷۸ به انجام رسید.
گرچه لقاح مصنوعی با کاشتن تخمکهای باورشده (تخمها) برای مدت درازی در پرورش حیوانات مورد استفاده بوده است، اولین مورد موفقیت آمیز لقاح آزمایشگاهی در انسان که به تولد یک نوزاد انجامید، بوسیله پاتریک استپتو و آر جی ادوادز در انگلیس در سال ۱۹۷۸ به انجام رسید.