پورفیریا چیست –
پورفیریاها Porphyrias گروهی از اختلالات هستند که در آن تولید هِم haem داخل بدن با مشکل مواجه است. هِم برای ساختن هموگلوبین در گلوبول های قرمز خون استفاده می شود. هفت نوع متفاوت از porphyria وجود دارد.
و در بسیاری از موارد از نوع موروثی هستند (اجرا در خانواده).در هر نوع پورفیریا کمبود یکی از آنزیم ها (پروتئین های ویژه) که کنترل یکی از مراحل سنتز هم (ساخت هم) را برعهده دارند، وجود دارد.این به این معنی است که موادی که در طی فرآیند سنتز هم (از جمله پورفیرین) ساخته می شوند ،بیش از حد تولید شده و می توانند داخل بدن تجمع یافته و منجر به بروزعلائم شوند. این مهم است که نوع پورفیریایی که شما به آن مبتلا شده اید باید شناسایی شود. این به این دلیل است که آنها می توانند نشانه ها و اثرات مختلفی بر روی بدن داشته باشند.علائم بسیار متفاوت است و می تواند شامل درد شکم، مشکلات سیستم عصبی، مشکلات روانی و مشکلات پوستی شود. ممکن است نیاز باشد شما از چیزهای خاصی مانند داروهای خاص یا الکل که ممکن است باعث حمله پورفیریا شوند ، اجتناب کنید .
 پورفیریا چیست؟
پورفیریا چیست؟
پورفیریا گروهی از بیماریهای متابولیک است. اختلال متابولیک اصطلاحی است که زمانی استفاده می شود که مشکلی در یکی از فرایندهای شیمیایی داخل بدن وجود دارد. در پورفیریا، فرآیند شیمیایی که تحت تاثیر است تولید ماده ای به نام هِم می کند.
هِم عمدتا در کبد و در سلول های قرمز خون ساخته شده و برای ساختن هموگلوبین در گلوبول قرمز خون استفاده می شود که به منظور حمل و نقل اکسیژن در سراسر بدن کاربرد دارد. هِم به منظور ساخت تعدادی پروتئین در بدن نیز استفاده می شود که برای فعالیت های مهم و متنوعی به کار گرفته می شوند.
فرایند پیچیده ای در کبد و سلول های قرمز خون برای ساخت هِم وجود دارد.این فرایند مراحل مختلفی دارد وهر مرحله توسط یک پروتئین خاص به نام آنزیم کنترل می شود.در هر مرحله، موادی ساخته می شوند که به عنوان پیش سازهای هِم (موادی که در طی فرآیند منجر به ساخت هِم ساخته می شوند) شناخته شده است. آنها موادی به نام پورفیرین ها را شامل می شوند.
هفت نوع متفاوت از پورفیریا وجود دارد. در هر نوع نبود (یا نبود نسبی) یکی از آنزیم هایی است که کنترل یکی از مراحل ساخت هِم را بر عهده دارد. از آنجا که این آنزیم وجود ندارد، تولید بیش از حد پیش سازهای هم از جمله پورفیرین وجود دارد.پورفیرین ها و پیش سازهای دیگر پس از آن ممکن است در بدن انباشته شده و باعث مشکلات مختلف در ارتباط با پورفیریا شوند. هنگامی که پورفیرین ها در پوست انباشته شوند ،پوست به نور خورشید بسیار حساس شده و این منجر به علائم پوستی پورفیریا می شود. تجمع سایر پیش سازهای هِم در کبد و بقیه نقاط بدن ، منجر به علائمی میشود که در حملات حاد پورفیریا رخ می دهد
انواع مختلف پورفیریا
پورفیریاز گروهی از بیماری ها هستند و هر کدام بسته به نوع آنزیمی که وجود ندارد، نامگذاری می شوند. با این حال، معمولا با توجه به اثراتی که در بدن دارند و علائم و نشانه هایی که تولید می کنند، طبقه بندی می شوند.
پورفیریاز می تواند موارد زیر باشد:
1. پورفیریاهای حاد Acute porphyrias
علائم ria حاد می تواند متفاوت باشد.شایع ترین علامت، درد شدید در ناحیه شکم (معده) است .سیستم عصبی مبتلا نیز معمولا منجر به ایجاد علائمی مانند ضعف عضلانی و بی حسی در بخش هایی از بدن می شود. ria حاد نیز می تواند باعث مشکلات سلامت روان (روانپزشکی) از جمله اضطراب، شیدایی، افسردگی و توهم شود.علائم به طور کاملتر بعدا توضیح داده خواهند شد. اگر مشکلات سیستم عصبی و روانی با هم وجود داشته باشند، گاهی این دو را با هم قرار داده و مشکلات عصبی-روانی نامیده می شوند.
پورفیریاهای حاد عبارتند از:
· پورفیریای متناوب حاد. Acute intermittent porphyria.
· پورفیریای آمینولوولینیک دهیدراتاز Aminolaevulinic acid dehydratase porphyria(همچنین به به عنوان plumboporphyria شناخته شده).
2. پورفیریاهای پوستی Cutaneous porphyrias
این نوع از ria به طور عمده بر پوست تاثیر می گذارد. porphyrias پوستی عبارتند از:
· پورفیریای پوستی تاردا Porphyria cutanea tarda.
· پروتوپورفیریای اریتروپوئیتیک. protoporphyria Erythropoietic
· پورفیریای اریتروپوئتیک مادرزادی. Congenital erythropoietic porphyria (همچنین به عنوان بیماری گونتر شناخته می شود).
3. پورفیریاهای مختلط Mixed porphyrias
این نوع از ria می تواند به علائم هر دو ria حاد و ria پوستی منجر شود.بنابراین آنها می توانند باعث درد شکم شود و بر پوست و سیستم عصبی تاثیر بگذارد، و همچنین ممکن است باعث مشکلات روانی شود. پورفیریاز مختلط عبارتند از:
· پورفیریای خال خال. Variegate porphyria.
· کوپروپورفیریا ارثی . Hereditary coproporphyria.
چه چیزی باعث پورفیریا می شود؟
اکثر انواع پورفیریا از نوع ارثی است بدان معنا که در خانواده ها از طریق ژن ها منتقل می شود. اگر شما یک ژن معیوب به ارث برده باشید ، ممکن است به پورفیریا منجر شود. یک استثناء برای این مورد ، پورفیریای پوستی تاردا است. این نوع پورفیریا گاهی ممکن است به طور ژنتیکی در خانواده ها به ارث برسد. با این حال، در بسیاری از مردم ممکن است هیچ پیشینه ی خانوادگی نباشد. در این موارد می توان با قرار دادن افراد حساس در معرض داروهای خاص یا مواد شیمیایی از جمله قرص های ضد بارداریهای خوراکی و الکل، این حالت را ایجاد کرد.
اکثر انواع پورفیریا توارثی، از طریق آنچه توارث آتوزومی غالب نامیده می شود، بین خانواده ها منتقل می گردد. به طور خلاصه، این بدان معناست که اگر شما پورفیریا (و بنابراین ژنی که معیوب است) داشته باشید، هر کودک شما دارای شانس 50:50 به ارث بردن این ژن معیوب و در نتیجه توسعه این بیماری را دارد.
پورفیریاها چقدر رایج هستند؟
در کل، پورفیریاها نادر هستند. تشخیص ممکن است صورت نگیرد زیرا علائم انها به راحتی با سایر بیماری ها اشتباه گرفته می شود.
پورفیریای پوستی تاردا رایج ترین نوع پورفیریا در سراسر جهان است. از هر 25000 نفر در انگلستان، حدودا یک نفر تحت تاثیر این بیماری است و تقریبا از هر 75000نفر، یکی دچار حملات حاد پورفیریا می شود. آنها ممکن است یکی از انواع پورفیریاهای حاد و یا پورفیریای مخلوط داشته باشند.
1. پورفیریاهای حاد Acute porphyrias
شایع ترین نوع آن، porphyria حاد متناوب است. با این حال، porphyrias مخلوط (coproporphyriaارثی و porphyria خال خال) نیز می تواند علائم مشابه را نشان دهد.پورفیریای اسید امینولوولینیک دهیدراتاز (همچنین به عنوان plumboporphyria شناخته شده)، بسیار نادر است.
در این نوع پورفیریا علائم مایلند به صورت موجی (و یا به صورت حمله) ظاهر شوند. در بین حملات شخص سالم است. فرکانس و شدت حملات نیز به طور گسترده ای بین افراد متفاوت است. تخمین زده می شود که حداقل سه چهارم افرادی که ژن porphyria حاد را به ارث می برند، هرگز حمله حاد پورفیریا را تجربه نخواهند کرد.
یک حمله ممکن است تحت تاثیر مواردی از جمله برخی داروها، مصرف سیگار، الکل، استفاده از مواد مخدر، ناراحتی عاطفی، حاملگی، قاعدگی، جراحت، عمل جراحی و گاهی در اثر عفونت بخشی از بدن ایجاد شود.
داروهای خاصی وجود دارد که اگر شما دارای این نوع از پورفیریا باشید، باید از آنها اجتناب کنید. لیست هایی توصیه شده از این داروها که بایستی از انها اجتناب شود، در دسترس است. به یاد داشته باشید که داروهای گیاهی و داروهای بدون نسخه نیز ممکن است در لیست داروهای توصیه شده که باید از انها اجتناب شود ، گنجانده شود.. همیشه از پزشک و یا داروساز خود بپرسید.
در طی حمله حاد چه اتفاقی می افتد؟
شایع ترین سن برای اولین حمله حاد از اواخر نوجوانی تا چهل سالگی شماست.این حمله می تواند برای یک تا دو هفته ادامه یابد. حملات اغلب می تواند با اضطراب، بی قراری و بی خوابی (مشکل خواب) شروع شود. شما نیز ممکن است دچار درد شکم شوید که می تواند شدید باشد. تهوع، استفراغ و یبوست می تواند رخ دهد. اثرات سیستم عصبی می تواند منجر به بالا بردن سرعت ضربان قلب و افزایش فشار خون شما گردد. شما ممکن است متوجه گردید که ادرار تیره و یا مایل به قرمز است چون کلیه ها در حال تلاش برای دفع پیش سازهای اضافی هِم هستند.
بعضی از مردم ممکن است طی حمله حاد دچار ضعف عضلانی شوند. این می تواند بر بازوها و پاها وگاهی حتی عضلات دیواره قفسه سینه تاثیر گذاشته ومنجر به مشکل تنفسی شود. احساس شما ممکن است تحت تاثیر قرار گیرد. به ندرت، گیجی و تشنج می تواند رخ دهد.
شما ممکن است دچار تغییرات خلق و خو از جمله تحریک و / یا سرخوشی و گاهی اوقات افسردگی و یا تجربه توهم شوید. در برخی افراد، این مشکلات روانی می تواند در بین حملات باقی بماند. به ندرت، مرگ ناگهانی می تواند در طی حمله حاد رخ دهد. تصور می شود این به دلیل یک اختلال در فعالیت الکتریکی قلب است (آریتمی قلبی).
این نوع از پورفیریا چگونه تشخیص داده می شود؟
یک آزمایش برروی نمونه ادرار شما به منظور بررسی وجود پورفیرین ها و مواد شیمیایی مرتبط انجام می شود تا مشخص شود شما مبتلا به پورفیریا هستید یا خیر. علاوه بر این، آزمایشات دقیق تر برای تشخیص نوع خاص پورفیریایی که شما دارید بعدا صورت می گیرد.این شامل آزمایش های بیشتر از ادرار و گاهی مدفوع وخون است.
توجه داشته باشید که در بین حملات، سطح پورفیرین در ادرار ممکن است طبیعی باشد. اگر شما مبتلا به پورفیریا باشید، دیگر اعضای خانواده شما نیز باید مورد آزمایش قرار گیرند تا مشخص شود که آیا آنها تحت تاثیر قرار گرفته اند یا خیر.
درمان این نوع از پورفیریا چیست؟
اغلب، اگر شما دچار حمله حاد پورفیریا مثل این باشید ، باید در بیمارستان بستری شوید. مراحل مختلفی در درمان حمله وجود دارد.
مرحله 1: شناسایی هر نوع محرک ممکن
در حالت ایده آل، شما باید سعی کنید از هر گونه تحریک کننده های احتمالی (مثال ها در بالا گفته شد) اجتناب کنید تا احتمال بروز حمله کاهش یابد. با این حال، اگر حمله همچنان رخ می دهد،مهم آن است که سعی کنید هرآنچه ابنبار باعث بروز حمله شده شناسایی کرده و در صورت امکان آن را از بین ببرید. به عنوان مثال، ممکن است این به معنای توقف دارویی باشد که شما مصرف می کنید.
مرحله 2: درمان برای تسکین علائم
سپس درمان در برخورد با هر نوع علائمی که ممکن است منجر به حمله شده باشد صورت می گیرد.به عنوان مثال، مسکن را می توان برای درد شکم تجویز کرد و از دارودرمانی برای مقابله با تهوع و استفراغ استفاده نمود. دارودرمانی نیز به منظور کاهش هرگونه ضربان قلب و فشار خون بالا و یا برای درمان هر گونه تشنج در حال گسترش استفاده می شود.
مرحله 3: نظارت شدید دررابطه با گسترش هرگونه علائم جدید
این مهم است که کسی که این نوع پورفیریا را دارد از نزدیک برای بررسی هر گونه علائم جدید از قبیل ضعف عضلانی که ممکن است گسترش یابد کنترل شود.لازم است که به هر نوع نشانه ای از ضعبف شدن قفسه سینه توجه خاص شود.این به این خاطر است که تنفس شما بعدا ممکن است تحت تاثیر قرار گیرد. اگر این اتفاق افتد، شما ممکن است برای تنفس به استفاده از دستگاه تنفس مصنوعی نیاز پیدا کنید.
مرحله 4: درمان به منظور کاهش ساخت پورفیرین
معمولا توصیه می شود که دارویی به نام هم آرژینات در ابتدای یک حمله استفاده شود. این دارو به صورت داخل وریدی (به طور مستقیم به داخل ورید) داده می شود و به کاهش تولید بیش از حد پورفیرین کمک می کند.درمان با هم آرژینات معمولا مشکلی ایجاد نمی کند اما گاهی اوقات ممکن است باعث التهاب وریدهای اطراف محل تزریق شود. به ندرت، ممکن است با لخته شدن خون تداخل داشته باشد. واکنش آلرژیک به همی نیز امکان پذیر است اما تکرار آن نادر است. در بعضی افراد برای کمک به جلوگیری از حملات بازگشت کننده ، درمان داخل وریدی با هم آرژینات یک یا دو بار در هفته استفاده می شود.اگر هم آرژینات در دسترس نبود، گلوکزی (قند) که یا از طریق دهان یا داخل وریدی داده می شود (به داخل وریدها)، ممکن است به کاهش تولید بیش از حد پورفیرین ها و پیش سازهای دیگر کمک کند.این ممکن است به متوقف ساختن حمله کمک کند. افرادی که به شدت تحت تاثیر حملات مکرر هستند و زمانی که درمانهای دیگر فایده ای نداشته باشد، پیوند کبد با موفقیت صورت می گیرد.
چشم انداز این نوع پورفیریا چیست؟
تنها اقلیتی از مردم مبتلا به پورفیریا به تکرار حملات حاد پورفیریا دچار می شوند. همانطور که در بالا گفته شد، بعضی افراد ممکن است هرگز حمله ای نداشته و برخی ممکن است یک یا چند حمله داشته باشند. حملات حاد می تواند بسیار شدید باشد اما به ندرت کشنده هستند. بسیاری از افرادی که دارای یک یا چند حمله پورفیریای حاد هستند به طور کامل خوب می شوند. آنها قادر به اداره یک زندگی عادی هستند به جز ان که باید مراقب باشند که خطر وقوع یک حمله دیگر را با اجتناب از تحریک کننده های احتمالی که در بالا گفته شد ، کاهش دهند.
به ندرت، یک حمله حاد می تواند منجر به مرگ شود. اگر مرگ رخ می دهد، معمولا به این خاطر است که ضربان قلب بدلبل آریتمی قلبی متوقف می شود ضرب و شتم به علت آریتمی قلبی (همانطور که در بالا ذکر شده) و یا عضلات تنفسی دچار مشکل شده است، به این معنی که به فرد مبتلا بایستی تنفس داده شود. اگر کسی برای مدت طولانی تنفس دریافت کند بعدا خطر گسترش ذات الریه در او وجود دارد.
در اقلیت کوچکی از مردم بدلیل حملات حاد مکرر، احتمال بروز فشار خون بالای مزمن(طولانی مدت) و یا ازکارافتادگی مزمن کلیوی وجود دارد.آسیب مزمن کبدی نیز به ندرت می تواند رخ دهد.
2. پورفیریاهای پوستی Cutaneous porphyrias
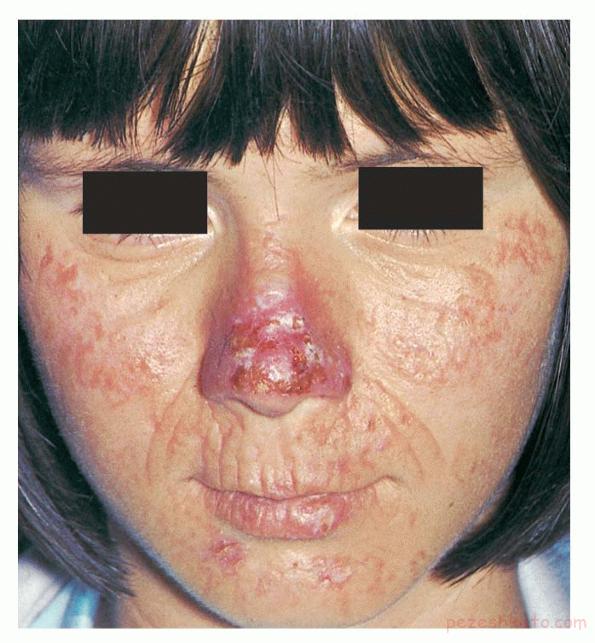
این نوع از پورفیریا به طور عمده بر پوست تاثیر گذاشته و باعث راش های پوستی و سایر مشکلات می شود.پورفیرین های اضافی که ساخته می شود، می تواند در تعامل با نور، پوست را حساس به نور سازد. انواع مختلفی وجود دارد که علائم شان تفاوت اندکی باهم دارد.
· پورفیریای پوستی تاردا Porphyria cutanea tarda
این از رایج ترین پورفیریای پوستی است.
علائم و نشانه ها چه هستند؟
علائم این نوع پورفیریا معمولا برای اولین بار در چهل سالگی بارز می شوند. پوستتان در معرض نور آفتاب دچار قرمزی و تاول می شود. پوست شما ممکن است بسیار حساس شود و التیام آن به طول بکشد . پوست شما ممکن است خارش داشته باشد و مناطق پررنگ تر (تیره تر) و یا بیش از حد پرمو وجود داشته باشد. پوست روی پیشانی، گونه ها، گوش ها و پشت دست ها بیشتر از همه تحت تاثیر قرار می گیرند اما تمام پوستی که در معرض آفتاب است، تحت تاثیر قرار دارد. برخی از افراد مبتلا به پورفیریای پوستی تاردا ممکن است دچار آسیب کلیوی شوند.
چه کسی مبتلا می شود؟
پورفیریای پوستی تاردا به صورت ژنتیکی می تواند در خانواده ها به ارث برسد. با این حال، در بسیاری از افراد ممکن است هیچ سابقه خانوادگی وجود نداشته باشد. در این افراد مستعد، می توان با قرار گرفتن در معرض برخی داروها و یا مواد شیمیایی، از جمله ضد بارداریهای خوراکی و الکل، آن را القا کرد.گاهی اوقات نیز در صورتی که بیماری دیگری از قبیل
هپاتیت C، HIV،هموکروماتوسیس، اریتماتوسوس لوپوس سیستمیک، بیماری کبد الکلی و هپاتیت مزمن فعال داشته باشید، پورفیریای پوستی تاردا رخ می دهد. باز هم تصور می شود این شرایط به نحوی باعث تحریک این نوع پورفیریا می شود.پورفیریای پوستی تاردا در مردان شایع تر از زنان است.
چگونه تشخیص داده می شود؟
همانند پورفیریای حاد، تشخیص از طریق اندازه گیری پورفیرین های اضافی و سایر پیش سازهای مربوطه هِم در نمونه ادرار، خون و مدفوع صورت می گیرد
درمان به چه صورت است؟
از آنجا که مشکلات پوستی می توانند با نور خورشید تحریک شوند، یکی از درمان های اصلی، جلوگیری از قرار گرفتن در معرض نور آفتاب با پوشش و استفاده از کرم های ضد آفتاب است. اجتناب از الکل و داروهایی از قبیل قرص های پیشگیری از بارداری، نیز ممکن است مفید باشد. دارویی به نام کلروکین chloroquine نیز ممکن است به درمان این نوع پورفیریا در برخی افراد کمک کند.این دارو باعث می شود پورفیرین های اضافی ،بیشتر حل شده به طوری که مقادیر بیشتری از طریق ادرار دفع می شود.
در برخی از افراد مبتلا به پورفیریای پوستی تاردا ، تجمع آهن در بدن ممکن است وجود داشته باشد. اگر این حالت باشد، آهن اضافی را می توان از طریق حذف منظم خون با استفاده از روشی به نام فصد(= باز کردن ورید/ خون گیری) دفع کرد. این روش همان روشی است که برای اهداکنندگان خون است. هر پیمانه خون (وزن مایع معادل نیم کوارت )که گرفته می شود ،حاوی یک چهارم گرم آهن است. بدن پس از آن از مقداری از آهن اضافی ذخیره شده برای ساخت سلول های جدید قرمز خون استفاده می کند.
· پورفیریای اریتروپوئتیک مادرزادی Congenital erythropoietic porphyria
این شکل بسیار نادری از پورفیریا است. همچنین گاهی اوقات به عنوان بیماری گونتر شناخته شده است. علائم معمولا ابتدا در دوران کودکی رویت شد. شما ممکن است متوجه شوید که ادرار کودکتان در پوشک به رنگ قرمز است. پوست آنها نیز به نور خورشید بسار حساس است. پوست می تواند قرمز شود و تاول بزند. تاول ها ممکن است ترکیده و زخم هایی ایجاد شود که به راحتی می توانند آلوده شوند. وقتی زخم های پوست التیام یابد، زخم شدن پوست ممکن است پبش اید که گاهی شدید است.
کودکان مبتلا به این نوع پورفیریا ممکن است دچار کم خونی شده و طحال شان بزرگ شود.درمان های احتمالی عبارت از دارویی به نام کلروکین ،اسپلنکتومی (برداشتن طحال) و گاهی پیوند مغز استخوان است.
· پروتوپورفیریای اریتروپوئتیک Erythropoietic protoporphyria
باز هم، علائم معمولا ابتدا در دوران کودکی معلومم می شود اما آنها می توانند برای اولین بار در هر سنی رخ دهد. معرض نور خورشید سوزش، خارش و قرمزی پوست اتفاق می افتد. در این شکل از پورفیریا ، تاول ایجاد نمی شود و حداقل زخم پوست وجود دارد. پورفیرین ها و پیش سازهای دیگر می توانند در کبد تجمع کرده و منجر به نارسایی کبد شوند. سنگ های صفراوی نیز می تواند رخ دهد.
این نوع پورفیریا با اندازه گیری سطح پیش سازهای هِم در سلول های قرمز خون تشخیص داده می شود. درمان با کاروتن ممکن است مفید واقع شود چراکه تحمل را به نور خورشید افزایش می دهد. پیوند کبد و مغز استخوان نیز به عنوان درمان های دیگر با موفقیت انجام می شود.
· پورفیریای مختلط Mixed porphyrias
علائم پوستی در حدود نیمی از افراد مبتلا به پورفیریای خال خال و یک سوم از افراد مبتلا به کوپرو پورفیریای توارثی رخ می دهد. راش های پوستی ، مشابه همان در پورفیریای پوستی تاردا است (به بالا رجوع کنید).
گاهی اوقات تنها علامت این پورفیریاز مخلوط ، راش پوستی است. با این حال، مهم است که نوع دقیق پورفیریا مشخص شود زیرا کسانی که پورفیریاز مخلوط دارند ، در معرض خطر حملات حاد عصبی نیز هستند.





 بیماری بدشکلی بدن چیست؟
بیماری بدشکلی بدن چیست؟
