اطلاعاتی درباره مسکن ها – مسكن ها چه هستند؟ مسكن ها چگونه عمل مي كنند؟معمولا چه مسكنهايي تجويز ميشوند؟ چگونه بايد مسكن ها را مصرف كنم؟ آيا مي توانم مسكن بخرم؟ چه كساني نبايد از مسكن ها استفاده كنند؟ مطالبی هستند که مطالعه خواهید کرد

سه نوع مسكن اصلي وجود دارد: داروهاي غير استروئيدي ضد التهابي (NSAIDS)، پاراستامول و مخدرها. هر يك به شيوه متفاوتي عمل مي كنند. بسياري از افراد براي چند روز يا حداكثر چند هفته به مسكن نياز دارند اما برخي ممكن است نياز به مصرف بلند مدت داشته باشند. شما مي توانيد برخي از مسكن ها را از داروخانه ها بخريد كه شامل برخيNSAID ها، پاراستامول و برخي مخدرهاي ضعيف (كدئين يا دي هيدروكدئين) مي باشد. اگر مسكنهايي خريداري مي كنيد كه حاوي مخدرهاي ضعيف هستند و قرار است بيشتر از سه روز از آنها استفاده كنيد در اين مورد با پزشك يا داروسازخود مشورت كنيد.
مسكن ها چه هستند؟
مسكن ها داروهايي هستند كه براي درمان درد استفاده مي شوند. مسكن هاي زيادي موجود هستند و با نامهاي تجاري متفاوتي وارد بازار مي شوند. مي توان آنها را به صورت خوراكي به شكل قرص، شربت يا كپسول يا به صورت مقعدي (از پشت) مصرف كرد مثل شيافها. برخي از مسكن ها هم به صورت پماد يا كرم موجود هستند.
با وجود تعداد زياد مسكن هاي موجود، همه آنها از سه نوع اصلي هستند (كه هر يك به شيوه متفاوتي كار مي كنند). كه عبارتند از:
·داروهاي غير استروئيدي ضد التهابي (NSAID ها). مثالهايي از NSAID ها عبارتند از: ايبوپروفن، ديكلوفناك و سلكسيب. آسپرين هم يك NSAID است اما امروزه عمدتا (در دوزهاي كم) براي كمك به جلوگيري از لخته شدن خون استفاده ميشود.
· پاراستامول
·مخدرهاي ضعيف و قوي (گاهي مواد افيوني نيز ناميده ميشود). مثالهايي از مخدرهاي ضعيف عبارتند از : كدئين و دي هيدروكدئين. مثالهايي از مخدرهاي قوي عبارتند از: ديامورفين، مورفين، اكسيكدون و پتيدين. اغلب كساني كه در بيمارستان هستند به مخدرهاي قوي نياز پيدا مي كنند. ترامادول نيز يك ماده مخدر است اما تا حدي بين مخدر قوي و ضعيف قرار مي گيرد.
·انواع مختلف مسكن ها گاهي در يك قرص با هم تركيب ميشوند مثل پاراستامول به علاوه كدئين (كوكودامول)، پاراستامول به علاوه دي هيدروكودئين(پاراكودول) و آسپرين به علاوه كدئين.
علاوه بر داروهاي ذكر شده در بالا، از برخي از داروهاي ضد افسسردگي و ضد صرع مي توان براي درمان دردهاي سيستم عصبي استفاده كرد. در ادامه اين صفحه در مورد اين نوع داروها صحبتي نشده است. براي اطلاعات بيشتر به صفحه مجزايي با عنوان “دردهاي سيستم عصبي” مراجعه نمائيد.
مسكن ها چگونه عمل مي كنند؟
NSAID ها با جلوگيري از (منع) تاثير آنزيمها (مواد شيميايي) كه آنزيمهاي سایکلوکسیجیناس (COX) ناميده مي شوند عمل مي كنند. برخي پروستاگلاندین ها در توليد درد و تورم در محل آسيب ديدگي نقش دارند. كاهش در توليد پروستاگلاندین سبب كاهش درد و تورم ميشود. عملكرد همه NSAID ها دقيقا مشابه هم نيست و برخي با تفاوت جزئي از بقيه عمل مي كنند.
براي اطلاعات بيشتر به صفحه ديگري با عنوان” مسكن هاي ضد-تورم” مراجعه كنيد.
پاراستامول- هنوز دقيقا مشخص نيست كه پاراستامول چگونه عمل مي كند. اما به نظر مي رسد پاراستامول نيز با انسداد مسير آنزيمهاي COX در سيستم عصبي مركزي (مغز و نخاع) عمل مي كند. از پاراستامول براي درمان درد و پايين آوردن دماي بالاي بدن استفاده ميشود. اما كمكي به تورم نمي كند.
مخدرها با چسبيدن به گيرنده هاي خاص (گيرنده هاي اوﭘﻴﻮئيدي) در سيستم عصبي مركزي (مغز و نخاع) ، روده و ديگر قسمتهاي بدن عمل مي كنند با اين كار احساس درد كمتري كرده و عكس العمل شما به درد كاهش مي يابد و سطح تحمل درد را در شما افزايش مي دهد.
معمولا چه مسكنهايي تجويز ميشوند؟
نوع مسكني كه پزشك تجويز مي كند به نوع دردي كه داريد و ديگر مشكلات سلامتي كه ممكن است داشته باشيد، شدت درد و عوارض جانبي احتمالي داروها بستگي دارد.
پاراستامول معمولا اگر درد خيلي جدي نباشد و تورم نداشته باشيد تجويز ميشود.
NSAID ها عموما براي كساني تجويز ميشود كه هم درد و هم تورم دارند- براي مثال، اگر درد در مفاصل ( آرتورز) يا ماهيچه ها (درد پشت) داريد. چون احتمال داده ميشود كه كمي تورم وجود داشته باشد و NSAID ها هم براي درمان درد و هم تورم خوب عمل مي كنند. NSAID ها عوارض جانبي احتمالي دارند و براي همه مناسب نيستند. براي مثال، براي كساني كه زخم معده دارند مناسب نيستند. در چنين مواردي پزشك احتمالا يك داروي بي خطرتر (پاراستامول) تجويز مي كند حتي اگر به خوبي NSAID ها عمل نكند.
مخدرهاي ضعيف معمولا براي درمان دردهاي شديدتر تجويز ميشوند و يا در زماني كه پاراستامول يا ايبوپروفن براي شما امتحان شده و جواب نداده است.
معمولا از مخدرهاي قوي تر براي درمان دردهاي شديدتر استفاده ميشود- براي مثال دردهاي مربوط به سرطان، درد بعد از عمل جراحي يا اگر آسيب ديدگي جدي داشته باشيد.
معمولا از مسكن هاي موضعي (داروهاي ضد تورم موضعي) براي درمان در در مفاصل استفاده ميشود. براي اطلاعات بيشتر به صفحه ديگري با عنوان “مسكن هاي موضعي ضد تورم” مراجعه نمائيد.
چگونه بايد مسكن ها را مصرف كنم؟
به كساني كه هميشه درد دارند توصيه مي شود مرتبا مسكن مصرف كنند. براي مثال، اگر پاراستامول براي شما تجويز شده است، چهار بار در روز آن را مصرف خواهيد كرد تا زماني كه درد بهتر شود. در غير اين صورت، فقط در صورت نياز به مصرف مسكن نياز داريد.
اگر از NSAID مثل ايبوپروفن يا ديكلوفناك استفاده مي كنيد بايد آن را با غذا يا بعد از غذا مصرف كنيد.چون اين قرصها در معده سخت هضم شده و گاهي سبب خونريزي در معده ميشوند.
طول معمول درمان چقدر است؟
همانند همه داروها از مسكن ها نيز بايد در كمترين دوره و دوز ممكني كه مي تواند درد را كنترل كند استفاده كرد. اين براي اجتناب از عوارض جانبي است. برخي فقط كافي است چند روز (براي مثال براي دندان درد) يا چند هفته (كشيدگي عضله) مسكن مصرف كنند. با اين وجود، برخي از افراد در شرايط دردناكي بوده و لازم است به صورت بلند مدت مسكن مصرف كنند. مثلا افرادي كه روماتيسم مفصلي، استئوآرتریت يا درد كمر مزمن دارند.
عوارض جانبي احتمالي آن چيست؟
نمي توان عوارض جانبي احتمالي همه مسكن ها را در اين صفحه فهرست كرد. با اين وجود، همانند همه دارها براي هر يك از مسكن ها نيز تعدادي عوارض جانبي گزارش شده است. اگر به اطلاعات خاص تر براي مسكني كه مصرف مي كنيد نياز داريد بايد به بروشور داخل دارو مراجعه نمائيد.
مسكنها به ندرت سبب عوارض جانبي جدي ميشوند:
NSAID ها- اغلب كساني كه از مسكن هاي ضد التهاب استفاده مي كنند عوارض جانبي نداشته يا عوارض جزئي خواهند داشت. اگر درست استفاده شود مزاياي آن بسيار بيشتر از مضرات بالقوه آن است. مخصوصا، بسياري از افراد دوره كوتاهي از داروهاي ضد التهاب براي همه شرايط دردناك استفاده مي كنند . با اين وجود، عوارض جانبي و گاهي تاثيرات منفي ممكن است اتفاق بيفتد. كه شامل خونريزي معده و روده و مشكلات قلبي عروقي ميشود. در صفحه اي كه در مورد مسكن هاي ضد التهاب توضيح داده شده است مي توانيد اطلاعات بيشتري در اين باره بيابيد.
پاراستامول- داروي بي خطري ست و اگر بيش از حداكثردوز پيشنهادي مصرف نكنيد عوارض جانبي نادر است. با اين وجود، پاراستامول اگر زياد مصرف شود (اوردوز) مي تواند خطرناك باشد. مصرف بيش از اندازه پاراستامول مي تواند در اثر اشباه اتفاق بيفتد اما برخي افراد عمدا اوردوز مي كنند. مشكل اصلي حاصل از مصرف بيش از اندازه پاراستامول اين است كه مي تواند به كبد آسيب دائمي برساند و ممكن است در نتيجه اين آسيب بميريد. در صفحه اي كه در مورد پاراستامول توضيح داده شده است مي توانيد اطلاعات بيشتري در اين باره مي توانيد بيابيد.
· مخدرها- رايج ترين عوارض جانبي آن حالت تهوع و استفراغ (مخصوصا در آغاز درمان)، يبوست و خشكي دهان است. مخدرها همچنين ممكن است ايجاد خواب آلودگي و گيجي نمايند.در برخي ممكن است سطح تحمل نسبت به مسكنهاي اپيوئيدي افزايش يابد (يعني براي گرفتن تاثير مشابه نياز به دريافت دوز بالاتر داريد) و سپس به آن وابسته شوند. اين شامل مخدرهايي كه در داروخانه ها فروخته ميشوند نيز ميشود. اگر فكر مي كنيد به مخدرها وابسته شده ايد و نياز به دوز بالاتر و بالاتر داريد با پزشك يا داروساز خود صحبت نمائيد.
برخي از مسكن ها ممكن است با داروهاي ديگر در تقابل باشند. اين سبب واكنش يا كاهش تاثيرات يكي از دو درمان شود. بنابراين وقتي مسكن برايتان تجويز ميشود اگر از داروي ديگري استفاده مي كنيد بايد به پزشك خود اطلاع دهيد.
آيا مي توانم مسكن بخرم؟
بله- شما مي توانيد پاراستامول، برخي NSAID ها (ايبوبروفن، ديكلوفناك و ناپروكسن) و برخي مخدرهاي ضعيف را خريداري كنيد. مخدرهاي ضعيف تر مثل كدئين و دي هيدروكدئين فقط در تركيب با پاراستامول يا ايبوپروفن موجود هستند. فقط مي توان قرصهاي تركيبي مخدرهاي ضعيف را براي مصرف چند روز تهيه كرد. اگر نياز به مصرف اين قرصها براي بيش از سه روز نياز داريد بايد با پزشك يا داروساز خود صحبت نمائيد.
براي مخدرهاي ضعيف تر به صورت تركيبي با پاراستامول، اغلب NSAID ها (مثل ايندومتاسين يا كتوپروفن) و همچنين مخدرهاي قوي (مثل مورفين، ديامورفين و بوپرنورفین) به نسخه پزشك نياز داريد.
چه كساني نبايد از مسكن ها استفاده كنند؟
خيلي نادر است كه كسي نتواند نوعي از مسكن را مصرف كند. دليل اصلي اينكه نتوانيد مسكني را مصرف كنيد داشتن عارضه جانبي شديد يا واكنش حساسيت به نوع خاصي مسكن در گذشته مي تواند باشد. حتي اگر اين گونه هم باشد پزشك شما معمولا قادر خواهد بود نوعي مسكن ديگر برايتان انتخاب كند كه بتوانيد آن را مصرف كنيد.
كودكان زير 16 سال نمي توانند آسپرين مصرف كنند چون امكان ايجاد سندروم ري (بسيار نادر) در آنها وجود دارد.

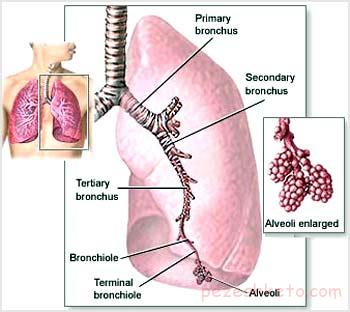
 *دستگاه تنفسی فوقانی که متشکل از بینی، حلق، لوزه ها و آدنوئیدها و حنجره است.
*دستگاه تنفسی فوقانی که متشکل از بینی، حلق، لوزه ها و آدنوئیدها و حنجره است.