بيماری بوون چيست و علائم بيماری بوون چيست؟ عامل بيماری بوون چيست؟ بيماری بوون تا چه حد رايج است؟ چه كساني به بيماری بوون مبتلا ميشوند؟ چگونه مي توان بيماری بوون را شناسايي كرد؟ آيا مي توان از بيماري بوون پيشگيري كرد؟ اینها مطالبی می باشد که به صورت مفصل در این مطلب از پزشک تو مطالعه خواهید کرد
بيماري بوون سبب يك يا چند تكه كوچك پوست قرمز پوسته پوسته ميشود. زماني اتفاق مي افتد كه سلولهاي غيرطبيعي در لايه خارچي پوست (لايه اپيدرم) در قسمتهاي مبتلا شكل مي گيرند. سرطان پوست نيست اما گاهي مي تواند به سرطان پوست تبديل شود. به همين دليل، درمان معمولا پيشنهاد ميشود. بعد از درمان پيگيري لازم است تا از عدم بازگشت بيماري بوون اطمينان حاصل شود.
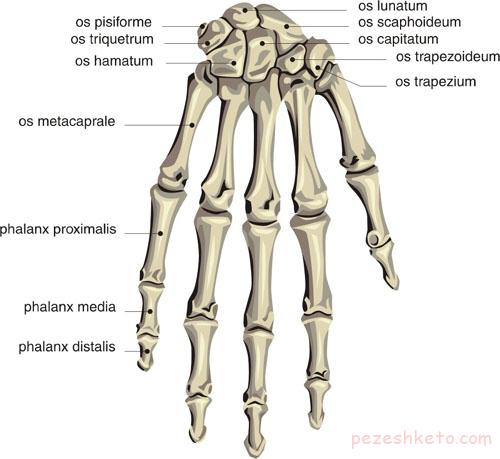
شناخت پوست
پوست دو لايه دارد- لايه خارجي (اپيدرم) و لايه مياني (درم). زير درم لايه اي از چربي و سپس ساختارهاي عميق تر مثل ماهيچه ها و زردپي ها قرار دارد.
اپيدرم از سه لايه اصلي سلولي تشكيل يافته است:
سلولهاي پايه اي. لايه تحتاني سلولها در اپيدرم هستند.
كراتينوسيتها. اين سلولها لايه بالاي سلولهاي پايه هستند. آنها ماده اي به نام كراتين مي سازند كه يك ماده سخت موم مانند است. كراتينوسيتها مرتبا تقسيم ميشوند و در هر زمان تعداد نشخصي از آنها مي ميرند. لايه پولك مانند (شاخي) اپيدرم از كراتينوسيتهاي مرده اي تشكيل شده است كه حاوي كراتين هستند.
ملانوسيتها. اين سلولها تقريبا در ته لايه اپيدرم قرار دارند. آنها وقتي در معرض نور قرار مي گيرند رنگدانه هايي مي سازند كه ملون ناميده ميشوند. ملون به سلولهاي پوست مجاور مي رود تا پوست را در برابر اشعه خورشيد محافظت نمايد. ملانين در افراد بور سبب قهوه اي شدن پوست ميشود. افراد سبزه ملانوسيتهاي فعال بيشتري دارند.
 بيماری بوون چيست؟
بيماری بوون چيست؟
بيماري بوون به نام يك متخصص پوست كه اولين بار اين بيماري را در سال 1912 توضيح داد نام گذاري شده است. اين بيماري زماني اتفاق مي افتد كه سلولهاي غيرطبيعي در لايه خارجي پوست (اپيدرم) رشد مي كنند. اين سلولهاي غيرطبيعي فقط در اپيدرم وجود دارند و به جاي ديگري منتشر نميشوند.
اين بيماري سرطان پوست نيست اما گاها مي تواند به سرطان پوست تبديل شود. برخي پزشكان آن را پيش سرطان مي دانند چون قابليت تبديل به سرطان را دارد. همچنين مي توان آن را نوعي “کارسینوما در جاي خود” دانست. كارسيمونا به معناي سرطان است. به عبارتي، سلولهاي غيرطبيعي بيشتر از اپيدرم پيشروي نمي كنند و بنابراين علائمي از حمله سرطان وجود ندارد.
برآورد شده است كه از هر 100 تكه از بيماري بوون حدودا سه مورد مي توانند به سرطان پوست كه سرطان سلول سنگفرشي ناميده ميشود تبديل شوند.
علائم بيماری بوون چيست؟
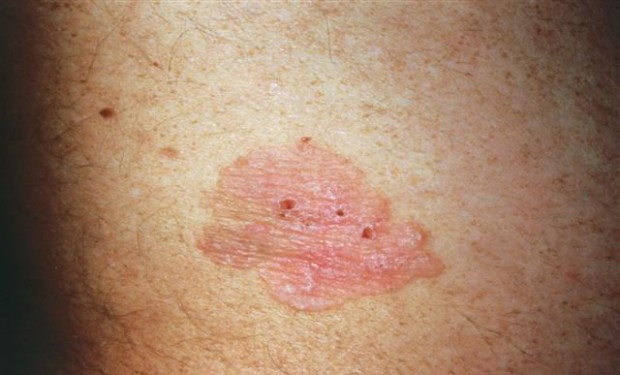
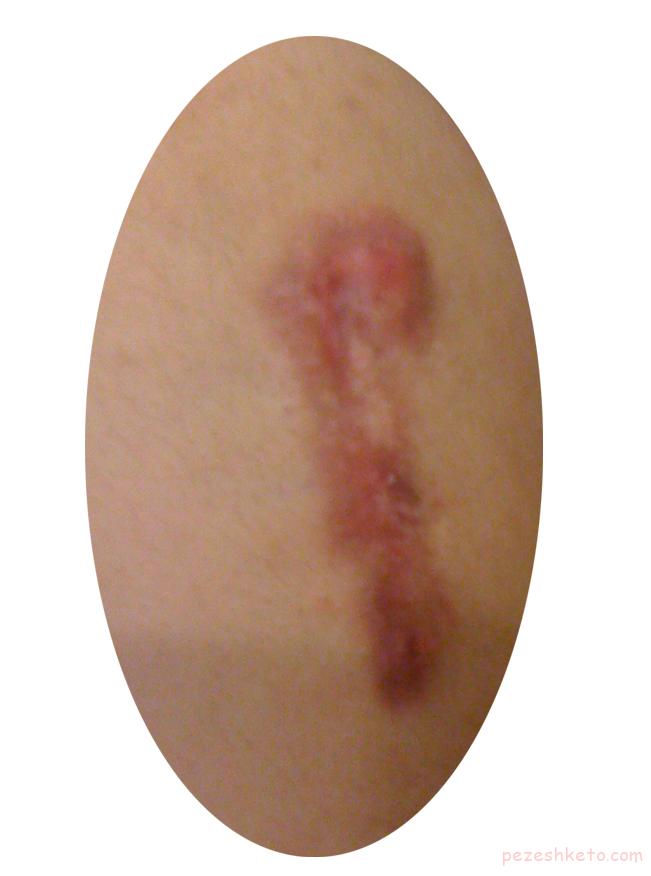
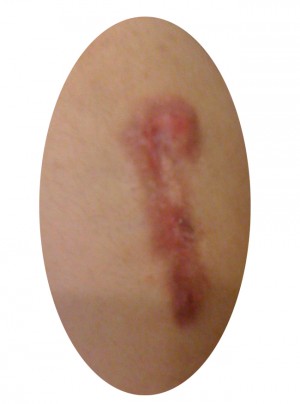
بيماري بوون يك تكه از پوست است كه ظاهري قرمز رنگ و خطوط نامنظم دارد. اغلب به صورت پوسته پوسته به نظر مي آيد. گاهي تكه هاي بيماري بوون ممكن است ترك خورده و زخم شده و درنتيجه خونريزي داشته باشد. تكه ها به آرامي بزرگ ميشوند. تكه هاي بيماري بوون مي توانند فقط چند ميلي متر قطر داشته باشند اما در برخي موارد مي تواند به چنيدن سانتي متر هم برسد. گاها، بيماري بوون در مراحل اوليه اش مي تواند با ديگر مشكلات پوستي مثل كچلي قارچي، پسوریازیس يا اگزماي ديسكوئيد اشتباه گرفته شود. تصوير فوق نمونه اي از يك تكه بيماري بوون در پا را نشان مي دهد.
بيماري بوون بيشتر در قسمتهايي ايجاد ميشود كه در معرض نور قرار دارند. در حدود يك سوم موارد، بر روي پاها زير زانوها شكل مي گيرد. همچنين ممكن است روي گردن يا صورت يا اطراف و يا روي ناخن ها ظاهر شود. ممكن است در كف دستان يا پاها، در اطراف مقعد يا اندامهاي تناسلي يافت شود.
به بيماري بوون كه در اطراف اندامهاي تناسلي ايجاد ميشود نامهاي مختلفي داده ميشود مثلا به بيماري بوون كه در آلت مردان ايجاد ميشود “اریتروپنی” ‘erythroplasia يا “کویورات” Queyrat’ گفته ميشود.
در اغلب افراد تعداد تكه هاي بيماري بوون فقط يكي است اما از هر 10 نفر يك يا دو نفر مي توانند بيش از يك تكه در آن واحد داشته باشند.
اگر تكه هاي بيماري بوون شروع به زخم شدن و خونريزي كردند يا اگر برجستگي كوچكي شكل گرفت، مي تواند علامتي باشد از اينكه شروع به سرطاني شدن كرده است. اگر اين اتفاق افتاد هر چه سريعتر به پزشك خود مراجعه نمائيد. بيماري بوون در مقعد و اندامهاي جنسي بيشتر احتمال تبديل شدن به سرطان پوست را نسبت به ديگر قسمتهاي بدن دارند.
عامل بيماری بوون چيست؟
يك تكه از بيماري بوون ممكن است بدون دليل مشخصي به وجود آمده و هر فردي مي تواند به آن مبتلا شود. با اين وجود، به نظر مي رسد چيزهاي مختلفي ريسك ابتلا به بيماري بوون را افزايش مي دهند كه عبارتند از:
قرار گرفتن در معرض نور شديد خورشيد.
درمان قبلي با راديوتراپي- براي مثال براي سرطان.
مهار سيستم ايمني. اگر سيستم ايمني شما به هر دليلي خوب كار نمي كند، اين مي تواند احتمال ابتلاي شما را به بيماري بوون را افزايش دهد. براي مثال، اگر ايدز داريد، اگر تحت درمان سرطان هستيد يا اگر پيوند عضو مثل پيوند كليه داشته و از داروهاي مهاركننده سيستم ايمني براي پيشگيري از پس زدن اندام پيوندي استفاده مي كنيد.
عفونت با ويروس پاپيلوم انساني (HPV). اين ميكروب (ويروسي) است كه مي تواند پوست شما و غشاء هاي مرطوب (مخاط) را كه دور قسمتهاي مختلف بدن وجود دارد از جمله دهان، گلو و اندامهاي جنسي را تحت تاثير قرار دهد. HPV بيش از صد نوع دارد. برخي از انواع HPV مي تواند زگيلهاي پوستي و وروكاها را ايجاد نمايد و برخي ديگر مي توانند زگيلهاي تناسلي ايجاد كنند اما بسياري از انواع ديگر نيز اصلا مشكلي ايجاد نمي كنند. برخي از انواع HPV افزايش ابتلا به سرطانهاي خاصي از جمله سرطان سرويكس را افزايش مي دهند. تصور ميشود كه HPV همچنين مي تواند در ايجاد بيماري بوون تناسلي و بيماري بووني كه ديگر قسمتهاي پوست را تحت تاثير قرار مي دهد موثر باشد. HPV از نوع 16، از بقيه بيشتر در اين رابطه نقش دارد. با اين وجود، هر كسي كه بيماري بوون دارد الزاما عفونت HPVندارد.
جراحت قبلي پوست. اگر قبلا جراحتي در پوست شما ايجاد شده باشد كه سبب آسيب يا زخم پوستي دائمي (مزمن) شده باشد مي تواند ريسك ابتلا به بيماري بوون را در آن قسمت افزايش دهد.
بيماريهاي التهابي پوست. به ندرت، در افراد مبتلا به بيماريهاي التهابي پوست مثل اگزما ممكن است بيماري بوون ايجاد شود.
بيماری بوون تا چه حد رايج است؟
در كشورهاي پيشرفته نظير انگلستان از هر 100000 نفر يك نفر هر ساله به بيماري بوون مبتلا ميشود.
چه كساني به بيماری بوون مبتلا ميشوند؟
به نظر مي رسد بيماري بوون در زنان بيشتر از مردان است. حدود يك سوم موارد در زنان است. بيشتر افراد را در دهه 60 تحت تاثير قرار مي دهد. در افراد سفيد پوست و در قسمتهايي كه بيشتر در معرض نور آفتاب قرار دارد رايج تر است.
اگر قبلا يكي از بيماري هاي گروه سرطان پوست را كه سرطان هاي پوست غيرملانومي ناميده ميشوند داشته ايد احتمال بروز بيماري بوون در شما بيشتر است. اين ها سرطانهايي هستند كه ملانوم بد خيم نيستند كه شامل كارسينوماي سلول پايه و سرطان سلول سنگفرشي ميشود. (براي جزئيات بيشتر به مقاله مجزايي با عنوان “سرطان پوست- غير ملانومي” مراجعه نمائيد.)
اگر قبلا بيماري بوون داشته ايد احتمال ايجاد سرطان غيرملانومي پوست در شما بيشتر است. دليلش احتمالا اين است كه قرار گرفتن در معرض نور يك فاكتور خطر هم در بيماري بوون و هم در سرطانهاي پوستي غيرملانومي است.
چگونه مي توان بيماري بوون را شناسايي كرد؟
معمولا بر اساس ظاهر پوست به بيماري بوون مشكوك ميشوند. با اين وجود، براي تشخيص، ممكن است نمونه كوچكي از پوست برداشته شود و سپس در آزمايشگاه بررسي شود. بيماري بوون ظاهر مخصوصي دارد كه در زمان بررسي زير ميكروسكوپ كاملا مشخص ميشود.
درمان بيماری بوون چيست؟
اگر بيماري بوون داشته باشيد احتمالا به يك متخصص پوست ارجاع داده خواهيد شد. آنها مي توانند در مورد گزينه هاي درماني با شما صحبت كنند. براي همه كساني كه بيماري بوون دارند يك درمان مشخص و خاص وجود ندارد. درمان مي تواند به چيزهاي مختلفي از جمله محل وجود تكه هاي بيماري بوون، اندازه و ضخامت آن و تعداد تكه هاي بيماري بوون در فرد بستگي دارد.
گزينه هاي درماني عبارتند از:
مشاهده (تحت نظر قرار دادن و انتظار)
مي تواند يك گزينه در برخي افراد باشد مثلا، اگر بيماري بوون در شما يك تكه كم عمق، با رشد آرام، و در منطقه اي از بدن شما باشد كه بهبود پوست به سختي انجام ميشود (مثل ساق پا). پوست ساق پا بسيار نازك و حساس است و بدين معنا است كه براي بهبود به زمان بيشتري نياز دارد.
كرمهايي كه بر روي پوست استفاده ميشود
در درمان بيماري بوون ممكن است از كرمهاي خاصي استفاده شود كه به كشتن و خلاص شدن از شر سلولهاي غيرطبيعي در برخي موارد كمك مي كنند. اين كرمها حاوي 5-فلورواوراسيل (5FU) هستند. كرم 5-FU يك يا دو بار در هفته براي حدود سه تا چهار هفته و گاهي بيشتر به كار مي رود. استفاده از كرم راحت بوده و خودتان مي توانيد اين كار را انجام دهيد. مشكل اين است كه مي تواند براي پوست خارش آور باشد. ممكن است سبب قرمز شدن پوست شده و در زمان استفاده از اين درمان به نظر آيد كه ظاهرا بدتر شده است.
اگر تكه هاي بيماري بوون بازگشت، بعدها ممكن است نياز به تكرار درمان باشد. درمان 5-FU در تكه هاي بزركتر بيماري بوون يا در قسمتهايي كه بهبود پوست به سختي انجام ميشود مثل پوست ساق پا (كه در بالا توضيح داده شد) مي تواند موثر باشد.
قبل از درمان با كرم 5-FU ممكن است درمانهاي ديگري نيز داده شود. دليلش اين است كه كرم بتواند راحتر جذب پوستتان شود. اين درمانها شامل پروسه اي است كه یونتوفروز (iontophoresis) ناميده ميشود كه در طي آن جريان الكتريكي كرم را به سمت بافهاي بدن مي راند. گاهي نيز از درمان ليزر در درمان بوون استفاده ميشود.
گاهي کرم ايميکيمود ((Imiquimod در درمان بوون استفاده ميشود.
كريتوتراپي (سرما درماني)
سرما درماني گاهي مي تواند يك گزينه درماني باشد. نوعي درمان انجماد است و در آن معمولا از نيتروژن مايع استفاده ميشود. گاهي درمان مي تواند ناراحت كنند باشد و زخم شدن پوست مي تواند از عوارض احتمالي آن باشد.
درمان كورتاژ
كورتاژ به اين معنا است كه تكه هاي بيماري بوون از روي پوست خراشيده ميشود. از يك بي حسي موضعي براي انجام كورتاژ استفاده ميشود. مي گذارند تا پوست خود به صورت طبيعي بهبود يابد و بعد از درمان اغلب زخمي شكل مي گيرد و سپس مي افتد. درد در طول درمان كورتاژ كمتر از سرما درماني است.
جراحي
در برخي موارد، ممكن است براي برداشتن تكه هاي بيماري بوون جراحي پيشنهاد شود. براي مثال، براي برداشتن تكه هاي بيماري بوون در اطراف مقعد از جراحي استفاده ميشود. تكه بيماري بوون از روي پوست بريده ميشود و بعد از آن براي بسته شدن پوست از بخيه استفاده ميشود. ممكن است بهبود پوست گاهي با مشكل انجام شود مخصوصا اگر از جراحي براي برداشتن تكه هاي بيماري بوون در پا زير زانو استفاده شود.
فوتوديناميك تراپي
از اين درمان گاها با موفقيت براي درمان بيماري بوون استفاده شده است. درمان فوتوديناميك با به كار بردن يك ماده شيميايي مخصوص بر روي تكه مبتلا به بيماري بوون انجام ميشود. اين ماده شيميايي حساس به نور است يعني به نور واكنش نشان مي دهد. سپس براي فعال كردن ماده شيميايي حساس به نور يك منبع نور مخصوص به محل مبتلا در پوست تابانده ميشود. گاهي ممكن است پوست محل درمان دچار سوختگي و سوزش شده و پوست دچار خارش شود. به ندرت ممكن است پوست رنگ خود را از دست دهد و يا گاها در محل درمان تيره تر شود.
راديوتراپي
راديوتراپي درماني با اشعه ايكس است. اين يك گزينه درماني ديگر براي بيماري بوون است اما نسبت به ديگر گزينه هاي درماني كمتر استفاده ميشود. دوباره راديوتراپي براي درمان بيماري بوون زير زانو مناسب نيست چون پوست به سختي بعد از درمان بهبود مي يابد.
درمان با ليزر
گاهي از ليزر براي درمان تكه هاي بيماري بوون استفاده يشمود.
دورنماي آن چگونه است؟
در اغلب درمانهاي بيماري بوون، از هر 10 مورد يك مورد احتمال بازگشت بيماري وجود دارد. بنابراين، براي كنترل بازگشت علائم نياز به پيگيري مرتب هست. اگر اين اتفاق افتاد ادامه درمان لازم ميشود.
دورنما براي افراد مبتلا به بيماري بوون اغلب خوب است. در اكثريت مواردي كه بيماري بوون شناسايي و درمان ميشود سرطان پوست ايجاد نخواهد شد.
آيا مي توان از بيماري بوون پيشگيري كرد؟
از آنجايي كه قرار گرفتن زياد در معرض نور آفتاب يكي از عوامل ايجاد كننده بيماري بوون است، بايد در ماههاي تابستان (يا در همه سال در كشورهاي گرمي كه نزديك خط استوا قرار دارند) قرار گرفتن در نور محدود شود. اين كار را مي توان به شيوه هاي زير انجام داد:
ساعات بين 11 صبح و 3 بعدازظهر تا جاي ممكن بيرون نرويد يا در سايه باشيد.
وقتي بيرون در زير آفتاب ميرويد لباسهاي پوشيده و كلاههاي لبه دار استفاده كنيد.
از كرم حداقل SPF15 (SPF30 براي كودكان يا كساني كه پوست روشن دارند) كه در برابر اشعه UVA نيز محافظت بالايي دارند استفاده كنيد.
براي جزئيات بيشتر به مقاله اي با عنوان “پيشگيري از سرطان پوست” مراجعه نمائيد.
اگر بيماري بوون داشته ايد، پوست خود را براي تشخيص هر گونه تغييرات مرتبا چك كنيد.

 كلوئيد چيست؟
كلوئيد چيست؟