کیست ارثی کلیه ها چیست –
بیماری APCK یا کیست ارثی کلیه ها
در بسیاری از مواقع وقتی جهت انجام چکاب کلیه خود سونوگرافی انجام می دهیم دکتر سونوگرافی در گزارش خود وجود کیست در کلیه هایتان را گزارش می دهد که در بسیاری از موارد باعث نگرانی مان می گردد.
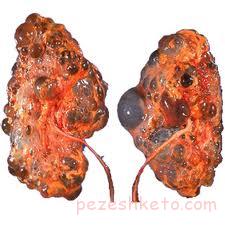
کیست کلیه چیست؟
به جمع شدن مایع در داخل یک حفره در اعضای بدن کیست گفته می شود و اغلب این کیست ها از نوع ساده هستند و هیچ خطری ما و کلیه هایمان را تهدید نمی کند.
آیا همه کیست های کلیه یکسانند؟
خیر، کیست ها انواع مختلفی دارند که عبارتند از:
کیست ساده کلیه :این کیست شایعترین کیست کلیه می باشد که در اغلب موارد به علت افزایش سن در کلیه ها تشکیل می شود. از مشخصات این کیست ها :
اغلب ۱از نظر تعداد یا ۲ تا هستند
ارثی نیستند
دیواره آنها در سونوگرافی صاف و داخل آنها فقط آب است. این کیست ها نیاز به درمان ندارند و هر ۶ ماه باید پیگیری شوند و در صورتیکه اندازه آنها بالای ۶-۷ سانت بوده و باعث درد پهلو و یا فشار خون شوند باید آنها را خالی کرد. در گذشته از طریق سوزن و با راهنمایی سونوگرافی آب این کیست ها را تخلیه می کردند ولی امروزه درمان قطعی آنها درمان لاپاراسکوپی است که بدون برش بزرگ جراحی و با استفاده از لاپاراسکوپی با قیچی دیواره کیست را برمی داریم و دیواره اش را می سوزانیم و باعث می شود که کیست دوباره عود نکند.
کیست های مشکوک به سرطان کلیه : این کیست ها دیواره نامنظم در سونوگرافی و CT اسکن دارند و داخل آنها حفره است و اغلب خون و سلول های بدخیم در داخل آنها مشاهده می شود. در صورت شک به کیست های سرطانی کلیه باید حتماً عمل جراحی و تخلیه کیست سرطان انجام گردد.
سومین نوع کیست کلیه ارثی یا APCK می باشد: که از آن به عنوان ارثیه خونین نام می برم چرا که از طریق پدر و مادر دارای کیست ارثی به بچه ها منتقل می شود و باعث کاهش سن و از کارافتادن کلیه ها و نیاز به دیالیز زودرس می گردد که جهت کسب اطلاع شما عزیزان به تفصیل در مورد آن توضیح می دهم:
APCK یا بیماری کیست ارثی کلیه چگونه انتقال پیدا می کند؟
این بیماری ارثی است و از نظر شیوع در جامعه در یک نفر از صدهزار نفر در جوامع مختلف دیده می شود که کلیه ها و کبد و قلب و مغز مبتلا به کیست های متعدد می شود و به جای بافت طبیعی کیست در آنها رشد پیدا می کند. از نظر شدت انتقال بیماری به دو نوع تقسیم می شود: ۱- نوع غالب و ۲- نوع مغلوب
نوع غالب بیماری کیست ارثی کلیه یا APCK
چهارمین علت از کار افتادن زودرس کلیه ها می گردد چرا که به سرعت به جای بافت طبیعی کلیه ها کیست های ریز و درشت متعدد رشد می کنند و اغلب در میانسالی و بین ۳۰-۴۰ سال تقریباً تمام کلیه ها پر از کیست متعدد کلیه می شود.نوع مغلوب ان رونداهسته ای داشته و با شدت کمتری انتقال پیدا کرده و اصولا ۱ به چهار فرزندان را مبتلا می نماید
از کجا بدانیم که به بیماری کیست ارثی کلیه مبتلا هستیم یا نه؟
باید منشاء این بیماری را در والدین خود پدر و مادر و یا اجداد خود پیدا کنیم چرا که منشاء انتقال آن از نسلی به نسل دیگر و با توالد می باشد ولی به تدریج درد پهلو، خون در ادرار، احساس پری شکم، عفونت های عود کننده، فشار خون بالا در میانسالی می تواند نشان از وجود این بیماری در مراحل اولیه باشد. در مراحل پیشرفته که باعث ار کارافتادن شدید کلیه ها می شود، ضعف و بیحالی، خستگی، بوی بد دهان، رنگ پریده گی، بی اشتهایی، خارش پوست و یا پف کردن اندام ها می تواند نشان از کار افتاده گی کامل کلیه ها و نیاز اورژانس به دیالیز باشد. در بعضی از مواقع بیماری عروقی مغز به همراه گشادشدن رگ های مغز یا آنوریسم در این افراد همزمان وجود دارد که عدم تشخیص و درمان سریع آنها ممکن است باعث پارگی این رگ های مغز و خونریزی سریع و باعث مرگ ناگهانی می شود.
آیا راهی برای جلوگیری از ابتلا به بیماری APCK یا کیست ارثی کلیه وجود دارد؟
تنها راه جلوگیری از ابتلا عدم بچه دار شدن والدینی هستند که مبتلا به بیماری ارثی کلیه اند چرا که با بچه دار شدن آنها انتقال بیماری ادامه خواهد داشت و لذا بهترین توصیه من انجام مشاوره ژنتیک قبل از ازدواج از نظر حامل بودن زن این بیماری می باشد.
در صورت ابتلا به کیست ارثی کلیه چه کار باید کرد؟
واقعیت این است که پس از ابتلا تنها راه مقابله ما مراقبت های درمانی، رعایت رژیم غذایی کم پروتئین و بی نمک و حفظ عملکرد کلیه ها می باشد. باید با مراجعه به پزشک و انجام سونوگرافی و انجام آزمایشات خون کامل و عملکرد کلیه ها از جمله اوره و کراتی نین باید به صورت منظم تحت نظر دکتر خود باشیم در صورت داشتن فشار خون بالا و عفونت های ادراری باید آنها را با دارو کنترل کنیم. از مصرف بی رویه داروهایی که از کلیه ها دفع می شوند اجتناب نماییم تا به کلیه هایمان فشار وارد نشود. از انجام ورزش های سنگین باید اجتناب کرد. مصرف آب هر ۳ ساعت یک لیوان توصیه می گردد. اغلب در داخل کیست ها سنگ تشکیل می شود که نیاز به درمان ندارند.
آیا درمان داروئی و یا جراحی برای کیست های ارثی مادرزادی کلیه وجود دارد؟
هنوز هیچ درمان دارودی برای درمان این کیست ها و جلوگیری از رشد آنها در کلیه کشف نشده است و به علت رشد مجدد کیست ها درمان جراحی و تخلیه کیست ها برای درمان بیماری APCK مؤثر نیست.
توصیه های مهم
۱- قبل از ازدواج مشاوره ژنتیکی از نظر حامل بودن بیماری ارثی کیست کلیه بسیار مفید است.
۲- در صورت حامل بودن کیست ارثی در رابطه با بچه دار شدنتان تأمل نمایید.
۳- در صورت کشف بیماری APCK در یکی از اعضاء خانواده همه اعضاء خانواده مخصوصاً بچه ها باید از نظر وجود کیست در کلیه بررسی شوند.
۴- در صورت ابتلا به بیماری APCK با مراجعه به پزشک و رعایت موارد توصیه شده از پیشرفت بیماری خود جلوگیری نمایید.

 عوارض تنگی مجرا چیست؟
عوارض تنگی مجرا چیست؟