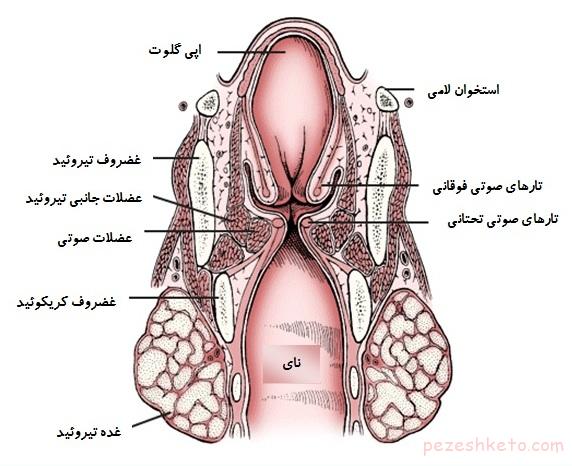
اختلال OMD – Orofacial Myofunctional Disorders چیست – در صورت دارا بودن این اختلال، زبان؛ در گفتار و / یا بلع به صورت اغراق آمیز به جلو حرکت می کند. زبان ممکن است در هنگام استراحت بسیار جلو(به صورت آزار دهنده) قرار بگیرد و یا ممکن است بین دندان های بالا و پایین در حین گفتار و بلع بیرون زدگی داشته باشد.
 برخی از علائم و نشانه های OMD :
برخی از علائم و نشانه های OMD :
اگر چه “جلو آمدن زبان” حین بلع در دوران نوزادی طبیعی است، معمولا با رشد کودک کاهش می یابد و از بین می رود. اگر جلو آمدگی زبان ادامه یابد، یک کودک ممکن است از نظر ظاهری، صحبت کردن، و بلع متفاوت از کودکان دیگر هم سن و سالش به نظر برسد. کودکان بزرگتر ممکن است در مورد ظاهر خود به خود آگاهی برسند.
OMD چه تأثیری بر گفتار دارد؟
برخی از کودکان در تولید اصوات گفتاری دچار مشکل می شوند. این بیماری اغلب باعث می شود صداهای گفتاری مانند: /س/، /ز/، /ش/، /ژ/، /چ/، /ج/ به صداهای متفاوتی تبدیل شوند. همچنین، صداهایی مثل / ت /، / د /، / ن / و / ل / ممکن است به دلیل ضعف عضلات نوک زبان به اشتباه تولید شوند. گاهی اوقات نیز ممکن است گفتار تحت تاثیر قرار نگرفته باشد.
OMD چگونه تشخیص داده می شود؟
این اختلال اغلب توسط یک تیم حرفه ای تشخیص داده می شود. علاوه بر این، کودک، خانواده و یا مراقبان کودک، نیز ممکن است شامل این تیم باشند:
دندانپزشک
ارتودنتیست
پزشک
آسیب شناس گفتار و زبان (SLP)
دندانپزشکان و ارتودنتیست ها ممکن است زمانی که فشار زبان به صورت پایدار و ادامه دار در برابر دندان ها؛ در حالت طبیعی دندان ها و هم ترازی فک و دندان ها تداخل ایجاد کند؛ درگیر شوند. پزشکان از وقوع انسداد راه هوایی جلوگیری می کنند (به عنوان مثال، از انسداد توسط بزرگ شدن لوزه ها یا آدنوئید و یا از آلرژی) که ممکن است منجر به حالت جلو آمدگی زبان بشوند. آسیب شناسان گفتار و زبان اثرات این اختلال در گفتار، حالت استراحت، و بلع را؛ ارزیابی و درمان می کنند.
چه درمان هایی برای افراد دارای OMD موجود است؟
یک آسیب شناس گفتار و زبان (SLP) با تجربه و آموزش دیده در درمان این بیماری؛ موارد زیر را ارزیابی و درمان خواهد کرد:
وضعیت دهان باز؛
خطاهای صداهای گفتار؛
اختلال در بلع؛
آسیب شناسان گفتار و زبان برای کمک به کودک در تغییر و اصلاح وضعیت دهانی و تولید گفتار یک برنامه ی درمانی تنظیم می کند. همچنین اگر حرکت زبان برای عمل بلع مشکلی ایجاد کرده است، آسیب شناس گفتار و زبان به آن نیز می پردازد.
روش های درمان برای کمک به مشکلات گفتار و بلع ناشی از OMD ممکن است شامل موارد زیر باشد:
افزایش آگاهی از دهان و عضلات صورت؛
افزایش آگاهی از دهان و حالت زبان؛
بهبود قدرت و هماهنگی عضلانی؛
بهبود تولید صداهای گفتاری؛
بهبود الگوهای بلع.
اگر راه های هوایی در اثر بزرگ شدن لوزه ها و آدنوئید و یا آلرژی، مسدود شده باشد؛ درمان گفتار ممکن است تا زمانی که درمان های پزشکی برای این شرایط به اتمام برسند، به تعویق بیافتد. اگر یک کودک دارای عادات ناخواسته دهانی (به عنوان مثال، مکیدن انگشت شست/، گاز گرفتن لب) باشد، درمان گفتار در ابتدا ممکن است در از بین بردن این رفتارها تمرکز داشته باشد.
چه چیزی می تواند باعث بروز OMD شود؟
آلرژی؛
بزرگ شدن لوزه ها و آدنوئید؛
مکیدن بیش از حد انگشت شست و یا انگشتان دیگر دست، گاز گرفتن لب و ناخن و فشار دادن دندانها؛
وراثت خانواده؛
آلرژی می تواند در عملکرد دهان و یا صورت مشکلاتی ایجاد کند. برای کودکان مبتلا به آلرژی، به طور معمول به علت انسداد راه هوایی نفس کشیدن از طریق بینی دشوار است. آنها اغلب با دهان باز نفس می کشند و زبانشان در کف دهان به صورت صاف قرار دارد. اگر حالت دهان باز برای مدت طولانی ادامه یابد؛ ممکن است عضلات لب قدرت و توان خود را از دست بدهند.
بزرگ شدن لوزه ها و آدنوئید می تواند راه های هوایی را مسدود کند و باعث ایجاد الگوی تنفس با دهان باز شود. این الگو می تواند تبدیل به عادت شده و حتی بعد از درمان پزشکی برای انسداد راه هوایی این الگوی خطا ادامه پیدا کند.
مکیدن بیش از حد انگشت شست و یا انگشتان دیگر دست، گاز گرفتن لب و ناخن و فشار دادن دندانها. مکیدن با ثبات انگشت شست به طور خاص ممکن است در شکل فک و دندان های بالا و پایین کودک را تغییر ایجاد کند، که در این مواقع به مداخله گفتار درمانی، دندانپزشکی و اورتودنسی نیاز است. تاثیرات این مشکلبه این بستگی دارد که این عادت چگونه و به چه مدت ادامه داشته است.
وراثت خانواده می تواند در تعیین اندازه دهان کودک دخیل باشد، هم چنین ترتیب و تعداد دندان ها، و قدرت لب، زبان، دهان، و عضلات صورت درگیر.
منبع: انجمن علمی گفتار-زبان و شنوایی آمریکا asha.org

 علائم و نشانه های ندول یا پولیپ طناب صوتی چیست؟
علائم و نشانه های ندول یا پولیپ طناب صوتی چیست؟