رفع موهای زائد -تعداد تارهای مو در نواحی مختلف بدن در شرایط طبیعی در خانم ها متفاوت است. معمولاً در خانم ها رشد موهای کرکی در مناطقی مانند پشت لب، چانه، قفسه سینه یا کمر مشاهده می شود. افزایش ضخامت و رنگ مو در این نواحی “هیرسوتیسم” نامیده می شود.
این وضعیت با الگوی رشد مردانه موها به شکل موهای خشن و تیره مشخص می شود. و معمولاً به علت افزایش تولید هورمون های آندروژن از تخمدان ها یا غدد آدرنال و همچنین افزایش حساسیت فولیکول مو به آندروژن طبیعی به علت ارث ایجاد می شود.
شایع ترین علت ایجاد هیرسوتیسم، سندروم تخمدان پلی کیستیک (pcos ) می باشد. در این بیماری علاوه بر رشد موهای ناخواسته مشکلاتی نظیر آکنه، آمنوره، الیگومنوره، افزایش وزن و به میزان کمتر بم شدن صدا مشاهده می شود.
علل آندروژنیک هیرسوتیسم عبارتنداز:
* تومور ها و سرطانهای تخمدان
* هایپرتکوزیسhyperthecosis
* تومورها و بدخیمی های غده آدرنال
* هایپرپلازی مادرزادی آدرنال
* سندرم کوشینگ
* مصرف داروهایی مانند تستوسترون، دانازول، استروئیدهای آنابولیک، گلوکوکورتیکوئیدها، سیکلوسپورین، ماینوکسیدیل و فنی توئین
* بیماری های غده هیپوفیز که باعث پرولاکتینمی می شود.
هایپرتکوزیس hyperthecosis :
این حالت به افزایش تعداد موهای بدن اطلاق می شود و معمولا به صورت واکنش ناخواسته به دارو هائی نظیر فنی توئین، پنی سیلامین، ماینوکسیدیل، سیکلوسپورین، بیماریهای داخلی مانند هیپرتیروئیدیسم، پورفیری، درماتومیوزیت و بی اشتهایی عصبی مشاهده می شود.
فاکتور هائی مانند نژاد، چاقی و مقاومت به انسولین در شرایط هیپرانسولینمی از عوامل مستعد کننده جهت ایجاد موهای زاید است. از نظر اپیدمیولوژی ۸ درصد زنان بالغ مبتلا به این بیماری هستند باید توجه داشت ویریلیسم واقعی نادر است و میزان بروز آن یک مورد درصد هزار نفر می باشد.
تشخیص آزمایشگاهی :
زنان مبتلا به هیرسوتیسم خفیف با خونریزی ماهیانه منظم و سابقه مثبت فامیلی نیاز به تست های آزمایشگاهی ندارند.
بررسی آزمایشگاهی در موارد لزوم عبارتنداز اندازه گیری تستوسترون سرم، -۱۷ آلفا هیدروکسی پروژسترون، دی هیدرواپی آندرستون سولفات (DHEA-S ) پرولاکتین FSH,LH, و اندازه گیری سطح آزاد کورتیزول در ادرار ۲۴ ساعته در موارد مشکوک به سندروم کوشینگ.
همچنین سونوگرافی تخمدانها جهت کشف کیست های تخمدان و CT Scan غدد آدرنال ضروری است
درمان :
پروتکل درمان شامل درمان داروئی و درمان های مکانیکی و زیبائی جهت رفع موهای ناخواسته می باشد. درمان داروئی عبارت است از تجویز دارو های ضد بارداری خوراکی، آنتی آندروژنها و فیناستراید. با اینکه استفاده از فیناستراید در درمان هیرسوتیسم مورد تایید FDA نیست اما مطالعات متعدد کارائی قابل قبول این دارو را نشان داده است.
درمان های مکانیکی شامل انواع روش های اپیلاسیون، بی رنگ کردن موها، الکترولیز، و استفاده از لیزر و IPL می باشد. دراین میان فقط الکترولیز و درمان با لیزر و یا IPL به عنوان روش های دائمی از بین برنده موها محسوب می شوند. استفاده از درمان های داروئی نتایج قابل توجهی به دنبال داشته و معمولا از رشد موها جلوگیری می کند و در صورت رشد مجدد، موهای جدید ضخامت کمتری دارند.
با این حال درمان های داروئی روی رنگ و ضخامت موهای موجود تغییر محسوسی ایجاد نمی کنند. لذا استفاده از درمان های مکانیکی و زیبائی ضروری است.
همانطور که ذکر شد درمانهای مکانیکی مانند انواع روشهای اپیلاسیون یا بی رنگ کردن موها باعث از بین رفتن آنها نمی شوند. استفاده از الکترولیز به علت هزینه بالا و نیاز به زمان درمانی طولانی، و همچنین دردناک بودن و احتمال ایجاد اسکار محدود شده است.
در حال حاضر تنها تکنولوژی موثر در کاهش تراکم موها و رفع موهای ناخواسته و ایجاد اثرات طولانی مدت، استفاده از انرژی لیزر و IPL می باشد. علاوه بر روشهای فوق، تغییرات شیوه زندگی و کاهش وزن کارائی درمان را افزایش می دهند.
لیزر:
لیزر یک نور برانگیخته شده پر انرژی است که درشرایط عادی در طبیعت دیده نمی شود ولی با تکنولوژی و وسایل خاص می توان آن را ایجاد کرد. لیزر بانور معمولی تفاوت هایی دارد که این ویژگیها باعث توانائی ها و کاربرد های خاص لیزر می شوند.
نور معمولی ترکیبی از چندین انرژی نورانی مرئی و نامرئی است که اشعه ی ماورای بنفش با کمترین طول موج ها تا اشعه مادون قرمز با بیشترین طول موج ها را در بر می گیرد.
اما لیزر تنها از یک نوع انرژی نورانی با طول موج مشخص ساخته شده است. تفاوت دیگر لیزر با نور معمولی انرژی آن می باشد که گاهی حتی چند هزار برابر نور معمولی می تواند انرژی داشته باشد. بالاخره ویژگی سوم لیزر دقت و پایین بودن خاصیت انتشار آن است بطوریکه نور تابیده شده لیزر در فاصله چند صد متری کاملاً مسیر مستقیم خود را حفظ کرده و شعاع دایره محل تابش در نزدیکی منبع لیزر تقریبا مساوی شعاع تابش در چند صد متری منبع می باشد. از این خاصیت نور لیزر در سیستم های fiber optic استفاده می شود. کاربرد لیزر در پزشکی و از جمله در بیماری های پوستی از حدود ۴۰ سال قبل به صورت تحقیقاتی شروع شد و با ساخت دستگاه های جدیدتر که موثرتر و کم عارضه تر بودند جایگاه ویژه و وسیعی در درمان بیماری ها پیدا کرد. مکانیسم اثر لیزر، جذب انرژی نورانی توسط کروموفور هدف و بر اساس قانون فوتو ترمولیز انتخابی صورت می گیرد. از آنجائی که لیزر تک طول موج می باشد تخریب فقط در ساختمان های خاص حاوی مولکول های کروموفور ایجاد می شود.
درحالیکه افزایش حرارت در ساختمان های مجاور فاقد این مولکول ها زیاد قابل توجه نیست در نتیجه با انتخاب لیزر مناسب و با داشتن ویژگیهای بافتی می توان ضایعه مورد نظر را تخریب کرد در حالیکه کمترین آسیب ممکن به ساختمان مجاور آن وارد شود. در مورد موهای زائد یا ناخواسته با تعیین لیزرهایی که توسط ملانین مو جذب می شوند می توان آنها را کاهش داد.
لیزر موهای زائد :
از تولید سیستم های متعدد نوری و لیزری جهت درمان موثر موهای ناخواسته زمان زیادی می گذرد. کلیه این دستگاه ها بر اساس استفاده از اصول فیزیک لیزر، جهت هدف قرار دادن انتخابی فولیکول مو توسط کروموفور ملانین ساخته شده اند. با گسترش یافته های علمی در مورد بیولوژی فولیکول مو سیستم های جدیدتر با کارائی و اثر بخشی بالاتری جهت رفع موهای ناخواسته معرفی شده اند.
فاز آناژن فولیکول مو از نظر مدت زمان در نقاط مختلف بدن متفاوت بوده و حداکثر تا شش سال طول می کشد. مرحله کاتاژن حدود سه هفته و مرحله متوژن که قبل از شروع مجدد فاز آناژن اتفاق می افتد حدود سه ماه است. در هر زمانی ۸۰ تا ۸۵ درصد موها در فاز آناژن هستند و طول مدت آن بر اساس سن، فصل، منطقه آناتومیک، جنس، سطح هورمون ها و عوامل ژنتیک متفاوت است. به عنوان مثال فاز آناژن موهای سر در حدود ۴۸ تا ۷۲ ساعت است در حالیکه در موهای ساق پا فاز آناژن یک تا شش ماه است. جهت از بین بردن موها به مدت طولانی، لیزردرمانی باید در یک یا چند فاز رشد فولیکول مو انجام شود. براساس شواهد تجربی جهت از بین رفتن موها، سلولهای بنیادی چند ظرفیتی پیاز مو، پاپیل و ماتریکس در فاز آناژن مورد هدف قرار می گیرند اگر آسیب ایجاد شده طی فاز آناژن کامل نباشد، فولیکول های مو وارد فاز تلوژن می شوند.
لذا بعد از اولین جلسه درمان، فولیکول های مو از نظر فاز آناژن هم زمان می گردند. این مساله کاهش موقتی موها به مدت سه ماه را در پی خواهد داشت که از نقطه نظر درمان مناسب نیست.
پس از این مدت فولیکول های مو بر اساس فیزیولوژی خود مجدداً وارد فاز اناژن می گردند.
بررسی های انجام شده در مورد تاثیر لیزر بر خصوصیات ایمونو هیستو شیمی فولیکول مو نشان می دهند پس از یک جلسه درمان قسمت های مختلف فولیکول مو بدون تغییر باقی مانده اند و انرژی لیزر بیش از تخریب به تغییرات عملکردی در سلولهای بنیادی فولیکول های مو منجر می گردد.
در حال حاضر در مورد استفاده از واژه رفع دائمی ( (permanent موهای ناخواسته توافق نظر وجود ندارد. دوام درمان به معنی رفع کامل موها در طول زندگی بیمار، هدفی غیر منطقی است. اکثر محققین معتقدند کلمه دائمی به معنی کاهش تعداد موها پس از انجام لیزر درمانی، در مدت زمانی طولانی تر از فاز کامل رشد فولیکول، در هر منطقه از بدن می باشد.
اگر پس از پایان این مدت رویش مجدد موها رخ ندهد می توان نتیجه گرفت آسیب غیر قابل بازگشت در فولیکول مو ایجاد شده است. انواع مختلف سیستم های لیزری موجود می تواند باعث کاهش موقتی در تعداد موها شوند. به این صورت که در یک طول موج خاص با پهنای پالس و شدت جریان معین، آسیب گرمائی محدود به منطقه هدف حاوی مولکول های کروموفور ملانین می شود.
مکانیسم های تخریب مو :
۱- تخریب گرمائی توسط افزایش دمای موضعی
۲- تخریب فوتومکانیکال ازطریق ایجاد short wave در بافت
۳- تخریب فتوشیمیایی که از طریق تولید مدیاتورهای توکسیک مانند ملکول اکسیژن یا رادیکالهای آزاد منابع لیزری با طول موج ۶۰۰ تا ۱۱۰۰ نانومتر رنگدانه ملانین را تحت تاثیر قرار داده و برای از بین بردن موها مناسب هستند.
با این حال استفاده از لیزر های با طول موج کوتاه به علت جذب زیاد انرژی لیزر در پیگمانهای اپیدرم در فنوتیپهای پوستی تیره و همچنین عمق نفوذ ناکافی به درم بسیار محدود شده است.
اولین سیستم لیزری به کار رفته لیزر Ruby با طول موج ۶۹۴ نانومتر بود. با اینکه این لیزر با اثرات درمانی قابل توجهی در رفع موهای تیره در فنوتیپ های پوستی روشن همراه بود اما به دلایلی که ذکر شد امروزه استفاده از آن متداول نمی باشد. در حال حاضر بیشترین درمان لیزر جهت از بین بردن موها توسط لیزر الکساندرایت ۷۵۵ نانو متر، دایود ۸۰۰ نانومتر و ۱۰۶۴ Nd:YAG نانومتر و همچنین سیستمهای نوری غیرلیزری مانند IPL انجام می شود.
در مورد سیستمهای لیزری علاوه بر طول موج، پارامترهای دیگری نیز جهت انتخاب دستگاه مناسب برای درمان مدنظر گرفته می شود. این پارامترها عبارتند از: توان دستگاه (POWER ) ، پهنای پالس (Pulse Duration )، Spot Size ، استفاده از Scanner و وجود سیستم های COOLING
توان لیزر POWER :
هر دستگاهی که بتواند انرژی بیشتری تولید کند امکان درمان در طیف وسیع تری را فراهم می آورد. این انرژی یا توان در هر پالس به بافت هدف منتقل می شود. کل انرژی منتقل شده در یک پالس با توجه به SPOT SIZE در سطح تقسیم شده و به عنوان شدت انرژی FLUENCE شناخته می شود. یک سیستم لیزری می تواند شدت انرژی بسیار بالائی را در SPOT SIZE بسیار کوچک یا شدت پائینی را درSPOT SIZE بزرگتری به بافت منتقل کند.
SPOT SIZE :
این عامل از دو جهت اهمیت دارد اول سهولت و سرعت درمان بطوری کهSPOT SIZE های بزرگتر به آسانی منطقه وسیعی را پوشش می دهد. دوم ویژگی پراکندگی اشعه لیزر، بطوری کهSPOT SIZE های بزرگتر می تواند شدت انرژی بیشتری را به عمق بافت هدف انتقال دهد.
پهنای پالس PULSE DURATIAL :
پهنای پالس مدت زمانی است که طی آن کل انرژی یک پالس به سطح پوست منتقل می شود. به عبارت دیگر انرژی در یک پالس و درSPOT SIZE معینی می تواند به سرعت یا به آهستگی منتقل شود. پهنای پالس بر اساس اصل TRT انتخاب می شود.
ساختارهای بسیار کوچک ملانوزوم های اپیدرم گرما را به سرعت از دست می دهند به همین علت وقتی به آهستگی در معرض انرژی قرار بگیرند گرمای تولید شده به سرعت پخش شده و اکسید گرمائی ایجاد نمی شود. در مقابل ساختار بزرگتری مانند فولیکول مو گرما را طی زمان طولانی تری از دست می دهد.
بنابراین اگر پهنای پالس طولانی تر از TRT سایر اجزای پوست و کوتاه تر از TRT فولیکول مو انتخاب شود و فولیکول با فاصله زیادی از آستانه آسیب گرمائی بافت های اطراف به ویژه اپیدرم، تحت تاثیر انرژی قرار نمی گیرند. از سوی دیگر با انتخاب پهنای پالس مناسب می توان موهای نازک و روشن را درمان نمود.
تعداد جلسات لازم برای درمان موهای زائد :
اولین اثرلیزر برروی موهای زائد سه هفته بعد از لیزر درمانی است. دردو هفته اول مراجعه کننده هیچ اثری نمی بیند. بعد از سه هفته موهای لیزر شده سست و نازک می شوند و رشدشان هم کمتر می شود و هر بار که لیزر تکرار می شود تراکم موها هم کمتر می شود و معمولا اکثر موهای زائد از بین می روند.
تعداد جلسات لازم برای درمان موهای زائد بستگی به نوع پوست، نوع مو، رنگ پوست محل مو و داروهای مصرفی بیمار دارد. مثلا در صورت معمولا موهای ناحیه چانه نسبت به سایر نقاط صورت مقاومتر است و به تعداد جلسات بیشتری نیاز دارد. فاصله جلسات هر ۴ تا ۶ هفته یکبار می باشد. توضیح مهم اینکه برای آرامش و راحتی خانم ها لیزر مو توسط همکار خانم انجام می شود.
هزینه های لیزر مو :
هزینه ها براساس تعداد شات و یا وسعت و مساحتی از پوست که لیزر انجام می شود محاسبه می شود و در صورتی که فردی بخواهد سطح وسیعی از پوست را لیزر کند از تخفیف ویژه برخوردار خواهد شد.
چگونه زیربغلی صاف داشته باشید
از بین تمام قسمت های بدن، معمولا زیر بغل قسمتی است که بیشترین دردسر را برای شما درست می کند. صرف نظر از جنس موهای شما و یا روش هایی که برای از بین بردن موهای این منطقه استفاده می کنید که همگی هم موقتی است بازهم مشکلاتی راپیش رودارید.
از بین تمام قسمت های بدن، معمولا زیر بغل قسمتی است که بیشترین دردسر را برای شما درست می کند. صرف نظر از جنس موهای شما و یا روش هایی که برای از بین بردن موهای این منطقه استفاده می کنید که همگی هم موقتی است، باز هم مشکلاتی را پیش رو دارید.
اگر دنبال راهی هستید که به وسیله آن زیر بغلی زیبا داشته باشید و احساس شرمساری نکنید، راه هایی در پائین آمده است که به وسیله آن ها می توانید به هدف خود برسید مهمترین نکته ای که باید در باره زیر بغل در نظر داشته باشید این است که پوست این ناحیه بسیار حساس است.
معمولا ً کارهایی که در طول روز انجام می دهید مهمترین دلیل داشتن زیر بغلی ناخوش آیند است. مانند تمام قسمت های بدن ، زیر بغل هم می تواند دچار خارش و حساسیت های پوستی شود. یکی از مشکلاتی که اکثر خانم ها با آن درگیر هستند عدم رشد مناسب موهاست و معمولاً هنگامی پیش می آید که موها داخل پوست برگردند.
یکی از راه های درمان این مشکل این است که اصلاح موهای این نقطه ، کمی نزدیکتر به پوست انجام شود تا سطح روئی پوست کمی خراشیده شود. می توانید از یک لیف بسیار لطیف و یا برس بدن برای بیرون آوردن موهایی که داخل پوست رفته اند استفاده کنید و آن را به آرامی روی پوست زیر بغل خود بکشید. البته محصولات وکرم های مختلفی نیز در بازار وجود دارد که می تواند این مشکل را حل کند. پس از اینکه زیر بغل خود را شستید ، اجازه دهید که محل مورد نظر به اندازه کافی خشک شود. بلافاصله بعد از اینکه ازحمام خارج شدید از مام ها استفاده نکنید بلکه اجازه دهید منفذ های پوست نفس بکشند البته باید این نکته را مد نظر داشت که اصلاح موهای زیر بغل به وسیله تیغ شوک زیادی را به پوست وارد می کند.
برای کاهش عوارض ، بهتر است همیشه ازژیلتی استفاده کنید که نو باشد و تیغ آن به اندازه کافی تیز باشد. هیچ گاه از تیغ های کند استفاده نکنید.
زیر دوش آب بهترین جائی است که می توانید موهای زیر بغل را تمیز کنید. درحقیقت بهترین زمان برای اصلاح موهای زائد زیر بغل، شب است چرا که این امر مانع به وجود آمدن سوختگی پوست ناشی از تیغ می شود. یکی دیگر از فواید این کار این است که در طول روز از عرق بیش از حد شما در زیر بغل جلوگیری می کند.
عرق و مواد شیمیایی موجود در مام شما در کنار بریدگی های هر چند کوچکی که به وسیله تیغ روی پوست شما ایجاد می شود، دست در دست هم داده و باعث سوختگی ،درد و در نهایت بسته شدن منفذ های پوست زیر بغل می شود.
زدن موهای زیر بغل در شب می تواند تمام این عوارض را برطرف نموده و صبح هنگام استفاده از مام و یا اسپری های بدن احساس سوزش نکنید.
آیا پوست زیربغل شما تیره است؟
برای از بین بردن این حالت می توانید سلولهای مرده روی پوست خود را از بین ببرید. با از بین رفتن پوست های سلول های مرده تیرگی این ناحیه هم از بین خواهد رفت. البته می توانید از موم هم برای از بین بردن موهای زائد این قسمت استفاده کنید در این صورت با از بین رفتن موهای زائد، تیرگی پوست هم از بین خواهد رفت در نهایت اگر می خواهید کلااز شر موهای زائد خود خلاص شوید و زیر بغلی صاف ،نرم و بی عیب داشته باشید، باید از روش هایی استفاده کنید که موها را برای همیشه از بین می برند، برای این کار می توانید از لیزر و یا الکترولیز موها استفاده کنید.
البته در مورد این روش ها مساله ای که وجود دارد هزینه بر بودن این روش هاست مخصوصا اگر جلسات متعددی نیز مورد نیاز باشد. اما بزرگترین مزیت آن این است که با استفاده از آن دیگراحتیاجی به از بین بردن روزانه موهای زائد نیست واز شرموهای زیر بغل خود نیز خلاص می شوید.
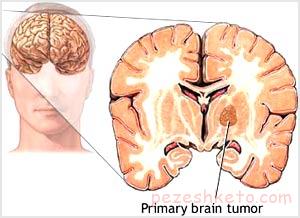
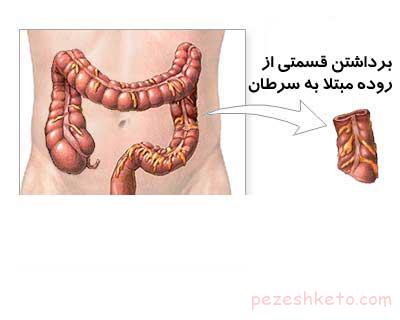

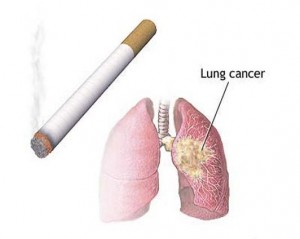

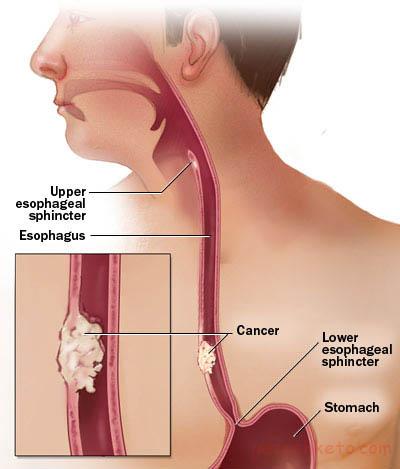
 برخی از پزشکان معتقدند که مواد آرایشی چون بر روی پوست مالیده می شوند، می توانند خیلی سریع تر تاثیر گذار باشند.
برخی از پزشکان معتقدند که مواد آرایشی چون بر روی پوست مالیده می شوند، می توانند خیلی سریع تر تاثیر گذار باشند.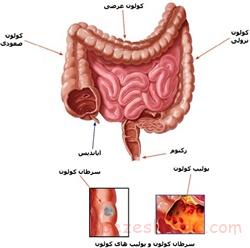

 بعضی اظهار نظرهای شیخ الرئیس درباره ی سرطان بعد از گذشت 10 قرن هنوز معتبر است.
بعضی اظهار نظرهای شیخ الرئیس درباره ی سرطان بعد از گذشت 10 قرن هنوز معتبر است.