سرطان غدد فوق كلیوی -غدد فوق کلیوی غدد کوچکی هستند که در قسمت بالای هر یک از کلیه ها قرار دارند. سرطان غده فوق کلیه جز سرطان های نادر می باشد و خوشبختانه شایع نمی باشد. این سرطان هم مانند بسیاری از سرطان های دیگر اگر در مراحل اولیه تشخیص داده شود، قابل درمان می باشد.
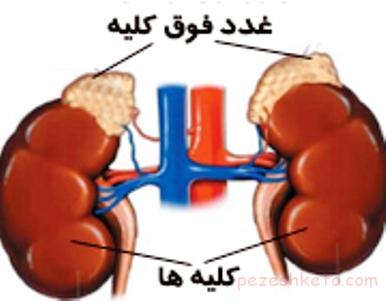
غدد فوق کلیه یا آدرنال، دارای دو بخش اصلی هستند:
1- بخش قشری که کورتکس نامیده می شود و تولید هورمون های استروئیدی را بر عهده دارد، مانند هورمون کورتیزول، آلدوسترون و تستوسترون.
2- بخش مرکزی که مدولا نامیده می شود و تولید هورمون های اپی نفرین (آدرنالین) و نور اپی نفرین (نور آدرنالین) را بر عهده دارد.
سرطان غده فوق کلیه جز سرطان های نادر می باشد و خوشبختانه شایع نمی باشد. این سرطان هم مانند بسیاری از سرطان های دیگر، اگر در مراحل اولیه تشخیص داده شود، قابل درمان می باشد.
سرطان غدد فوق کلیوی اغلب تهاجمی هستند و اگر تحت درمان قرار نگیرند، می توانند مناطق دیگر بدن را هم درگیر کنند.
علایم شایع سرطان غدد فوق کلیوی
– فشار خون بالا به همراه کاهش پتاسیم خون
– عصبانیت
– اضطراب
– دیابت
– تپش قلب
علایم شدید سرطان غدد فوق کلیوی
– عدم احساس گرسنگی در فرد مبتلا (همیشه احساس سیری می کند)
– کاهش وزن به علت عدم اشتها
– توده شکمی
– تب
خوشبختانه پیشرفت تکنولوژی این امکان را به پزشکان داده است تا با انجام راه های درمانی، به موفقیت های قابل قبولی در زمینه درمان سرطان غدد فوق کلیوی برسند
ارتباط سندروم کوشینگ با سرطان غدد فوق کلیوی
برخی بیماری ها وجود دارند که با تومور غدد فوق کلیوی درارتباط هستند. یکی از این بیماری ها سندرم کوشینگ می باشد. سندروم کوشینگ زمانی اتفاق می افتد که غدد فوق کلیوی، بیش از حد هورمون کورتیزول تولید کنند.
علایم سندروم کوشینگ عبارتند از:
– هیرسوتیسم (موهای زائد زیاد)
– آکنه
– ضعف
– افزایش فشار خون
– پوکی استخوان
ارتباط سندروم کن (conn’s syndrome)با سرطان غدد فوق کلیوی
این بیماری با تولید بیش از حد هورمون آلدوسترون توسط غدد فوق کلیوی در ارتباط می باشد. این هورمون به حفظ تعادل الکترولیت های بدن کمک می کند.
برخی علایم سندرم کن عبارتند از :
– فشار خون بالا
– افزایش دفعات دفع ادرار
– تشنگی بیش از حد
– سطح پایین پتاسیم خون
فئوکروموسیتوم
فئوکروموسیتوم نوعی تومور غدد فوق کلیوی است که سبب تولید هورمون اپی نفرین و نوراپی نفرین می شود.
این دو هورمون در تنظیم فشار خون و ضربان قلب موثرند و در صورت اختلال در تولید آنها، علایم زیر به وجود می آید :
– سردرد
– ضربان سریع قلب
– تپش قلب
– تهوع و استفراغ
عوامل خطر سرطان غدد فوق کلیه
1- سابقه خانوادگی: در بسیاری از موارد، این سرطان ارثی نیست و به صورت تک گیر رخ می دهد.
2- سن: بسیاری از انواع این سرطان در افراد مسن رخ می دهند، اما سرطان بخش قشری غده فوق کلیه در افراد 40 تا 50 ساله یا بچه ها بیشتر دیده می شود.
راه های تشخیص سرطان غدد فوق کلیه
تشخیص زودهنگام این سرطان مشکل است و تومورها اغلب هنگامی که بسیار بزرگ شده اند، تشخیص داده می شوند.
راه های تشخیص عبارتند از:
1- نمونه ادرار: سندروم کوشینگ را می توان با بررسی نمونه ادرار تشخیص داد. اگر در نمونه ادرار فرد، مقدار مشخصی هورمون کورتیزول وجود داشته باشد، این بیماری در فرد مشخص می شود.
2- آزمون های تصویربرداری پزشکی شامل سی تی اسکن و ام آر آی و سونوگرافی.
در سونوگرافی، امواج فراصوتی (غیرقابل درک توسط انسان) را به غده آدرنال می فرستند و شکلی بر روی مانیتور ایجاد می شود که هر گونه توده غیرعادی در غدد فوق کلیوی را نشان می دهد.
توسط سی تی اسکن و ام آر آی، تصاویر با کیفیت بالایی از غدد فوق کلیوی به دست می آیند که هرگونه رشد غیرطبیعی توده ها را در غدد فوق کلیوی مشخص می کند .
با استفاده از داروهای مخصوص شیمی درمانی، به تومور غده آدرنال آسیب رسانده و مانع از گسترش سرطان می شود
آیا سرطان غدد فوق کلیوی قابل درمان است؟
خوشبختانه پیشرفت تکنولوژی این امکان را به پزشکان داده است تا با انجام راه های درمانی، به موفقیت های قابل قبولی در زمینه درمان سرطان غدد فوق کلیوی برسند.
1- عمل جراحی: جراحی یکی از شایع ترین روش هایی است که برای درمان سرطان غدد کلیوی به کار می رود. هنگامی که تومور کوچک باشد، تنها تومور و بخش کوچکی از غده فوق کلیه برداشته می شود، اما اگر تومور رشد کرده باشد و بزرگ شده باشد، تمام غده آدرنال از بدن خارج می شود.
2- دارو درمانی: پزشکان با تجویز داروهایی، از تشکیل عروق خونی جدید توسط سلول های سرطانی جلوگیری می کنند و در نتیجه از تکثیر سلول های سرطانی نیز جلوگیری می شود.
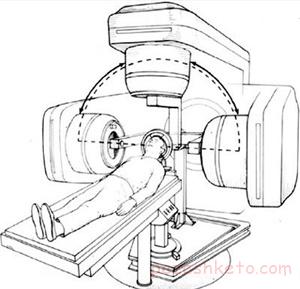
3- پرتو درمانی: غده آدرنال سرطانی شده را در معرض تابش اشعه با طول موج مخصوص و انرژی بالا قرار می دهند تا این انرژی، بافت سلول های سرطانی را تخریب کند و مانع از تقسیم سلولی و رشد تومورها شود.
4- شیمی درمانی: با استفاده از داروهای مخصوص شیمی درمانی، به تومور غده آدرنال آسیب رسانده و مانع از گسترش سرطان می شود.
عوارض جانبی درمان سرطان غدد فوق کلیوی
استفاده از روش های درمانی گفته شده عوارضی را به همراه دارد، اما قطعا این عوارض از خطرات تومور سرطانی کمتر می باشد.
عوارض شایع شیمی درمانی عبارتند از:
– عفونت
– استفراغ و تهوع
– اسهال
– خستگی
– از دست دادن اشتها
عوارض شایع پرتو درمانی عبارتند از:
– تهوع
– اسهال
– خستگی
– سوزش پوست

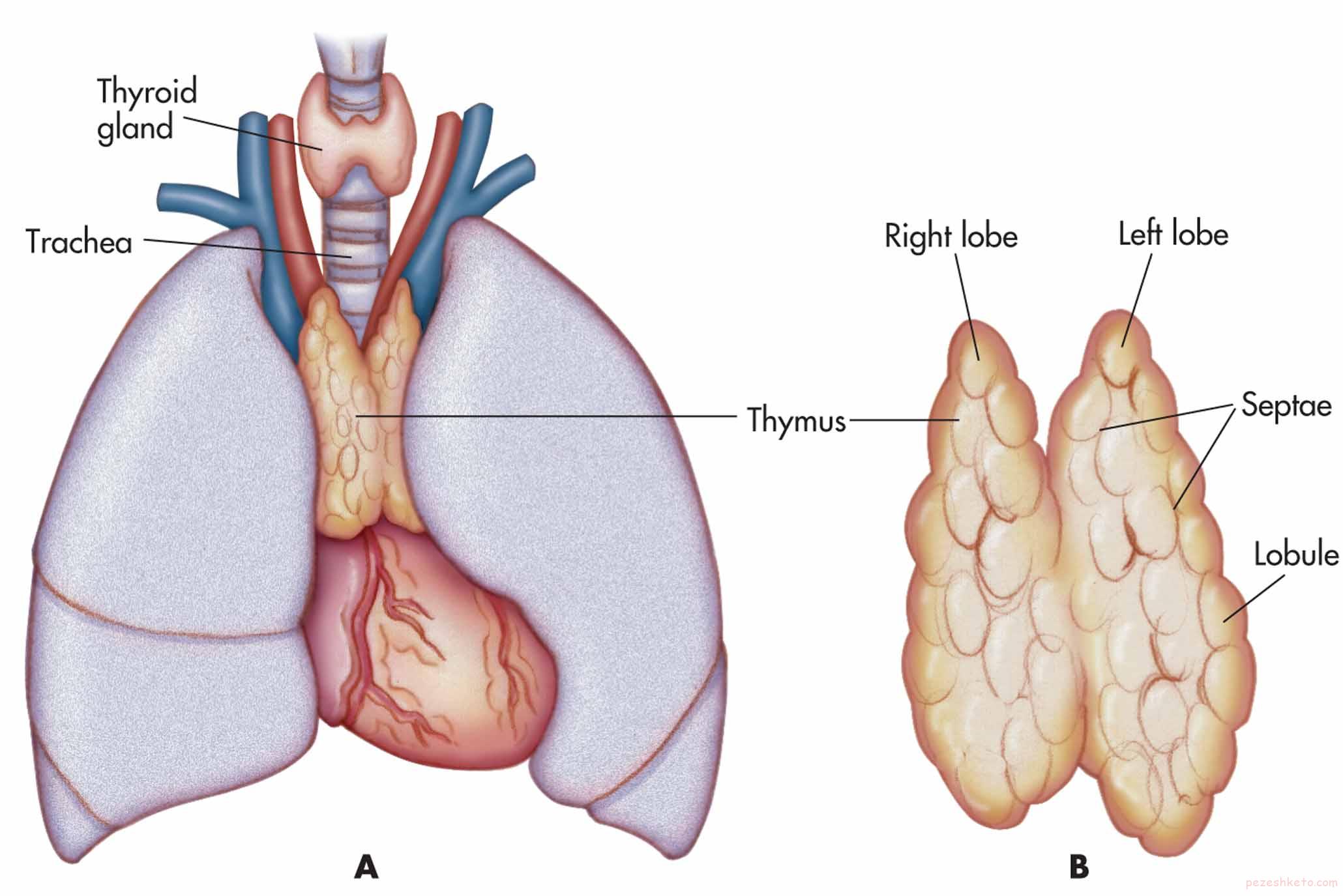
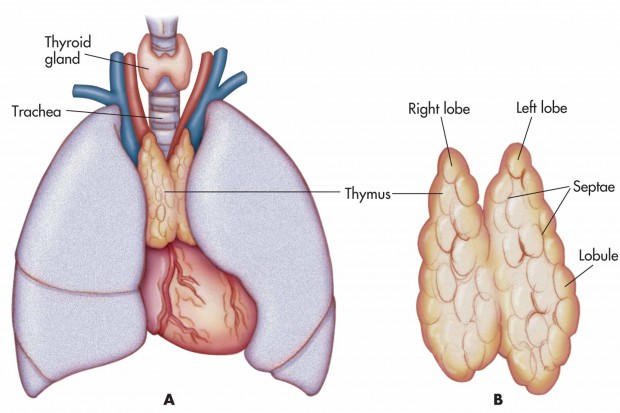 وظیفه تیموس
وظیفه تیموس