عفونتهای سیستم ادراری از بیماریهای شایع بوده كه میتواند مردان و زنان را در تمام سنین مبتلا نماید. حدود 30 درصد خانمها تا سن 24 سالگی حداقل به دلیل یك اپیزود عفونت ادراری نیازبه درمان پیدا میكنند و حدود نیمی از خانمها در طول عمر خودعلایم مربوط به عفونت ادراری را تجربه میكنند. سیستم ادراری به صورت معمول استریل و فاقد باكتری است ولی باكتریهای كلونیزه شده در ناحیه پرینه كه عمدتا باكتریهای موجود در ركتوم هستند از راه مجرای ادراری وارد مثانه میشوند.
در شرایط معمول مكانیسمهای دفاعی مانع رشد و تكثیر باكتریها و بروز عفونت ادراری میگردد. در شرایطی كه یا تعداد باكتریهای وارد شده ویا شدت بیماریزایی آنها زیاد باشد و یا قدرت دفاعی سیستم ادراری كاهش یافته باشد عفونت ادراری ایجاد می شود.تعاریف عفونت ادراری یك پاسخ التهابی اوروتلیوم به تهاجم باكتری است كه معمولاً همراه باكتریوری و پیوری است.
باكتریوری به وجود باكتری در ادرار كه به طور طبیعی بدون باكتری است اطلاق می گردد. باید توجه داشت كه وجود باكتری درادرار همیشه به معنای وجود باكتری در یوروتلیوم سیستم ادراری نمیباشد. گاها” علیرغم وجود باكتری در یوروتلیوم باكتریوری دیده نمیشود و گاها” باكتریوری به دلیل آلودگی ادرار دیده میشود.
پیوری به وجود گلبولهای سفید خون در ادرار گویند و عموماً نشانه پاسخ التهابی اوروتلیوم به تهاجم باكتری است. باكتریوری بدون پیوری اشاره به كلونیزه شدن باكتری در سیستم ادرای دارد تا عفونت. در پیوری بدون باكتریوری ارزیابی از نظر سل،سنگهای سیستم ادراری و یا بدخیمی ها باید مدنظر باشد.
سیستیت عبارت است از پاسخ التهابی مثانه به ورود باكتری كه با علایم بالینی دیزوری، فركوئنسی، اورجنسی و درد سوپراپوبیك مشخص میگردد. علایم فوق برای سیستیت باكتریال اختصاصی نبوده و در عفونتهای مجرا، واژن و نیز در بیماریهای التهابی غیرعفونی مثانه دیده میشوند.پیلونفریت حاد عبارت است از التهاب سیستم ادراری فوقانی بدنبال ورود باكتری كه با علایم بالینی تب، لرز و درد فلانك مشخص میگردد. درد فلانك از علایم ضروری جهت تشخیص پیلونفریت حاد بوده و بجز در موارد بیماران مبتلا به آسیبهای نخاعی و یا سالمندانی كه قادر به لوكالیزه نمودن درد نیستند، در تمام موارد پیلونفریت حاد دیده میشود.
پیلونفریت مزمن به تغییرات ایجاد شده در كلیه ها ثانویه به عفونتهای قدیمی اطلاق میگردد. این تغییرات شامل كاهش ضخامت پارانشیم كلیه، ایجاد اسكار منطقه ای بر روی یك ویا تعدادی از كالیسها همراه با تغییرات در نمای كالیس میباشد. باید در نظرداشت كه پیلونفریت مزمن یك توصیف مورفولوژیك است كه با تصویربرداری مشخص میگردد و به معنای وجود باكتری در سیستم ادراری نمیباشد.و یا پیچیده (Uncomplicated) عفونتهای سیستم ادرای بسته به وجود و یا عدم وجود عوامل مخاطره آمیز به دو دسته ساده تقسیم میشوند.
(Complicated)عفونت ساده ادراری كه بیشتر در خانمها دیده میشود عبارت است از یك اپیزود عفونت در بیمار سالمی كه دارای سیستم ادراری نرمال از جهت ساختاری و عملكردی میباشد. زمانی كه عفونت ادراری در بیماری اتفاق بیافتد كه یا سلامت جسمانی طبیعی 2گفته Complicated نداشته باشد و یا سیستم ادراری وی از جهت ساختاری و یا عملكردی نرمال نباشد به آن عفونت ادراری میشود. تعدادی از این عوامل مخاطره آمیز در ذیل آمده اند.
اختلالات آناتومیك یا عملكردی سیستم ادراری
عفونت ادراری در جنس مذكر
حاملگی
عفونت ادراری در بیماران مسن
دیابت
ضعف سیستم ایمنی
عفونت ادراری در بچه ها
درمان اخیر آنتی بیوتیكی
وجود كاتتر فولی مجرا
عفونتهای اكتسابی از بیمارستان
وجود علایم به مدت بیش از 7 روز در زمان مراجعه
دستكاریهای سیستم ادراری
تقسیم بندی بالینی عفونت های ادراری:
یك عفونت ادراری از جهت زمان پیدایش نسبت به عفونتهای ادراری قبلی به چهار شكل بالینی زیر دیده می شوند:
زمانی است كه فرد برای اولین بار مبتلا به عفونت ادراری ( First or Isolated infection) اولین مورد عفونت ادراری شده است .
زمانی است كه با وجود درمان ، باكتری از بین نمی رود و حال عمومی (Unresolved infection) عفونت برطرف نشده بیمار نیز بهتر نمیشود. در این موارد ممكن است یكی از علل زیر عامل عدم پاسخ باشد:
1- میكروب به داروی انتخابی مقاوم است .
2- انتخاب آنتی بیوتیك درست بوده ، لیكن در طول درمان ، گونه های مقاوم به وجود آمد ه است .
3- از اول مسئول عفونت ،دو نو ع میكروب بوده است كه با درما ن، میكروب حساس از بین رفته ولی میكروب مقاوم تكثیر یافته است .
4- نارسایی كلیه و آزوتمی كه در این حالت دارو به طور موثر در ادرار تغلی ظ نمی شود.
5- سنگ شاخ گوزنی بزرگ .
6- پیدایش آبسه داخل و اطراف كلیه .
7-ایجاد عفونت در زمینه انسداد.
زمانی است كه بعد از شروع درمان ، باكتریوری از بین رفته و علائم بالینی نیز (Bacterial persistence) 3 عفونت باقیمانده بهبود یافت ه است ، لیكن پس از درمان ، مجدداً كشت ادراری بیمار با همان میكروب مثبت می شود. علت این پدیده باقی ماندن میكروب در قسمتی از سیستم ادراری است كه نفوذ آنتی بیوتیك ها به آنجا كاف ی نیست. مانند :
1- سنگ های عفونی
2- پروستاتیت مزمن
3- كلیه های آتروفیك عفونی
4- فیستول های ادراری
5- ناهنجاریهای مادرزادی سیستم ادراری
6- وجود جسم خارجی در سیستم ادراری
7- دیورتیكول مجرا و عفونت های غدد جانبی مجرا
8- باقیماندة حالب بعد از برداشتن كلیة معیوب بخصوص در صورت وجود ریفلاكس
زمانی است كه سوابق بیمار حاکی از ابتلای مكرر به عفونت های ادراری است كه (Recurrent infection) عفونت راجع هر كدام با درمان به طور كامل بهبودی یافته است . اغلب عفونت های عود كننده بخصوص در خانم ها، ابتلای مجدد است. عفونت مجدد در مردان ناشایع است مگر اختلالات زمینه ای سیستم ادراری وجود داشته باشد .
عبارت است از استفاده از آنتی بیوتیك جهت پیشگیری از پیدایش (Antimicrobial Prophylaxis) پیشگیری آنتی بیوتیكی عفونت جدید دربیمارانیكه عفونتهای راجعه سیستم ادراری پیدا میكنند. باید مراقب بود كه این اصطلاح با واژه سركوب آنتی اشتباه نشود. اصطلاح دوم برای مواردی بكار میرود كه عفونت اولیه قابل ریشه كن (Antimicrobial Suppression) بیوتیكی كردن نمیباشد و از آنتی بیوتیك صرفا” برای پیشگیری از رشد و تكثیر باكتری استفاده میشود. همچنین وازه پیشگیری آنتی بیوتیكی در جراحی به معنای جلوگیری از عفونت بدنبال عمل جراحی میباشد.
روشهای انتقال باكتری به سیستم ادراری:
Ascending Route -1 مسیر بالا رونده
اغلب باكتریها با اتصال به لایه موكوسی مجرای ادراری مسیر بالا رونده به سمت مثانه را طی میكنند. این روند در بیمارانی كه كاتتر فولی مجرا دارند و نیز در خانمهایی كه از عوامل كشنده اسپرم (برای پیشگیری از بارداری) استفاده میكنند تشدید میگردد.همچنین باكتریها میتوانند این مسیر بالارونده را از مثانه تا كلیه ادامه دهند. برای این كار لزومی به وجود ریفلاكس ادراری شناخته شده قبلی از مثانه به حالب نیست زیرا التهاب ناشی از حضور باكتری در مثانه تغییرات كافی برای انتقال باكتری از مثانه به حالب را ایجاد میكند.
Hematogenous Route -2 مسیر انتقال خونی
انتشار خونی باكتری به سیستم ادراری ناشایع است. از مثالهای این روش میتوان به انتقال باكتری استافیلوكوك اورئوس ازعفونتهای پوستی به سیستم ادراری اشاره كرد.
Lymphatic Route-3 مسیر انتقال لنفاوی
از مثالهای این روش بسیار نادر میتوان به درگیری سیستم ادراری در موارد عفونتهای شدید دستگاه گوارشی و یا آبسه های خلف صفاقی اشاره كرد.
عوامل میكروبی مسبب عفونت در سیستم ادراری:
اغلب موارد عفونتهای سیستم ادراری توسط باكتریهایی ایجاد میگردند كه جزو فلور میكروبی روده یا واژن ویا پوست ناحیه پرینه و بعد از آن سایر آنتروباكترها نظیر پروتئوس و كلبسیلا هستند. از E. coli هستند. شایعترین باكتری عامل عفونتهای ادراری باكتریهای گرم مثبت میتوان به استافیلوكوك ساپروفیتیكوس و یا استافیلوكوك اورئوس اشاره كرد. بیاكتریهای نادرتر مانند سیتروباكتر و سراتیا و سودومونا و پرویدنسیا بیشتر در عفونتهای بیمارستانی دیده میشوند. باكتریهای بیهوازی در برخی عفونتها مثل سیستیت آمفیزماتو و عفونتهای اسكروتال و پروستاتیك و یا آبسه های پری نفریك در همراهی با سایر باكتریها دیده میشوند.
 تشخیص:
تشخیص:
تشخیص عفونت ادراری با آنالیز نمونه ادرار مطرح شده و با انجام كشت اداری ثابت میگردد. در مراحل ابتدایی عفونت كه هنوز باكتریها به میزان كافی تكثیر پیدا نكرده اند و نیز در شرایطی كه ادرار به دلیل مصرف مایعات فراوان رقیق میباشد ممكن است آنالیز و كشت ادرار به صورت كاذب منفی باشد. همچنین آلودگی نمونه ادرار با باكتریهای ناحیه پرینه میتواند كشت و آنالیز ادرار را به صورت كاذب مثبت كند. دقت تشخیصی آزمایشات كشت و كامل ادراری شدیدا” بستگی به روش جمع آوری نمونه ادراری دارد.
روشهای جمع آوری نمونه ادراری:
1- نمونه برداری سوپراپوبیك:
روش دقیق و مطمئنی است و دیدن حداقل باكتری نیز نشانه بیماری است . مورد استفادة مطلوب آن در بچه های زیر دو سال ،افراد پاراپلژ ی و خانم هایی است كه در تصمیم گیری در مورد وجود عفونت ادراری در آنان دچار تردید هستیم .
2- تهیه نمونه با سوند مجرا:
در این روش احتمال آلودگی اندك بود ه و مقادیر مساوی یا بیشتر از 100 باكتری در میلی لیتر ادرار، نشانه عفونت است . اشكال این روش این است كه گاهی باعث انتقال میكروب به مثانة افرادی كه عفونت ادراری ندارند، می شود. سونداژ مجرا در خیلی از خانمها مفید است اما سونداژ بیماران مرد برای تهیه نمونه ادرار جهت كشت نابخشودنی است.
3- نمونهای كه بیمار خودش ادرار می كند:
این روش مرسوم ترین و عملی ترین روش تهیة نمونه ادرار است . در آقایانی كه ختنه نشده اند باید پره پوس كنار زده شود و گلانزبا آب و صابون تمیز گردد. سپس نمونه ابتدایی ادرار به عنوان نمونه مجرا دور ریخته شده و نمونه وسط ادراری جهت آنالیز و كشت5جمع آوری گردد. در آقایان ختنه شده نیاز به آمادگی خاصی نمیباشد. اگر فرد مورد آزمایش خانم است ، باید به او آموزش داده شود كه لب های فرج را كنار زده و ناحیه پری یورترال را با آب و صابون تمیز نماید و سپس نمونه وسط ادرار را جمع آوری كند.
نمونه تهیه شده جهت كشت ادراری باید سریعا” در یخچال قرار داده شود و طی حد اكثر 24 ساعت كشت داده شود. از سال ها قبل 105باكتری در میلی لیتر ادرار دفع شده را به عنوان كشت مثبت پذیرفته اند. در خانم های داراری علائم بالینی عفونت ادراری ،ممكن است فقط 100 باكتری در هر میلی لیتر ادرار شمارش شود. علت این پدیده شاید تخلیة زود به زود مثانه و عدم فرصت برای تكثیر باكتری ها باشد.
تفسیر آزمایش كامل ادرار در عفونت های سیستم ادراری 2000 سانترفیوژ rpm برای انجام آزمایش آنالیز ادرار لازم است حدود 5 تا 10 میلی لیتر از ادرار برای مدت 5 دقیقه با سرعت شود. مقدار ادراری كه در میدان میكروسكوپی با بزرگ نمایی زیاد مطالعه می شود 30000 1 میلی لیتر حجم دارد. بنابراین در هرمیلی لیتر ادرار باید حداقل 30000 یا بیشتر باكتری وجود داشته باشد تا در میدان میكروسكوپی مذكور یك عدد از آ ن دیده شود.
همچنین بخصوص در خانمها مقادیر قابل توجهی لاكتوباسیل و كورینه باكتری و باسیل های بی هوازی از واژن با ادرار مخلوط می شوند كه افتراق آنان با میكروبهای سیستم ادراری جز با كشت میسر نیست . اگر تعداد زیادی سلولهای اپی تلیال اسكواموس در آزمایش وسط ادرار دیده شود ، اعتبار این آزمایش زیر سوال می رود . مشاهدة گلبول های سفید در ادرار میتواند نشان دهنده عفونت باشد، لیكن در بیماریهایی نظیر سل ، سنگ های ادراری ، عفونت های غیرباكتریال ، گلومرولونفریت و سیستیت بینابینی ،مقادیر قابل توجه گلبول سفید در ادرار دیده می شود.
در یك نمونه ادرار پیوری زمانی است كه بیش از 10 تا گلبول سفید در از ادرار دیده شود. نبودن پیوری تشخیص عفونت ادراری را زیر سوال ( HPF میلی متر مكعب ( معادل 2 گلبول سفید در هرمی برد تا اینكه نتایج كشت ادرار آماده شود. خلاصه این كه دیدن باكتری و گلبول سفید در آزمایش ادرار می تواند علامتی از عفونت ادراری باشد، لیكن برای تأیید تشخیص ، وجود كشت مثبت الزامی است .
40% موارد عفونت مثانه پیدا می شود و در موارد دیگر سندر مهای همراه سوزش ادراری ناشایع -% هماچوری میكروسكوپی در 60 است.تصویر بردار ی تشخیصی در عفونت های ادراری مطالعات رادیولوژیك در بسیاری از عفونت های ساده و بی عارضه لازم نیست؛ لیكن در بعضی موارد می تواند راهنمای تشخیصی ودرمانی باشد. برخی از این موارد عبارتند از:
سابقة سنگ بخصوص سنگ های عفونی
احتمال انسداد حالب در اثر تنگی و یا تومور
سابقه قبلی ناهنجاریهای مادرزادی
اختلالات عصبی مثانه
عدم پاسخ به آنتی بیوتیك بعد از 6 5 روز درمان
كلیه های پلی كیستیك در بیماران دیالیزی و یا نارسایی پیشرفتة كلیه
عفونتهای غیر معمول نظیر پروتئوس ، كلبسیلا، پسودوموناس قارچها و سل
دیابت شیرین وسایر مواردی كه بیمار را مستعد نكروز پاپی میكند نظیر بیماری سیكل سل و استفاده بیش از حد آنالژزیك ها بیماری كه در یك پیلونفریت ساده بعد از 6 الی 5 روز درمان آثار بهبودی از خود نشان نمی دهد، احتمال دارد در او آبسة داخل كلیه و یا اطرا ف كلیه به وجود آمده باشد. در كلیه های پلی كیستیك كه با دیالیز درمان می شوند، اگر چنانچه عفونت عارض شود، شانس پیدایش آبسة اطراف كلیه زیاد است و بالاخره در دیابتی ها به دلیل احتمال پیدایش پیلونفریت آمفیزماتو و نكروز پاپیلری ، مطالعات رادیولوژیك ضرورت دارد.
روشهای تصویر برداری:
مطالعه ساده ای است که می تواند سنگ های حاجب ، تصویر گازهای شكم و :(KUB) عكس سادة شكم با آمادگی كلسیفیكاسیون ها را نشان دهد. محو شدن سایة پسواس كه در آبسه های كلیه و اطراف كلیه دیده می شود، با این كلیشه قابل بررسی است .در عفونت های مشكل ضروریست و اطلاعات باارزشی را از نظر (IVP) پیلوگرافی بوسیله تزریق وریدی ماده حاجب تشخیصی و تصمیم گیری درمانی در اختیار پزشک می گذارد. لیكن انجام آن در عفونت های ساده خانم ها ضروری نیست .معمولاً برای بررسی ریفلاكس انجام می شود. در بیماران مبتلا به مثانه نوروپاتیك و نیز تشخیص دیورتیكول مجرا و :VCUGمثانه كمك كننده است.
سونوگرافی : برای نشان دادن هیدرونفروز، پیونفروز، آبسه اطراف كلیه و سنگ های غیر حاجب وسیلة دقیق و بی خطری است . باپی گیری كرد. (UTI) استفاده از این روش می توان رشد كلیه را در بچه های مبتلا به عفونت های مجاری ادراری مطالعات رادیوایزوتوپ: گالیوم 67 و ایندیوم 111 برای بررسی آبسة اطراف كلیه و داخل كلیه بكار می رود.
عیب آن در این است كه مطالعه با گالیوم 67 بعد از 48 ساعت و ایندیوم 111 بعد از 24 ساعت قابل قضاوت بوده ، لذا در بیماران بد حال زمان زیادی از دست خواهد رفت. همچنین از هیپوران 131 و تكنزیوم 99 جهت بررسی آسیب كلیوی و ارزیابی عملكرد و پرفیوژن كلیه استفاده میشود.
در تشخیص آبسه كلیه ، آبسه اطراف كلیه و سن گهای غیر حاجب وسیله بسیار دقیقی است . همچنین با این روش :C.T.Scanرا تشخیص داد. عیب آن در این است كه (Acute focal bacterial nephritis) میتوان نفریت باكتریایی منطقه ای حادگران بوده و همه جا در اختیار نیست. به وسیله سی .تی .اسكن در آبسه ها می توان محل درناژ از را ه پوست را مشخص نمود.
اساس درمان آنتی بیوتیكی:
برای اینكه آنتی بیوتیكی در درمان عفونتهای ادراری موثر باشد باید بتواند سطح ادراری قابل قبولی را ایجاد نماید. در مواردسیستیت ساده فقط سطح ادراری آنتی بیوتیك مهم است و لازم نیست سطح سرمی آنتی بیوتیك نیز بالا باشد ولی برای درمان پیلو نفریت، داروهایی كه سطح سرمی بالایی ایجاد نمیكنند مناسب نیستند.
بالا رفتن غلظت ادراری آنتی بیوتیك علاوه بر مشخصات فارماكوكینتیك خود دارو به میزان فعالیت كلیه ها نیز ارتباط دارد. به عنوان مثال در موارد نارسایی كلیه ویا انسدادهای سیستم ادراری ممكن است دارو به میزان كافی در ادرار تغلیظ نشود.
مقاومت دارویی در برابر آنتی بیوتیكها:
مقاومت دارویی در برابر آنتی بیوتیكها به سه فرم دیده میشود.
1- مقاومت ذاتی میكروب: برخی میكروبها به صورت ذاتی در برابر برخی آنتی بیوتیكها مقاوم هستند. مثلا” پروتئوس وسودومونا در برابر نیتروفورانتوئین مقاوم هستند.
2- مقاومت اكتسابی با واسطه كروموزومی: این حالت با ایجاد موتاسیون در میكروبی كه قبلا” به دارو حساس بوده، ایجادمیگردد. علت عمده موارد كافی نبودن میزان ویا طول دوره درمان میباشد كه میتواند ناشی از كم بودن دوز دارو و یا عدمتحمل دارو توسط بیمار و یا دیورز زیاد ناشی از مصرف بیش از حد مایعات باشد.این حالت در فلور میكروبی روده و بدنبال استفاده از آنتی بیوتیك : (R-Factor) مقاومت دارویی وابسطه به پلاسمیداتفاق می افتد. اغلب رده های آنتی بیوتیكی قابلیت اكتساب مقاومت دارویی با واسطه پلاسمید را دارند. این فرم ازمقاومت در برابر فلوروكینولونها بندرت اتفاق می افتد و برای نیتروفورانتوئین گذارش نشده است.در چند پاراگراف زیر به مشخصات اصلی برخی از آنتی بیوتیكهایی كه در عفونتهای سیستم ادراری مورد استفاده قرار میگیرنداشاره میشود:
كوتریموكسازول:
به آن اثر SMX تشكیل شده. تریمتوپریم آنتاگونیست فولات است و افزودن (SMX) از دو جزء تری متوپریم و سولفامتوكسازول بخشی آن در درمان عفونتهای سیستم فوقانی را افزایش داده و میزان بروز مقاومت دارویی را میكاهد. این دارو برای درمان اغلب پاتژنهای سیستم ادراری ( به استثنای انتروكوك و سودومونا ) موثر است. از عوارض این دارو میتوان به بثورات جلدی و تحریك گوارشی و اختلالات خونی اشاره كرد كه به خصوص در بیماران مبتلا به ایدز شایعتر است. استفاده از این دارو در بیمارنی كه تحت در این بیماران میشود. (PT) درمان با وارفارین هستند باید با احتیاط صورت گیرد زیرا دارو باعث افزایش زمان پروترومبین می شود
نیتروفورانتوئین:
این دارو كه مهار كنندهء برخی از آنزیمهای باكتریها میباشد برای درمان اغلب پاتوژنهای سیستم ادراری از جمله انتروكوك ( به استثنای پروتئوس و سودومونا ) موثر است. این دارو به سرعت در ادرار ترشح شده و بنابراین غلظت خونی و بافتی مناسبی پیدا نمیكند و بر روی فلور میكروبی روده و واژن اثر قابل توجهی ندارد. مصرف این دارو در سه ماههء سوم حاملگی ممنوع است.همچنین فلوروكینولونها به عنوان آنتاگونیست دارو عمل كرده ونباید هم زمان با آن مصرف شوند.
سفالوسپورینها:
سفالوسپورینها مهار كننده ساخت دیواره سلولی هستند. این داروها بر روی اغب پاتوژنهای سیستم ادراری ( به استثنای انتروكوك ) موءثرند. از هر سه نسل سفالوسپورینها جهت درمان عفونتهای سیستم ادراری استفاده میشود. هرچند كه نسل اول بیشتر بر روی باكتیهای گرم مثبت، نسل دوم بیشتر بر روی بی هوازیها و نسل سوم بیشتر روی گرم منفیها اثر دارد. مصرف این داروها در حاملگی بی خطر است. حساسیت متقابل بین سفالوسپورینها و پنی سیلین ها مشاهده شده بنابراین مصرف آنها در بیمارانیكه سابقه حساسیت فوری به پنی سیلین دارند ممنوع است.
آمینو پنی سیلینها:
این دسته دارویی نیز اثرات ضد باكتریایی خود را از طریق مهار ساخت دیواره سلولی اعمال میكند. اغلب پاتوژنهای سیستم ادراری از جمله انتروكوك به این دارو حساس هستند. به دلیل اثر زیاد این داروها بر روی فلور میكروبی نرمال روده و واژن عفونت مجدد با باكتریهای مقاوم بدنبال استفاده از این داروها نسبتا” شایع است. افزودن مهاركننده های بتا لاكتاماز (نظیر كلاولانیك اسید) به این داروها توانسته تا حدودی از مقاومت داریی بكاهد. همچنین از مشتقات وسیع الطیف پنیسیلینها در درمان عفونتهای اكتسابی از بیمارستان استفاده میشود.
آمینوگلیكوزیدها:
مهار كننده های ساخت پروتئینهای ریبوزومی هستند. بر روی اغلب پاتوژنهای گرم منفی سیستم ادراری موثر است و از میان گرم مثبتها بر روی استافیلوكوك اثر نسبی دارد. ایجاد اختلال در عملكرد كلیه (بیشتر به فرم غیر اولیگوریك) و نیز اختلالالت شنوایی 7 از mg/kg/24h از عوارض شناخته شدهء این دسته دارویی هستند. مصرف روزانه یك دوز با مقدار بالا (به عنوان مثال جنتامایسین) نسبت به دوزهای منقسم علاوه بر افزایش قدرت دارو از عوارض آن میكاهد.
فلوروكینولونها:
در باكتری هستند. بر روی اغلب پاتوژنهای سیستم ادراری از جمله سودومونا موثرند. میزان مقاومت DNA gyrase مهار كننده GFR دارویی به فلوروكینولونها كم است. هرچند این داروها اختلال عملكرد كلیوی ایجاد نمیكنند ولی دوز آنها در بیمارانی كه 30 دارند باید تصحیح گردد.مصرف این داروها در بیماران مبتلا به صرع و نیز بیمارانی كه داروهای وارفارین و ml/min كمتر از تئوفیلین و داروهای ضد دیابت استفاده میكنند باید با احتیاط صورت گیرد.
پیشگیری آنتی بیوتیكی:
بطور كلی پیشگیری آنتی بیوتیكی در اعمال ساده ارولوژیك نظیر تعبیه و یا خارج كردن كاتتر ادراری و یا انجام بررسی یورودینامیك در شرایطی كه ادرار بیمار از قبل عفونی نبوده باشد ضروری نیست. ولی در برخی شرایط پیچیده تر نظیرسیستوسكوپی همراه با دستكاری و یا بیوپسی پروستات و یا سنگ شكنی برون اندامی، اعمال جراحی از طریق پوست و یا یورتروسكوپی پروفیلاكسی كوتاه مدت ترجیحا” با فلوروكینولونها مناسب است.
در مورد پروفیلاكسی در جراحیهای باز باید در نظر داشت كه زخمها به صورت كلی به چهار دسته تقسیم میشوند كه در آنها سیستم ادراری تناسلی و یا گوارشی باز نمیشود. برای این دسته از زخمها (clean) زخمهای تمیز پروفیلاكسی آنتی بیوتیكی توصیه نمیشود.
زخمهای غیر عفونی هستند كه در آنها سیستم ادراری تناسلی و یا (clean contaminated) زخمهای تمیز آلوده دستگاه گوارش باز میشوند.كه در آنها شرایط استریل جراحی به هم میخورد. مثلا” زخم به محتویات دستگاه (contaminated) زخمهای آلوده گوارش ویا ادراری كه از قبل عفونی بوده آلوده میشود.
زخمهای عفونی ویا زخمهای قدیمی حاوی نسوج نكروتیك هستند. (dirty) زخمهای كثیف برای موارد دوم و سوم پروفیلاكسی آنتی بیوتیكی توصیه میشود در حالیكه مورد چهارم نیاز به درمان آنتی بیوتیكی دارد.
پروفیلاكسی آنتی بیوتیكی در موارد خاص:
الف) بیمارانیكه خطر اندوكاردیت دارند:
اگرچه سیستم ادراری دومین محل شایع ورود باكتری در اندوكادیت است ولی بر اساس گایدلاین انجمن قلب آمریكا بیمارانیكه تحت اعمال جراحی ارولوژی قرار میگیرند نیاز به پروفیلاكسی جهت پیشگیری از اندوكاردیت ندارند.
ب) بیمارانیكه پروتزهای ارتوپدی دارند:
در بیمارانیكه بیش از دو سال از زمان تعبیه ایمپلنت گذشته باشد و خطر ابتلای به عفونت به دلیل مسایل جسمی بیمار (فاكتورهای میزبان) زیاد نباشد، پروفیلاكسی آنتی بیوتیكی لازم نیست. در سایر موارد لازم است 2 گرم آمپی سیلین و 80 میلیگرم جنتامایسین بین 30 تا 60 دقیقه قبل از جراحی تزریق وریدی گردد. د موارد حساسیت به آمپی سیلین میتوان 1 گرم وانكومایسین طی 1 تا 2 ساعت قبل از جراحی به آهستگی تزریق وریدی نمود.
عفونتهای مثانه:
(uncomplicated cystitis) سیستیت ساده این بیماری در خانمها شایع است به گونه ایكه حدود 50 درصد خانمها در طول زندگی علایم آنرا تجربه میكنند. علایم بیماری و پس E.coli شامل دیزوری ، فركوئنسی ، اورجنسی ، درد سوپراپوبیك ، بوی بد ادرار ویا هماچوری میباشد. شایعترین عامل آن از آن سایر انتروباكترها هستند. در خانمهای جوان استافیلوكوك ساپروفیتیكوس دومین علت شایع است. برای تشخیص در یك خانم با علایم تیپیك آنالیز ادراری جهت بررسی از نظر گلبول سفید و باكتری كفایت میكند و نیازی به انجام كشت ادراری نیست.
انجام كشت ادراری در بیمارانیكه تشخیص بر اساس علایم بالینی مورد شك است و یا اخیرا” درمان آنتی بیوتیكی شده اند ضروری است. سیستیت حاد را باید از سایر بیماریهایی كه دیزوری و علایم تحریكی ادراری ایجاد میكنند افتراق داد. این بیماریها شامل:واژینیت، یورتریت یا سایر بیماریهای غیر عفونی هستند كه باعث التهاب مثانه میشوند.
استفاده از آمپی سیلین و یا سفالكسین جهت درمان سیستیت به دلیل مقاومت باكتریایی بالا توصیه نمیشود. جهت درمان سیستیت در مناطقی كه میزان مقاومت به كوتریموكسازول كمتر از 20 درصد است، این دارو میتواند مناسب باشد. با توجه به شیوع بسیار پایین مقاومت به نیتروفورانتوئین، این دارو به خصوص در مواردی كه سابقه آنتی بیوتیك تراپی اخیر وجود داشته باشد بسیار مناسب است.
فلوروكینولونها گزینه بسیار مناسبی جهت درمان سیستیت هستند ولی برای پیشگیری از ایجاد مقاومت به آنها بهتر است استفاده از آنها محدود به مواردی شود كه بیمار به كوتریموكسازول حساسیت دارد و یا میزان مقاومت به كوتریموكسازول در منطقه بیش از 20 درصد است.طول دوره درمان برای سیستیت ساده در خانمها 3 روز و در آقایان 7 روز است. ویزیت مجدد و تكرار آزمایشات درصورت پاسخ به درمان در خانمهای جوان ضرورتی ندارد ولی در آقایان و خانمهای مسن ویزیت مجدد وتكرار آزمایشات كشت و كامل ادراری ضروری است.
باكتریوری بدون علامت:
وجود كشت مثبت ادراری ( بر اساس تعاریفی كه قبلا” ارائه شده) در بیماری كه هیچ علامت ادراری ندارد را باكتریوری بدون علامت میگویند. مطالعات نشان داده اند كه بجز برای خانمهای باردار ونیز بیمارانی كه قرار است تحت اقدامات ارولوژی قرار گیرند، در سایر موارد بررسی از نظر وجود باكتریوری بدون علامت ویا درمان آن ضرورتی (Urologic intervention)ندارد.
سیستم ادراری (Complicated) عفونتهای پیچیده:
محسوب (Complicated) ، عفونت ادراری در بیمارانی كه عوامل مخاطره آمیزی كه در ابتدای این فصل ذكر شد را داشته باشندمیشود. از لحاظ بالینی این بیماران ممكن است علایم خفیف تا بسیار شدید داشته باشند. نكات زیر در درمان این بیماران باید مد نظر قرار گیرد.
1- در صورتی كه حال عمومی بیمار خوب است میتوان بیمار را به صورت سرپایی و ترجیحا” با فلوروكینولون درمان كرد.
2- طول دوره درمان حداقل 10 تا 14 روز است.
3- در صورت لزوم بیمار باید بستری و آنتی بیوتیك وسیع الطیف وریدی شروع شود.شدن عفونت گردیده اند باید در صورت امكان در اسرع وقت تصحیح گردند.
Complicated -4 علل زمینه ای كه منجر به بیمارنی كه عفونتهای ادراری آنها به درمان طبی پاسخ نمیدهد و یا پس از قطع دارو مجددا” علامتدار میشوند معمولا” دچار یكی هستند. تعریف و اتیولوژی این حالتها به صورت كامل در ابتدای این فصل persistent و یا Unresolved از حالتهای عفونت بیان شده است. از لحاظ عملی در این بیماران در صورتی كه در بررسی های اولیه علت مشخص نشود باید بررسی كامل سیستم ادراری با سیستوسكوپی جهت بررسی سیستم تحتانی و سی تی اسكن و یا یوروگرافی وریدی و یا یوروگرافی رتروگراد برای بررسی سیستم فوقانی انجام شود.
در خانمهای سالم نیاز به بررسی كامل ندارند ولی در آقایان بررسی لازم است. برای (Reinfections) عفونتهای راجعه ادراری خانمها درصورتیكه طی 6 ماه دو بار یا بیشتر و طی 12 ماه سه بار یا بیشتر دچار عفونت ادراری شوند، میتوان به یكی از روشهای زیر آنتی بیوتیك پروفیلاكتیك شروع كرد.در این روش بیمار هر شب .
Low dose continuous prophylaxis-1 آنتی بیوتیك با دوز پایین به صورت مداوم ویا یك شب در میان دارو مصرف میكند. شایعترین داروهایی كه به این منظور استفاده میشوند عبارتند از:200 میلیگرم یا سفالكسین به میزان 250 / نیتروفورانتوئین با دوز 50 تا 100 میلیگرم، كوتریموكسازول با دوز 40یلیگرم.
در این روش بیمار در صورت بروز علایم یك دوره سه .
self-start intermittent therapy -2 خوددرمانی متناوب روزه درمان آنتی بیوتیكی مصرف میكند. آنتی بیوتیك مورد استفاده در این روش باید وسیع الطیف بوده و مقاومت دارویی كمی نسبت به آن وجود داشته باشد. فلوروكینولونها برای این منظور بسیار مناسب هستند. همچنین به عنوان درمان جایگزین بیمار میتواند از كوتریموكسازول و یا نیتروفورانتوئین استفاده نماید.
در این روش بیمار بعد از هر بار نزدیكی یك دوز .
postintercourse prophylaxis -3 پروفیلاكسی پس از نزدیكی واحد آنتی بیوتیك استفاده میكند. آنتی بیوتیكهای مورد استفاده در این روش عبارتند از: نیتروفورانتوئین،كوتریموكسازول، فلوروكینولونها و یا سفالكسین. – پزشک تو –
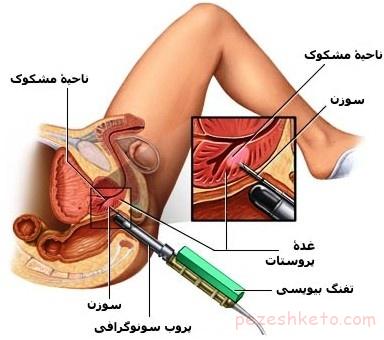 عوارض نمونه برداری:
عوارض نمونه برداری: