آنژين لودويگ چیست- آنژينلودويگ امروزه به ندرت در طبابت روزمره مشاهده ميشود. آنژين لودويگ بالقوه مرگبار و نيازمند مداخلات فوري است، از اين رو تشخيص فوري اين بيماري غيرشايع در شرايط اورژانس از اهميت فوقالعاده برخوردار است. آنژينلودويگ، سلوليت به سرعت پيشرونده فضاي سابمنديبولار است که با جابهجايي زبان به بالا و عقب همراه است و در بزرگسالان مبتلا به عفونتهاي دنداني همزمان ديده ميشود. پساز آنکه پزشک اشتوتگارتي کارل فردريش ويلهلم فن لودويگ در سال 1836 اين بيماري را توصيف کرد، اين بيماري به نام آنژين لودويگ نامگذاري شد. توصيف لودويگ مبتني بر مشاهدات 5 بيمار بود که دچار «اندوراسيون گانگرني بافتهاي همبند گردن که به سمت درگيري بافتهاي پوشاننده عضلات کوچک بين حنجره و کف دهان پيشرفت کرده بود» شده بودند. نامهاي مترادف زيادي از جمله سينانچ (Cynanche)، کاربوکولوس گانگرانوسوس (Carbuculus gangranosus)، آنژين بدخيم، موربوس استرانگولاريس (Morbus Starangularis) و گاروتيلو (garotillo) براي آنژين لودويگ وجود دارد.
اگرچه واژه «آنژين» اغلب براي درد قلبي استفاده ميشود، کلمه آنژين از واژه لاتين «angere» به معني خفگي و واژه يوناني «ankhone» به معني اختناق ريشه گرفته است. در مورد کلمه آنژين لودويگ، کلمه آنژين براحساس خفقان و خفه شدن ناشي از انسداد راه هوايي به علت جابهجايي زبان که خطرناکترين عارضه بالقوه اين بيماري محسوب ميشود، دلالت دارد.
بيماران مبتلا معمولا 60-20 سال سن دارند و مردان بيشاز زنان به اين بيماري مبتلا ميشوند. اين بيماري در کودکان ناشايع است و گاهي بدون علت مشخصي روي ميدهد. بيشاز کشف پنيسيلين به وسيله الکساندرفلمينگ و توليد انبوه آن در دهه 1950 ميلادي، مرگومير ناشي از آنژين لودويگ بيشاز 50 بود. درحال حاضر با استفاده از آنتيبيوتيکهاي موجود و روشهاي جراحي در دسترس، ميزان مرگومير فعلي آنژينلودويگ حدود 8 است.
 پاتوفيزيولوژي
پاتوفيزيولوژي
عفونتهاي دنداني مسئوول 70 از موارد آنژين لودويگ هستند. دندان مولار 2 فک پايين شايعترين منشا اين عفونت است اما دندان مولار 3 فک پايين نيز به طور شايع نقش دارد.
فضاي سابمنديبولار بهوسيله عضله ميلوهيوييد به فضاي زير زباني در بالا و فضاي سابماگزيلاري در پايين تقسيم ميشود. پس از ايجاد عفونت به علت وجود ارتباط بين اين فضاها، امکان گسترش آزاد عفونت از طريق فضاهاي بافتي وجود دارد. اين ارتباطات باز بين فضاها علت دوطرفه بودن آنژينلودويگ است. به علاوه عفونت ميتواند به فضاهاي فارنگوماگزيلاري و رتروفارنژيال نيز گسترش پيدا کند.
اگرچه عفونتهاي دنداني شايعترين راه ورود باکتريها به فضاي تحت فکي هستند، اين عفونت علل ديگري نيز دارد. شکستگيهاي فک تحتاني، سوراخ کردن فرونولوم زبان و خود زبان (براي اشياي زينتي) و تزريق به داخل وريد ژوگولار ميتوانند راه ورود باکتري باشند. نئوپلاسمها و سنگهاي بزاقي نيز ميتوانند با تغيير در آناتومي طبيعي باعث بروز عفونتهاي پايدار و نهايتا بروز آنژين لودويگ شوند.
عامل بروز بيماري، اغلب عفونتهاي باکتريايي چند ميکروبي مشتمل برگونههاي استرپتوکوک گروه A هستند. ساير ارگانيسمهايي که به طور شايع در کشت رشد ميکنند شامل استافيلوکوک، فوزوباکتريوم و گونههاي باکتروييدس ميشوند. بيماران دچار نقص ايمني معمولا با ارگانيسمهاي غير معمول مثل پسودومونا، اشريشياکولي، کانديدا و کلستريديوم آلوده ميشوند.
بخش عمدهاي از موارد آنژين لودويگ در بيماراني روي ميدهند که فاقد بيماريهاي همراه هستند، با اين حال مبتلايان به ديابت شيرين، ويروس نقص ايمني انساني (HIV)، سوء تغذيه و الکلسيم در معرض خطر افزايش يافته ابتلا به اين بيماري قرار دارند. وجود همبستگي بين سيگار کشيدن و بهداشت دهاني نامناسب، با ايجاد آنژين لودويگ نشان داده شده است.
نشانهها و علايم آنژين لودويگ
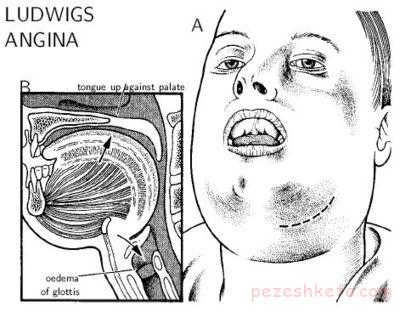
علايم آنژين لودويگ بسته به بيمار و شدت عفونت، متفاوت است. بسياري از علايم عمومي شامل تب، ضعف و احساس خستگي به دنبال بروز واکنش ايمني نسبت به عفونت باکتريايي ايجاد ميشوند. واکنش التهابي باعث بروز ادم گردن و بافتهاي موجود در فضاهاي تحت فکي، سابماگزيلاري و زيرزباني ميشود. ادم شديد ميتواند باعث ايجاد تريسموس و عدم توانايي در فرو دادن بزاق شود. درد، خصوصا به هنگام حرکت دادن زبان در آنژين لودويگ شايع است.
علايم نشاندهنده پيشرونده بودن بيماري همراه با انسداد قابل توجه راه هوايي شامل ديسترس تنفسي همراه با تنگي نفس، تاکيپنه يا استريدور هستند. گيجي يا ساير تغييرات ذهني ممکن است به علت هيپوکسي طول کشيده بروز پيدا کنند. اتالژي، ديسفاژي، ديسفوني و ديسآرتري نيز ممکن است مشاهده شوند. همانند هر بيماري باکتريال ديگر، احتمال بروز سپسيس وجود دارد. درصورت عدم درمان فوري امکان گسترش سريع عفونت سابمنديبولار به فضاهاي مدياستن يا فارنگوماگزيلاري يا به استخوان و در نتيجه استئوميليت وجود خواهد داشت.
در معاينه سروگردن، تورم سخت فکي که حالتي سفت دارد مشاهده ميشود (شکل 1). گردن و نواحي زير چانه و کف دهان به صورت ادماتو و اريتماتو است. به علت تورم بافتهاي نرم زيرزبان، زبان بزرگ به نظر ميرسد (شکل 2).
نشانههاي فيزيکي همراه با بيماري پيشرونده و انسداد راههوايي شامل استريدور قابل سمع، ديسفوني، دهيدراتاسيون شديد و بزرگي گرههاي لنفاوي گردن هستند.
تشخيص، معاينات و آزمونهاي تشخيصي آنژين لودويگ
تشخيص آنژين لودويگ برپايه يافتههاي باليني صورت ميپذيرد. CT اسکن يا تصويربرداري با رزونانس مغناطيسي (MRI) در تعيين وسعت و محل عفونت کمککننده هستند. درسال 1939، گرودينسکي معيارهايي براي تشخيص آنژين لودويگ پيشنهاد کرد.
براين اساس وجود سلوليت (و نه آبسه) فضاي سابمنديبولار که هميشه بيشاز يک فضا را درگير ميکند و معمولا دوطرفه است؛ ايجاد گانگرن همراه با ترشحات سروز آنژينوي متعفن که چرک واقعي بسيار کمي دارد؛ درگيري بافتهاي همبند، فاشياها و عضلات و عدم درگيري ساختارهاي غدهاي و در نهايت گسترش مجاورتي عفونت و عدم گسترش لنفاتيک؛ معيارهاي تشخيص آنژين لودويگ درنظر گرفته ميشوند.
درمان آنژين لودويگ
پايش و حفاظت راه هوايي مهمترين اجزاي درمان جامع آنژين لودويگ به شمار ميروند. درصورت تهديد راههوايي، ممکن است انجام انتوباسيون يا تراکئوستومي ضرورت داشته باشد. مشاوره اورژانس با متخصص گوش و حلقوبيني يا جراح، فکوصورت براي درناژ جراحي ضروري است. شروع آنتيبيوتيکهاي وسيعالطيف پوشاننده ارگانيسمهاي گرم مثبت، گرم منفي و بيهوازي بايد در بخش اورژانس آغاز شود. اگرچه نقش کورتيکواستروييدها مورد اختلاف نظر است، ميتوان همزمان با تجويز آنتيبيوتيک براي کاهش ادم از کورتيکواستروييدها کمک گرفت. بيمار بايد در بخش مراقبتهاي ويژه بستري شود.
پزشکان بايد با تظاهرات آنژين لودويگ آشنا باشند زيرا تشخيص زودهنگام و شروع سريع درمان آنتيبيوتيکي و درمان جراحي احتمالي براي پيشگيري از موربيديتههاي شديدي که ميتوانند با اين بيماري همراهي داشته باشند ضروري است.