ديستروفی عضلانی چیست –
نام این بیماری مشتق شده از واژه یونانی دیس(DYS) بوده که به معنی سخت یا معیوب است
و ديستروفي عضلاني به گروهی از بيماري هاي ژنتيكي گفته مي شود که علت اين بيماري حتی ممكن است نقص ژن هاي مرتبط با عملكرد ماهيچه باشد و با ضعيف شدن اسكلت و ماهيچه هاي ارادي همراه است.
ديستروفي عضلاني نوعی بیماری پيشرونده بوده و در کل ديستروفي يك بي نظمي در ماهيچه های بدن به حساب می آید. که در صورت از بین رفتن ماهيچه های تحليل رفته بافت چربي جانشين آن مي شود درگيری ماهيچه ی قلب و بعضي از ماهيچه هاي غير ارادي بدن در بعضي از انواع اين بيماري مشاهده می شوند. البته اندامهاي ديگر به ندرت ممكن است درگير شوند.
در نهایت اختلال دیستروفی عضلانی در حال حاضر غیرقابل درمان محسوب می گردد. در بعضی انواع آن ، به ندرت بیماران به سنین بزرگسالی می رسند، سایر انواع هم پیشرفت آهسته ای دارند.
ديستروفي عضلاني در بیماران مونث:
حال با توجه به این که خانم ها حکم ناقل را داشته و ظهور علائم در آنان دیده نمیشود اما اکثر خانمهای حامل، صرف نظر از اینکه مبتلا به علایم بالینی ضعف ماهیچههای اسکلتی بشوند یا نشوند دچار اختلالات قلبی مانند گشادی بطن چپ یا تغییرات نوار قلب میگردند.
سیر بیماری دیستروفی عضلانی:
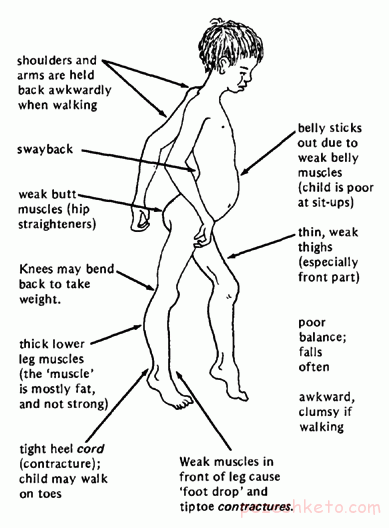
نوزاد در زمان تولد کاملاً سالم به نظر میرسد، ولی زمانی که با چهار دست و پا و یا سینه خیز حرکت مینماید حرکت او از همسالان خود کندتر است و زود خسته میشود. وقتی که به راه میافتد ضعف ماهیچه ای به تدریج واضح تر میشود.
معمولاً والدین متوجه نحوه راه رفتن غیر طبیعی یا اشکال در برخاستن فرزندشان از روی زمین، راحت زمین خوردن ، عدم توانایی دویدن یا انجام حرکات ورزشی در مقایسه با همسالانشان و مشکل داشتن در هنگام بالا رفتن از پلهها میشوند این کودکان از پاها و بدنشان کمک میگیرند تا از حالت نشسته بلند شوندکه این حالت به نشانه گاور معروف است.
در این بیماری تحلیل ماهیچه ای به صورتی است که در ۸ سالگی کاملاً ضعف ماهیچهها آشکار میشود.و این تحلیل ماهیچهای به صورتی است که ابتدا از پاها و لگن شروع، سپس باعث کاهش حجم و نابودی ماهیچههای این ناحیه میشود و در نهایت دستها، بازوها و شانه را نیز در بر میگیرد که باعث افتادگی شانه میشود.
در سن۱۰ سالگی بیمار توانایی راه رفتن را از دست میدهد و به ویلچر(صندلی چرخ دار) نیاز پیدا میکند. نکته ی قابل توجه این است که دو سوم وزن بدن از ماهیچهها تشکیل شده است، حال با نابودی ماهیچهها وزن بدن به شدت کاهش می یابد و به یک سوم از کل وزن اولیه می رسد.
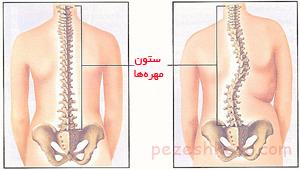
در بیشتر مواقع پیشرفت بیماری ادامه مییابد تا جایی که به علت رشد غیر طبیعی استخوانهای ستون فقرات، ستون فقرات به صورت حرف S انحنا پیدا میکند و قفسه سینه نیز اندکی تغییر شکل می دهد که در نهایت سبب جمع شدگی بدن می شود. در مواقع شدید پیشرفت بیماری نهایتاً با مشکلات تنفسی و مرگ همراه خواهد بود، طول عمر متوسط برای این بیماران معمولاً بین ۲۰ تا ۳۰ سال است.
پيشرفت بيمارى دیستروفی عضلانی :
علائم زیر نشانگر پیشرفت بیماری می باشد.
*محدود شدن حرکات شانه و مچ ها نشانه ی پيشرفت بيمارى بوده و باعث میشود ضعف عضلانى شديدترشود
*مشکلات تنفسى همچنين در نتيجه ضعف عضلات بين دندهاي، شدت مىيابد. که البته معمولاً سرفه ضعيف، عفونتهاى مکرر تنفسي،به علت درگيرى عضلات تنفسى و کاهش ذخيره تنفسى ظاهر مىشود.
*ذاتالريه ناشی از نارسائى تنفسی
*آسپيراسيون و انسداد راههاى هوائى، گاهى عامل مرگ بيماران مىباشد.البته عفونتهای ريوى شايعترين علت مرگ اين بيماران مىباشد.
*راهرفتن اردکى شکل هنگامى که بيمارى پيشرفت پيدا مىکند افزايش مىيابد.
*بالدار شدن کتف نيز از عوارض پیشرفت بیماری است که اين مسئله در نتيجه آتروفى ماهيچههاى اطراف شانه است
علایم شایع در دیستروفی عضلانی:
علایم زودرس شامل:
* ناتوانى در بالا رفتن از پلهها مشخصترين علامت در مراحل اوليه بيماري است
*ضعف وخستگی
*راه رفتن دراین افراد شبیه اُردک است
*راه رفتن روى پنجه پا که به دليل عدم توازن ميان عضلات انقباضى پشت و کف پا بهمنظور حفظ وضعيت عمودي بدن، در اوايل بيمارى معمول است
*بزرگ شدن عضلات اطراف شانه و زبان و عضلات ساعد از علائم ديگربیماری میباشدکه در حقيقت بزرگى عضلات در این بیماری بهدليل افزايش بافت همبند و چربى است ولی خود عضله ضعیف میباشد و به همين دليل بزرگى کاذب ناميده مىشود به عبارتی عضلات از حد معمول بزرگتر و قوی تر به نظر می رسند ولی در عمل ضعیف ترند.البته این ويژگى در بيش از ۹۵ درصد بيماران ديده میشود
*افتادن و زمین خوردن های مکرر
*دشواری در بلند شدن اززمین یا همان علامت گاور
علایم دیررس شامل:
*پیشرفت ضعیف عضلانی در زمینه ی تحرک فیزیکی به طوری که تا سن ۱۲ـ۹ سال کودک مجبور به استفاده از صندلی چرخدار می شود.
*عفونت های تنفسی عود کننده
*مبتلايان به ديستروفي عضلاني شديد ، در سن 20 سالگي به عوارض قلبي و ريوي ناشي از اين بيماري دچار مي شوند و حجم قلب و ريه اين افراد رو به تحليل مي رود.
*نوع خفيف ديستروفي اغلب در دهه سوم زندگي آغاز مي شود و هر چقدر فرد به اين بيماري در سنين بالاتر دچار شود ، ديرتر از پا مي افتد.
*ساق پای این بیماران به علت جایگزینی ماهیچه توسط چربی و بافت همبند بزرگ شده است. تا 12 سالگی ، اکثر بیماران مجبور به استفاده از صندلی چرخدار میباشند و جمع شدگی و اسکولیوز ایجاد میشود اغلب بیماران به علت اختلال در عملکرد ریوی و در نهایت پنومونی فوت میکنند. میانگین سنی در هنگام مرگ 18 سالگی است.
افسردگی علامت دیگر در بیماران مبتلا به دیستروفی عضلانی می باشد
از آنجا که بیماری دوشن یک بیماری بسیار حاد است و در مدت زمان کوتاهی زندگی بیماران و خانوادههای آنان را تغییر میدهد و عمدتاً مبتلایان به این بیماری کودکان، نوجوانان و جوانان میباشند،حال به علت عدم پذیرش معلولیت از سوی مبتلایان و عدم پیش بینی تمهیدات لازم از سوی جامعه، که برای این بیماران هیچ گونه برنامه ای تدارک دیده نشده و علاوه بر همه ی این مسائل دید ترحم آمیز مردم به این بیماران، از جمله عواملی است که احتمال افسردگی میان جوانان مبتلا به این بیماری رابالا میبرد. همچنین پیشرونده بودن دیستروفی ماهیچه ای دوشن که این نوع بیماری، نهایتاً منجر به معلولیت شخص میشود، می تواند عوارض روحی و روانی سنگینی را در مبتلایان و خانوادههای آنها به دنبال داشته باشد . حتی چند مورد گزارش خودکشی از مادران بیماران نیز وجود دارد.
انواع ديستروفي عضلاني:
*دیستروفی ماهیچهای دوشن Duchenne ديستروفي نوع دوشن از رايج ترين نوع ديستروفي عضلاني در كودكان مي باشد
*دیستروفی ماهیچهای بکر Becker
*دیستروفی ماهیچهای میوتونیک myotoni , ديستروفي نوع ميوتونيك در بزرگسالان شایع میباشد.
*دیستروفی ماهیچهای آتروفی
*دیستروفی ماهیچهای لیمب گرایدل limb- girdle(LGMD) همانگونه که از نام آن مشخص است، بیشترعضلات کمربند لگنی و شانهای (عضلات اطراف شانه یا ران) را درگیر میکند. حداقل 19 نوع از این بیماری وجود دارد که براساس ژن عامل آن تقسیم بندی میشود.
این بیماری به لحاظ ژنتیکی هتروژنی بوده و علایم بیماری شامل: ضعف اولیه درعضلات لگن و شانه میباشد و متعاقب آن عضلات قسمت پروگزیمال دست و پا نیز درگیر میشود . در فامیلهای بزرگ و هم در خانوادههای با ازدواج های فامیلی بررسی ارتباط ژنها و بیماری لیمب گرایدل ، نشان داد که حداقل ۱۱ لوکوس مختلف عامل دیستروفی عضلانی Limb Girdle میباشند و جهش در ژن هایی که تولید پروتئین های سارکوگلیکان(Sarcoglycan) را به عهده دارند علت این بیماری میباشند.
*دیستروفی ماهیچهای مادرزادی congenital
*دیستروفی ماهیچهای امری دریفوسEmery – Dreifuss
*دیستروفی ماهیچهای فاسیو اسکاپولو هومورا(FSHD) یا facioscapulohumeral این بیماری نیز یک بیماری ژنتیکی بوده که از نسلی به نسل دیگر به صورت اتوزوم غالب منتقل میشود و شیوع آن ۱ در ۲۰۰۰۰ نفر میباشد. علائم در این بیماری به این صورت است که ابتدا ماهیچههای صورت، شانه و قسمت بالای دست گرفتار میشود و سپس به دنبال آن ضعف ماهیچههای لگن – شکم و قسمت پایین پا ایجاد میشود و کم شنوایی هم از علائم بسیاری از بیماران مبتلا میباشد.
در اکثر مواقع سن شیوع بیماری در ۲۰ سالگی یا بالاتر میباشد در مطالعات انجام شده بر روی پیوستگی ژن بیماری در فامیلهای بیمار مشخص شده است که محل ژن بیماری FSHD یا همان دیستروفی ماهیچهای فاسیو اسکاپولو هومورا نزدیک به قسمت انتهایی بازوی بلند کروموزوم ۴ میباشد. گاهیدر بررسی این بیماری دیده شده است که بیماری FSHD در بعضی از فامیلهای بیمار مبتلا به FSHD در قسمت انتهایی بازوی بلند کروموزوم ۴ پیوستگی نشان نمیدهد به همین دلیل احتمالا این بیماری از دیدگاه ژنتیکی هتروژن باشد. بيش از 40 نوع مختلف ديستروفي وجود دارد و تفاوت همه اين بيماريها بر اساس تاثير آنها در بخشهاي مختلف بدن و ماهيچه است بنابراین بسته به محل درگیری شدت آنها متفاوت است.
انواع متداول آن عبارتند از: ديستروفي دوشن و ديستروفي میوتونیک
ديستروفي عضلاني مي تواند در هر سني خود را نشان دهد ومحدودیت سنی ندارد. با اين حال بعضي از انواع آن فقط در کودکی يا خردسالي خود را نشان مي دهد و بقيه انواع ديستروفي عضلاني تا سن جواني يا حتی بالاتر ظاهر مي شوند.
علت ديستروفي عضلاني
دیستروفی عضلانی یک اختلال ارثی و در واقع یک ناهنجاری ژنتیکی است .چگونگی انتقال آن به این صورت است که این بیماری توسط خانمی که ناقل ژن معیوب است اما خود آن خانم بیمار نیست ، به فرزندان پسر منتقل می شود. حال آنکه هنگامی که یک زن حامل ژن بیماری با یک مرد سالم ازدواج می کند، ممکن است نیمی از فرزندان پسر این بیماری را به ارث ببرند نوع دوشن وابسته به جنس است و در پسرها بيشتر شیوع دارد.
سابقه خانوادگی دیستروفی عضلانی از عوامل موثر در ایجاد این بیماری میباشد.
ازدواج هاي فاميلي از جمله علل مهم ابتلاي کودکان به بيماري ديستروفي عضلاني میباشد نوع خفيف آن وابسته به جنس نبوده و بر اثر ازدواج هاي فاميلي بروز مي کند حال اگر ديستروفي عضلاني در فاميل فردی وجود داشته باشد، با تشخيص دقيق نوع ژن، مي توان تا قبل از سه ماهگي ابتلاي جنين را به اين بيماري تشخيص داد که در صورت تشخيص ديستروفي ، اجازه سقط جنين داده مي شود.
بنابر این مطمئنا نقص ژني باعث ديستروفي مي شود .طوریکه علت ديستروفي چیزی نیست به جز وجود اشكالات روي پروتئين هاي ژنهاي معيني از بدن. و انواع مختلفي از ديستروفي به علت نقص هاي متفاوت بروي ژنهاي متفاوت به وجود می آید. به طور مثال در ديستروفي عضلاني نوع دوشن نبودن ديستروفین موجب ازكارافتادگي فيبرهاي ماهيچه مي شود.
دیستروفی عضلانی دوشن
به طور کلی دیستروفی عضلانی یک بیماری مهم حاصله از نقص ژنتیکی است که از بین رفتن تدریجی بافت عضلانی به علت آن میباشد.شایع ترین نوع دیستروفی عضلانی بیماری دوشن است. اختلال دوشن یک بیماری وابسته به کروموزوم X است واین ژن بر روی کروموزوم X قرار دارد که احتمال وقوع آن به این صورت است که یک نوزاد از هر 3500 نوزاد پسر مبتلا است.این بیماری از نوع مغلوب وابسته به جنس می باشد به طوریکه پسران حامل ژن بیماری دوشن از عوارض این بیماری همان اوایل نوزادی رنج می برند
عوارض دیستروفی عضلانی
*شکستگی ها و آسیب های مکرر به علت افتادن
*انحنای ستون فقرات به علت وجود ضعف عضلات
*پنومونی (عفونت ریه) که در اثر ضعف عضلات قفسه سینه و کاهش واکنش سرفه نسبت به تحریک ها
*جمع شدگی عضلات
*زخم های فشاری
*فرد مبتلا به دیستروفی با زوال عضلات که عضلات جای خود را به چربی ها داده اند ، مفصل خود را بیحرکت نگه میدارد و این امر باعث خشکی آن در یک دامنه خاص میشود. این حالت که کانتراکچر نام دارد، حرکات اندام را محدود کرده و درصورت عدم درمان به مرورکانتراکچر بدتر میشود طوریکه حرکت و انعطاف پذیری را مختل میکند و سبب ناراحتی بیمار میشود. کانتراکچر یا همان خشکی مفاصل میتواند در زانو، ران، مچ پا، دست و انگشتان اتفاق بیفتد. حتی به حرکات گردن، تنه و مفصل فک نیز می تواند پیشروی کند پس این بیماران نیازمند درمانهای حمایتی میبا شند.
تشخیص بيمارى دیستروفی
تشخيص در مراحل اوليه بيمارى بهوسيله علائم بالينى و الگوى وراثتي،صورت مىگيرد. اما بايد توجه داشت که به دليل علائم مشابهى که ميان اين بيمارى و بعضى بيمارىهاى ديگر وجود دارد، اين تشخيص قطعى نبوده وتأييد تشخيص بيمارى دیستروفی به وسیله ی آزمایشات زیر انجام میگردد.
* تست خون جهت تعيين کردن سطح آنزيم کراتين کيناز سرمي
*آزمايشات مولکولى و تست DNA
قبل از اینکه تکنيکهاى مولکولي برای تشخیص دیستروفی کاربردی شوند ، پزشکان با توجه به سابقه فاميلى قادر به تشخیص ناقلین بيمارى دیستروفی در زنان بودند. اما با توجه به اینکه مواردى وجود دارد که مادر حامل بيمارى نيست و بيمارى پسر او در نتيجهٔ ی يک جهش ژنی بوجود آمده است. امروزه آزمايشات شناسائى حاملين شامل مادرانى است که داراى يک پسر مبتلا به DMD یا دیستروفی عضلانی هستند يا مادرانى که بيشتر از يک پسر آنها به این بيمار مبتلا هستند و در فاميل مورد ديگرى از بيمارى وجود ندارد و نيز خانمهای خويشاوند با پسر بيمار از نظر حامل بیماری بودن مشکوک میباشند .
*الكتروميوگرافی
* نمونهبردارى از عضله ی بیمار
*براى تشخيص پيش از تولد، قبل از هفته ی۹ تا ۱۱ بارداری مىتوان از مايع آمنيوتیک پی برد که جنين مبتلا به دیستروفی میباشد یا خیر؟
درمان در ديستروفي عضلاني
به طور کلی اهداف درمان در دیستروفی عضلانی عبارتند از: کند کردن سیر پیشرفت بیماری ، حفظ تحرک فیزیکی بیمار ، کنترل وزن وبهبود عملکرد ریوی و قلبی.و درمان قطعي براي اين بيماري وجود ندارد و با استفاده از روشهاي حرکت درماني، کار درماني و آب درماني مي توان تا حدودي اين بيماري را کنترل کرد و کيفيت زندگي فرد مبتلا را ارتقا داد .ولي برای جلوگيري کردن از پيشرفت بيشتر بيماري و پیشگیری از تغيير شكل ظاهري و اسكلتی بدن انواع فيزيوتراپي توصیه مي شود. فقط در دو نوع ديستروفي عضلاني به نامهای Emery-Dreifuss و myotonic است كه ماهيچه قلب تحليل مي رود و احتياج به دستگاه تنظيم ضربان قلب مي با شد.
تنها داروئى که از ميان داروهاى متعددى که مورد مطالعه و بررسى قرار گرفته، هنوز مصرف مىشود، پرودنيزولون است و مصرف آن تا زمانىکه عوارض جانبى شديدى نداشته باشد مىتواند ادامه يابد دو داروى ديگر Deflazocarl و Oxazoline که اثرات جانبى کمترى هم دارند
نتیجه ی تحقيقاتي که در زمينه ی کشف علت اصلي بوجود آمدن و درمان ديستروفي عضلاني در سراسر دنيا انجام شده این است که تشخيص بيماري قبل از تولد ممکن مي باشدو در صورت اثبات وجود ديستروفي عضلاني دستور سقط جنين تا قبل از 3 ماهگي صادر خواهد شد تا نوزاد بيمار به دنيا نيايد.
درمانهای حمایتی جهت کنترل وبه حداقل رساندن علائم بیماری
*حمایت های تنفسی هنگام شب مهم است .
*مشاوره ی روان درمانی جهت آموزش راه های تطبیق خود با این ناتوانی و ایجاد تعامل اجتماعی سودمند است
*در صورتی که نیازهای آنها بیش از امکانات موجود در منزل باشد مراقبت از بیماران در آسایشگاه ها ، توصیه می شود.
*دارودرمانی در دیستروفی عضلانی
هیچ دارویی قادر به معالجه این بیماران نیست فقط میتوان از داروها جهت رفع علائم ایجاد شده استفاده شود به عبارتی درمان به صورت علامتی میباشد.
* استفاده داروهای مسهل برای پیشگیری از یبوست
*استفاده از داروها متناسب با هر یک از عوارض ایجاد شده
فعالیت در دیستروفی عضلانی
تا حدامکان به بیمار کمک شود فعالیت های فیزیکی و ذهنی خود را ادامه دهد. برای کمک به غلبه بر معلولیت های ناشی از ضعف عضلانی وسایل زیادی وجود دارد،اما نکته ی قابل توجه اینکه از بی تحرکی یا ماندن در بستر به مدت طولانی باید اجتناب شود.
رژیم غذایی خاصی در دیستروفی عضلانی توصیه نمیشود .
راههای زیادی وجود دارد که باعث میشود محدودیت کانتراکچر به حداقل ممکن برسد ویا در زمان دیرتری اتفاق بیفتد.از جمله:
*انجام تمرینات دامنه حرکتی سادهترین راه ممکن است. واین تمرینات ، تمریناتی است که سعی میشود در آن اندام درحداکثر میزان دامنه ی حرکتی که امکان دارد حرکت داده شود. مثلا بیمار دست خود را تا جایی که ممکن است، بالا میآورد.البته تمرینات دامنه حرکتی تقریبا در تمام بیماریهای عصبی عضلانی مفید هستند. اثر این تمرینات به این صورت است که این تمرینات مفاصل را نرم و انعطاف پذیر نگه میدارند و با حفظ طول مناسب عضلات و تاندونها باعث میشود کانتراکچر به تاخیر بیفتد.
* در این بیماری قوسهای ستون مهرهها نیز ممکن است از حالت طبیعی خارج شوند.حال آنکه انحرافات شدید ستون فقرات میتواند در نشستن، خوابیدن و حتی تنفس بیمار اختلال ایجاد کند. بهخصوص بیمارانی که از ویلچر استفاده میکنند بیشتر باید مراقب کانتراکچر و انحرافات ستون مهرهها باشند.
جهت پیشگیری از قوسهای ستون مهرهها انجام منظم تمرینات دامنه حرکتی و نرمشهایی که وضعیت مستقیم ستون مهرهها راحفظ میکنندکمک کننده است همچنین رعایت نحوه صحیح نشستن و خوابیدن پیشگیری از این مشکل را راحت تر مینماید.
*انجام تمرینات کششی یکی دیگر از تمریناتی است که در کاهش خطر بروز کانتراکچر مؤثر است. این تمرینات نیز باید مانند تمرینات دامنه حرکتی بهصورت منظم انجام شوند.
*روش دیگر کاهش خطر بروز کانتراکچر استفاده از ارتزها (بریس، اسپیلنت) است که هدف از استفاده ی آنها بهبود عملکرد و عدم پیشرفت بیماری است. نحوه ی عملکرد ارتزها به این صورت است که عضلات را در حالت کشیده شده قرار میدهند و شروع کانتراکچر و انحرافات ستون فقرات را با حفظ انعطاف پذیری اندام، به تاخیر میاندازند.در استفاده از ارتزها همچنین افزایش مدت راه رفتن اتفاق میافتد.
*در جلوگیری از کوتاهی عضلات انجام ماساژ به منظور برطرف کردن چسبندگیها نیز بسیار مفید است. چرا که ماساژ، عضلات را نرم کرده و از کوتاهی و چسبندگی تاندونها جلوگیری میکند
*ممکن است از روشهای جراحی در زمانی که کانتراکچر پیشرفته و شدید است، برای درمان استفاده شود.
*انجام تمرینات ورزشی نکته ی مهم و ضروری در درمان بیماریهای عصبی عضلانی میباشد.
اثرات ورزش کردن برای افراد مبتلا به بیماریدیستروفی عضلانی :
– حفظ تحرک
– بهبود یا حفظ عملکردبدن
– افزایش قدرت عضلات ضعیف برای استفاده از انرژی
– افزایش گردش خون عضلات
– افزایش تحمل عضلات
– بهبود وضعیت روحی روانی
– کاهش دردی که میتواند ناشی از کانتراکچر مفاصل، بیحرکتی طولانی مدت، تغییر طول عضلات یا تغییر در نحوه انجام حرکت باشد.
– کمک به کنترل وزن با کاهش وزن از طریق حرکات فیزیکی بنابر این از اضافه وزن باید پیشگیری شود زیرا این عارضه خود بار اضافه ای بر عضلات ضعیف شده تحمیل می کند.
درشروع یک برنامه ورزشی با توجه به نکات زیر باید انجام گیرد:
1. هر گونه حرکات ورزشی با ید با مشورت پزشک انجام گیرد
2. ورزش نباید سنگین بوده و باعث خستگی در فرد شود چرا که در برخی از انواع دیستروفی، غشای سلولهای عضلانی شکننده بوده و در چنین مواردی نباید فشار و استرس بیش از اندازه به عضلات وارد کرد چرا که باعث تخریب سریعتر عضلات میشود. از طرفی بیحرکتی نیز باعث زوال عضله میشود؛ در این شرایط ورزش کردن ضروری است.
ورزش بیش از اندازه علائمی دارد و باید مراقب علائم ناشی از آن باشید
.مثلا اگر 24 تا 48 ساعت بعد از ورزش عضلات شما دردناک یا حساس به لمس گشته و یا متورم شدند و درنهایت بعد از ورزش کردن احساس کردید که عضلات شما ضعیفتر شده است این امر نشاندهنده این است که بیش از اندازه ورزش کرده اید. گرفتگی عضلانی (کرمپ)، سنگینی اندام و کوتاهی زمان دم و بازدم بهمدت طولانی از دیگر علائمی است که باید به آنها توجه کنید،.
خستگی علامت دیگری است که دلایل متعددی دارد و مهمترین دلیل آن اختلال ایجاد شده در عملکرد عضلانی و کاهش ظرفیت قلبی و عروقی میباشد.
3. ورزشهای هوازی بسیار سودمند است.چرا که تمرینات هوازی علاوه بر بهبود عملکرد فیزیکی و وضعیت قلبی و عروقی و تنفسی شما فواید دیگری مثل کاهش افسردگی، حفظ وزن مناسب و افزایش تحمل نسبت به درد نیز دارد.
4. تمرینات را ابتدا خیلی آرام و با شدت کم انجام دهید.
5. آنچه در حد توان شما است انجام دهید. مثلا اگر نمیتوانید یک وزنه را بلند کنید، فقط دست خود را بالا بیاورید و حتی اگر قادر به انجام این کار هم نیستید از کسی بخواهید تا به شما کمک کند و دستتان را بالا بیاورد.
6. در انجام ورزشها سخت گیر و خشک برخورد نکنید. به طوریکه به شرایط بدن خود گوش دهید و ورزشها را با توجه به وضعیت حال حاضر خود برنامه ریزی کنید.مثلا برای برخی بیماران، برای حفظ قدرت و انعطاف پذیری عضلانی تنها فعالیتهای روزانه، مانند بالا و پایین رفتن از پله، نشستن روی صندلی و بلند شدن از روی آن یا چرخیدن به این طرف و آن طرف روی تخت کافی است.
7. ورزشها را درصورت امکان درون آب انجام دهید؛ زیرا خواص فیزیکی آب باعث پیشگیری از بروز آسیبهای عضلانی میشود.
8. چند ساعت صحیح ایستادن در روز حتی با وجود تحمل وزن کم به بهتر شدن جریان خون، سلامت استخوانها و حفظ راستای مستقیم ستون مهرهها کمک میکند.
رعایت نکات زیردر شرایطی که بیمار کودک میباشد ضروری است:
* توانبخشی بلافاصله بعد از تشخیص بیماری، لازم است.چرا که این کار هر چه زودتر انجام شود، عوارض ناشی از بیماری کمتر خواهد بود.
*همیشه به خاطر داشته باشید که کودک مبتلا به دیستروفی ابتدا یک کودک است و بعد بیمار بنابراین تمایل به بالا و پایین پریدن و فعالیت بدنی را دوست دارد.پس سعی نکنید آنها را از این جنب وجوش بازدارید.حال آنکه درمورد کودکان بزرگتر این مسئله برعکس است. آنها ممکن است گوشه گیر شوند به دلیل این که نمیتوانند مانند بقیه فعالیت کنند، ومعمولا به سختی میتوان آنها را به انجام فعالیت بدنی تشویق نمودو از روی صندلی، جلوی تلویزیون یا پشت رایانه بلند کرد.
*محبت زیادی و انجام کارهایی که خود بیمار قادر به انجام آنهاست، بسیار آسیب رسان است. چرا که باید استقلال بیماران تا جایی که ممکن است حفظ شود.
* آموزشهای لازم علاوه بر خود بیمار، برای مراقبین یا والدین آنها نیز باید صورت گیرد تا آسیبهای ناشی از جابهجا کردن بیمار به حداقل برسد.
*به کودکان باید روش های تنفس عمیق آموزش داده شود.
*کودکان باید در حد توان به فعالیت های مدرسه ای خود ادامه دهند.
*گاهی جراحی برای آزادکردن جمع شدگی عضلات یا ثابت کردن مفاصل ضرورت می یابد
پیشگیری
*در صورتی که فردی در تاریخچه ی خانوادگی سابقه ی این بیماری را دارد انجام مشاوره ژنتیک، قبل از تشکیل خانواده لازم است.
* انجام آمنیوسنتر در خانم های باردار هم برای تعیین جنسیت کودک وهم این که آیا به این اختلال مبتلا هست یا خیر.
*تشخیص ناقلین بیماری از طریق آزمایش های طبی چراکه در این افرد سطح خونی یک آنزیم در آنها بالاتر از طبیعی است .
بنابراین از آنجایی که ديستروفى عضلانى دوشن بيمارى وخيمى است و در حال حاضر هيچ درمانی براى آن وجود ندارد، بيشترين اهميت را پيشگيرى از بيمارى دارد و پيشگيرى میسر نیست مگر به واسطه ی شناسائى زنان حامل آن هم از طريق انجام مشاورهٔ ژنتيک و تشخيص پيش از تولد ميسر است
در چه شرایطی باید به پزشک مراجعه کرد:
شناسایی علایم دیستروفی عضلانی توسط والدین در کودک.
بروز عفونت ، به ویژه عفونت ریوی پس از تشخیص این اختلال حال آنکه علایم این عفونت شامل: تب ، سرفه و درد سینه میباشد.