مقاله درباره هپاتیت B –
هپاتیت B چیست
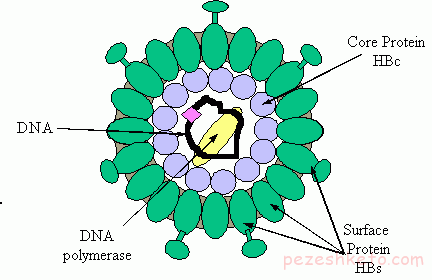
این بیماری در اثر ورود ویروس هپاتیت B به بدن ایجاد مى شود كه براى راحتى آن را (HBV ( HEPATITIS B VIRUSمى نامند.
در آمریكا سالانه 250000 مورد جدید تشخیص داده مى شود، اما در آسیا تعداد مبتلایان، بالغ بر صدها میلیون نفر است. در آمریكا 50 درصد علت شیوع آن شركاى جنسى متعدد است. انتشار این بیمارى از طریق خون، فرآورده هاى خونى و وسائل آلوده به خون، و در مرتبه بعدى دارو قرار دارد.
هپاتیت B مسرى تر از ویروس ایدز است، مثلاً: ویروس هپاتیت B مى تواند تا حدود 10 روز بیرون از بدن زنده بماند. در حالى كه ویروس ایدز HIV حداكثر چند ساعت بعد از خروج از بدن از بین مى رود. هنگامى كه یك نفر به این ویروس آلوده مى شود ممكن است بین یك تا شش ماه طول بكشد تا علائم گسترش یابد،در این صورت سه حالت زیر ممكن است رخ دهد:
1- بیشتر بیماران به سمت هپاتیت B حاد مى روند و بعد به طور كامل بهبود پیدا مى كنند.
2- درصد كمى به صورت ناقلین سالم مى مانند.
3- تعدادى تبدیل به هپاتیت B مزمن مى شوند.
بعضى از افراد بعد از گذراندن دوره حاد بیمارى یا بدون سابقه قبلى ابتلا به این بیمارى، یا ورود ویروس به بدن به ناقلین سالم تبدیل مى شوند. اینگونه بیماران بالقوه آلوده هستند و مى توانند بیمارى را به افراد سالم منتقل نمایند. هیچ گونه علائم بالینى ندارند و حتى آزمایش خون این افراد وجود بیمارى را ثابت نمى كند و به همین دلیل این گروه خطرناك ترین گروه در انتقال و شیوع بیمارى در جامعه هستند. تنها راه اثبات وجود ویروس در بدن ناقلین سالم، نمونه بردارى از كبد است.
هپاتیت B حاد: بسیارى از بیماران كه مبتلا به هپاتیت B حاد مى شوند هیچ علائمى ندارند یا این كه علائم بسیار خفیف هستند و توجه بیمار یا پزشك را جلب نمى كند. به طور كلى علائم بالینى طیف وسیعى را در بر مى گیرد؛ و از یك بیمارى خیلى خفیف بدون علائم واضح بالینى تا نارسایى شدید كبد به صورت حاد را شامل مى شود. حدود 2 درصد از مبتلایان به طور ناگهانى و سریع به سمت نارسایى حاد كبد سیر مى كنند. به طور كلى 90 تا 95 درصد افرادى كه دچار هپاتیت B حاد مى شوند بدون هیچ عارضه اى بهبود مى یابند و تنها 5 تا 10 درصد مبتلایان تبدیل به هپاتیت مزمن مى شوند.
علائم بالینى هپاتیت حاد:
1- از دست دادن اشتها؛ تهوع، استفراغ.
2- درد عضلانى و گاهى درد در مفاصل.
3- درد و حساسیت در ناحیه فوقانى و راست شكم (محل قرار گرفتن كبد)
4- درد شكم و اسهال
5- زرد شدن سفیدی چشم و رنگ پوست
6- تغییر رنگ ادرار و مدفوع به طورى كه رنگ ادرار شبیه چاى و رنگ مدفوع سفید و شیرى رنگ مى شود.
سیر بیمارى هپاتیت مزمن B
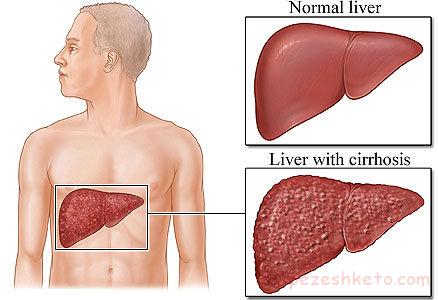
سیروز كبدى یا تخریب نسج كبد كه منجر به نارسایى كبد مى شود، سرطان كبد، مرگ.
در هپاتیت مزمن B علائم بالینى در صورت تخریب نسج كبد ایجاد مى شود كه در مراحل انتهایى بیمارى به صورت های زیر دیده می شود:
1- زردى شدید پوست و چشم
2- كاهش وزن شدید
3- بى اشتهایى
4- تجمع مقدار زیادى آب در حفره شكم
با توجه به شیوع بسیار زیاد این بیمارى در كشور ما و به دلیل عدم دسترسى به آمار صحیح و علمى، مى توان با توجه به آمار كشور آمریكا میزان مرگ و میر ناشى از این بیمارى در كشورمان را تخمین زد. بعضى از افراد بعد از گذراندن دوره حاد بیمارى یا بدون سابقه قبلى ابتلا به این بیمارى، یا ورود ویروس به بدن به ناقلین سالم تبدیل مى شوند.
اینگونه بیماران بالقوه آلوده هستند و مى توانند بیمارى را به افراد سالم منتقل نمایند. هیچ گونه علائم بالینى ندارند و حتى آزمایش خون این افراد وجود بیمارى را ثابت نمى كند و به همین دلیل این گروه خطرناك ترین گروه در انتقال و شیوع بیمارى در جامعه هستند.تنها راه اثبات وجود ویروس در بدن ناقلین سالم، نمونه بردارى از كبد است.
تشخیص بیمارى هپاتیت B :
اساس تشخیص بر پایه آزمایش خون است. در حال حاضر اكثر مبتلایان، به وسیله سازمان انتقال خون براساس انجام آزمایش خون روى خون هاى اهدایى تشخیص داده مى شوند. انجام آزمایش HBSAG و مثبت بودن آن تنها وجود ویروس در بدن را ثابت مى كند و با انجام آزمایش هاى تكمیلى دیگر، مبتلایان به هپاتیت حاد را از نوع مزمن جدا مى كند. البته تشخیص قطعى با نمونه بردارى از كبد صورت مى گیرد.
درمان و پیشگیرى از هپاتیت B
در حال حاضر درمان هاى متعددى براى شكل مزمن بیمارى وجود دارد كه ممكن است شانس فرد رادر پاك شدن از عفونت افزایش دهد.
جلوگیرى از ورود ویروس به بدن مهمترین اقدامى است كه براى پیشگیرى باید انجام گیرد. همانند بیمارى ایدز باید با در نظر گرفتنراه هاى سرایت بیمارى، موارد ذیل را به منظور نجات جامعه انجام داد:
1 – آگاهى دادن به جوانان درباره انتقال بیمارى از راه تماس جنسى بدون حفاظت
2 – توزیع سرنگ رایگان در بین معتادان
3 – اعمال قوانین بهداشتى و رعایت اصول استریل كردن در مراكز درمانى و بهداشتى و مراكز دیگرى كه مى توانند موجب سرایت بیمارى شوند
4 – انجام واكسیناسیون
با تمام توضیحات فوق، یك سوم افراد مبتلا نمى دانند كه به چه دلیل و چگونه و چه زمانى به این بیمارى مبتلا شده اند. واكسیناسیون علیه این بیمارى یكى از مهمترین و مطمئن ترین راه هاى پیشگیرى از ابتلا به این بیمارى است.
چه كسانى باید علیه هپاتیت B واكسینه شوند
1 – افراد 18 سال و پائین تر.
2 – افراد بالاى 18 سال كه خطر سرایت بیمارى به آنها زیاد است شامل: افرادى كه شركاى جنسى متعدد دارند؛ مردان همجنس باز؛ افرادی که همسرشان مبتلا به این بیماری است؛ معتادان تزریقى؛ پرسنل مراكز بهداشتى و درمانى یا پرستارانى كه از مبتلایان به هپاتیت نگهدارى مى كنند؛ افرادى كه به دلیل نارسایى كبد دیالیز خونى مى شوند؛ افراد مبتلا به هموفیلى كه فاكتورهاى انعقادى دریافت مى كنند؛ کسانی که درمناطقی زندگی می کنند که بیماری در آنجا به صورت بومی شیوع دارد، از جمله ایران.
براى ایجاد مصونیت دائمى باید سه تزریق در سه نوبت طبق برنامه انجام شود: اگر یك نوبت تزریق فراموش شد باید به مجرد یادآورى تزریق را انجام داد، در این صورت نیازى به تجدید واكسیناسیون از ابتدا نیست. در نوزادان نباید سومین تزریق را قبل از 6 ماهگى انجام داد چرا كه در این صورت مصونیت دائمى نمى دهد. نوجوانان بین سنین 11 تا 15 سالگى تنها دو تزریق با فاصله 4 تا 6 ماه لازم است. واكسن هپاتیت را مى توان همزمان با دیگر واكسن ها تزریق كرد.
چه كسانى نباید علیه هپاتیت واكسینه شوند
1 – افرادی که به واكسن هپاتیت حساسیت شدید دارند
2 – کسانی که سابقه ابتلا به هپاتیت دارند. همچنین افرادى كه بسیار ضعیف و بیمار هستند باید تا زمان بهبودى از تزریق واكسن خوددارى نمایند.
پی نوشت:
(1) دوره نهفتگى: به مدت زمانى كه بین ورود ویروس یا عامل بیمارى به بدن تا بروز علائم بالینى طول مى كشد«دوره نهفتگی » گویند.