مقاله درباره اوریون –
تعریف بیماری اوریون:
بیماری اوریون، اول بر روی غدد بناگوشی تاثیر می گذارد و به همین دلیل در قدیم به آن بیماری گوشک نیزگفته می شد، یک بیماری عفونی، حاد و مسری است که به طور معمول باعث متورم شدنِ همراه با دردِ غدد بزاقی واقع بین فک و گوش(غدد پاروتید)میشود. در قسمت پائين وجلوي گوشها يکي ازسه زوج غددبزاقي قراردارند، که ابتلابه اين بيماري باعث تورم يکي از هر دو غده بناگوشي می شود.
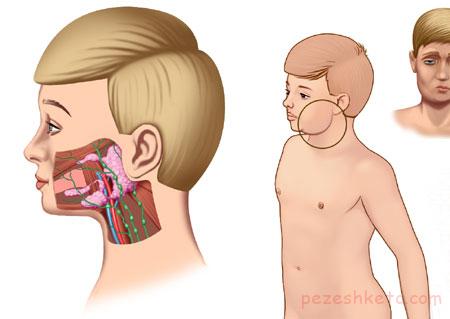
همچنین ممکن است روی سایر اعضا مانندتخمدان، بیضه، پستان، پانکراس، مغزولوزالمعده هم گاهی تاثیر بگذارد. اکثر اوقات این بیماری به صورتی که بیماری خفیف درکودکان بروزمیکند،که مدت زمان زیادی طول نمی کشد و خودبه خود بعد از گذشت چند روز خوب میشود. همانطور که گفته شد اوریون، غدد بزاقی گونه راتحت تاثیر قرار می دهد و خط فک و قسمت زیر گوش را متورم و دردناک میسازد. ممکن است این تورم فقط دریک سمت یا در هر دو سمت صورت، خود را نمایان کند. در برخی موارد متورم شدن یک سمت صورت ممکن است چند روز قبل از تورم سمت دیگر اتفاق افتد.
عفونتهای دیگری نیز همچون پارا آنفلونزا یا ویروسهای باکتریایی ممکن است حالتی مانند بیماری اوریون را بوجود آورند.ویروسی که دربزاق بیماران یافت میشود را می توان علت این بیماری دانست. مدت زمانی که این ویروس در بزاق وجود دارد تقریبا یک دوره شش روزه قبل از متورم شدن غدد بزاقی تا اتمام تورم این غدد است. شیوع این بیماری به طور معمول درفصل زمستان واوایل بهار است.بروز این بیماری در هرسنی میتواند باشد ولیکودکان بین ۱۲-۲ سال بیشتر در معرض ابتلا به این بیماری هستند. در خصوص بزرگسالان نیز احتمال ابتلا به این بیماری حدود ۱۰ درصد است.
علائم بیماری اوریون
علائم اوریون به طور معمول دو تا سه هفته بعد از ورود ویروس و عفونت به بدن آغاز می شود، که در یک سوم افراد این عفونت بدون علامت می باشد.
نخستین و شایع ترین علائم این بیماری را می توان تب، سردرد،گوش درد،گلودرد،بیاشتهایی و کوفتگی برشمرد.
این بیماری معمولا با یک بد حالی عمومی، یکیادوروز قبل ازشروع علائم عمده آغاز می شود. سپس تورم غددبزاقی درناحیه بناگوش وزیرفک شروع میشود، که مدت این تورم معمولا یک دوره ۱۰ روزه خواهد بود.
یکی از شایع ترین علائم بیماری اوریون درد در هنگام جویدن و بلعیدن است. با متورم شدن غدد بزاقی، در هنگام بلعیدن، درد شدیدی احساس می شود که احتمال دارد به دلیل اینکه ترشح بزاق ازغدد بزاقی متوقف می شود، دهان خشک شود. این علامت ممکن است با بروز تب نیز همراه باشد. همچنین با متورم شدن غدد بزاقی واقع بین فک و گوش (یا همان غدد پاروتید) دمای بدن تا 103 درجه فارنهایت افزایش می یابد، که با ملتهب و متورم شدن غدد پاروتید، این غدد در هنگام لمس سفت می شود و همراه با تشدید درد در هنگام جویدن می باشند.
به ندرت در برخی موارد متورم شدن بیضههایا تخمدان نیز مشاهده میشود، علیرغم این علایم، اوریون بیماری خیلی خطرناکی نیست، با این وجوداگردر زمان بیماری و یا قبل وبعد از تورم غدد بزاقی، گردن بیمار دچار سفتی و درد شود و همچنین علائمی مانند كاهش شنوايي، تهوع و استفراغ در وی مشاهده شود، این نشانه ها می تواند علائم بروز مننژیت ناشی از اوریون باشدکه ممکن است خطراتی را به دنبال داشته باشد و باید خیلی سریع پزشک خود را مطلع ساخت. اما اگر دمای بدن بیمار بسیار بالا رفت و دچار تب شدیدی شد یا تشنج شدید ناشی از تب در وی بروز کرد که مدت آن طولانی شد، و یا اگر رنگ وی به کبودی رفت و دچار مشکل تنفسی شد و زیر جناغ سینه اش شروع به سوزش کرد، باید فوری به اورژانس اطلاع داد.
بیماری اوریون علاوه بر اینکه باعث متورم شدن یک یا هر دو طرف صورت می شود، در برخی موارد این ویروس ممکن است سبب متورم شدن پانکراس (پانكراتيت) ويا تورم و التهاب بيضه (اوركيت) شود. حدود یک چهارم بیماران مذکر بالغی که به این بیماری مبتلا شده اند دچار اوركيت مي شوند، و اگر هر دو بیضه گرفتار شوند در موارد بسیار نادری احتمال دارد که به عقیم شدن شخص بیمار منجر شود.یکی دیگر از علائم اختصاصی این بیماری، متورم و قرمزشدن محل خروج مجاري غددِ بزاقيِ بناگوشي است، که در دو طرف در داخل دهان، در کنار دندان های آسیاب دوم، در گونه ها بازميشوند.
راه های تشخیص بیماری اوریون
تشخیص اوریون براساس شرح حال، برقراری تماس با موارد مبتلا و دوره انکوباسیون می باشد.با بالارفتن آمیلاز سرم، تشخیص پاروتیدیت تأیید میشود. همچنین با آزمایشهایخون این تشخیص را تأییدمی کنند.
تشخیص اختصاصی این بیماری در حال حاضر در بیمارانی که پاروتیدیت آنها بیش از ۲ روز به طول بیانجامد، در موارد ناشناخته، با بهره گیری از تست های ویرولوژیک و سرولوژیک صورت می گیرد. درفازحاد بیماری، ویروس درترشحات تنفسی فوقانی و یا ادرار مشاهده می شود. یکی از تست های تشخیصی، افزایش بارز آنتی بادی IgG است، ولی احتمال این هست که با ویروس پارا آنفلوانزا تداخل داشته باشد. همچنین تست های پوستی دربیماری اوریون اختصاصی نیستند و حساسیت نیز ندارند و نباید به کارگرفته شوند.
عوارض بیماری:
عوارضی که بیماری اوریون در پی دارد بالقوه خطرناک و بسیار نادر هستند ، اما این ویروس می تواند علاوه بر غدد بزاقی، روی دیگر قسمت های بدن نیز اثر بگذارد.شایع ترین عارضه اوریون در کوکان مننژيت میباشد که سبب بروز علائمی همچون سردرد، سفتی گردن، تب شدید و استفراغ می شود، که خوشبختانه این علائم، به محض گرفتن مايع نخاع کاهش پیدا می کند. مننژیت معمولا خوشخيم بوده وبدون هيچ عارضه ماندگاري بهبود مييابد.
اورکیت نامی دیگرازعارضه های این بیماری (البته برای بیماران مذکر) می باشدکه همان التهاب دردناک بیضه هاست و ترس و واهمه اکثر افراد ازاین عارضه می باشد. اگرچه این عارضه (اورکیت) نادراست، ملتهب شدن بیضه ها دراثرعفونت با ویروس اوریون درهرسنی ممکن است اتفاق افتد، امابه طورمعمول درپسرهای زیر 10 سال بیشتردیده می شود. همچنین این ویروس دردختران نیزمی تواند بعد از سنین بلوغ، باعث التهاب درتخمدان ها شود، اما سبب نازایی نخواهد شد.
از دیگر عوارض اوریون که نادر می باشد التهاب مغزی است. علایم مغزی ممکن است مشکلات عصبی را بوجود آورد؛ اگرچه مشکل جدی است اما به ندرت اتفاق می افتد. التهاب پانکراس ( لوزالمعده) نیز دیگر عارضه اوریون است، که علائم آن شامل تهوع واستفراغ و درد درقسمت بالای شکم می باشد.
اگر مادر آبستنی در ۳ ماه اول بارداری مبتلا به ویروس اوریون شود، خطر از بین رفتن جنین افزایش می یابد.
كري عصبي هم يكي ازعارضه های مهم اوريون ميباشد. به اين شکل که اوريون با اثر گذاشتن بروی حلزون گوش می تواند شديدترين کاهش شنوايي را به ویژه کاهش شنوايي يک طرفه برای کودکان را به وجود آورد.
راه های سرایت بیماری اوریون
شیوع بیماری اوریون در کودکان، با ورود واكسن به برنامه واكسيناسيون كشوري ايران، بسیار کاهش یافت، اما باز هم احتمال دیده شدن این بیماری وجود دارد. مخصوصا اگر کودک، واكسن سرخك، سرخجه و اوريون را نزده باشد. درمواردی حتي اگر واكسن MMR را نيز زده باشد باز هم ممکن است به اين ويروس مبتلا شود، زيرا واكسن به طور کامل ازمبتلاشدن به اوريون جلوگيري نمي كند به خصوص اگراین بيماري با ويروسي كه توان بيماريزايي بالایي دارد شیوع پیدا کند.
ویروس اوریون در صورت تماس مستقیم با ترشحات بزاقي، سرفه یا عطسه يا به طورغيرمستقيم از راه ظروف آلوده به بزاق فرد بیمار، به فرد دیگر منتقل می شود. سرایت این ویروس از ۴۸ ساعت قبل از بروزعلائم بالینی تا ۶ روز بعد از آن ادامه دارد. این ویروس به طور میانگین ۱۸ روز نهفته می ماند. به همین علت توصیه می شود که شخص مبتلا، در طی بیماری در خانه مانده و به مدت 9 روز ظروف خود را از دیگران جداسازی کند. کودکان تاتمام نشدن دوره کامل بیماری (حدود ۹ روز پس از شروع درد) باید در خانه بمانند و مدرسه نروند.
اگرکودکی واکسینه نشده باشد و تماس با فرد بیمار يا اشياي آلوده به ويروس داشته باشد، قطعا به این بیماری مبتلا می شود. به عنوان مثال اگر کودکی که مبتلا به اوریون است مستقیم به سمت صورت کودک دیگری سرفه کند، ویروس وارد بدن آن کودک خواهد شد.
عواملی که خطر ابتلا به این بیماری را افزایش می دهند عبارتند از:
– زندگیکردن در مکانهای پر جمعیت و شرایط پر ازدحام.
– مسری بودن و همهگیری اوریون در جمعیتهایی که واکسینه نیستند.
– عدم انجام واکسیناسیون.
در صورتیکه شخصی یک بار مبتلا به اوریون شده باشد، به احتمال بسیار قوی دیگر نسبت به ویروس این بیماری بیمه شده و به آن مبتلا نمی شود.
پیشگیری و کنترل بیماری:
واکسیناسیون بهترین راه برای پیشگیری از اوریون است، واکسن MMR درخانه های بهداشت و پایگاههای بهداشتی بصورت رایگان تزریق می شود. امروزه این واکسن يكى درسنين 6-4 سالگی وديگرى درسن 15-12 سالگی به صورت زير پوستی تزريق مى شود و کودک مصونيت كامل در برابر این بیماری را دارا می شود. يك بارابتلا به اوريون و واکسینه شدن باعث مى شود كه فرد ديگرمبتلابه اوريون نشود. ( اگرچه ممكن است براي عدم ابتلا به اين بيماري تضميني وجود نداشته باشد)
تجویز واکسن اوریون (واكسن MMR) اغلب همراه با سرخک وسرخجه بوده، که تاثیر بسزایی دارد و خطر آن کمتر از هریک به تنهایی می باشد. واكسن “ام ام آر”حاوی سه ويروس ضعيف شده سرخك، سرخجه و اوريون می باشد که با تزریق این واکسن به طور چشم گیری شیوع این بیماری کاهش یافته است. به نظرميرسدکه با تزريق روتين واكسن MMR در ایران، اين سه بيماري ويروسي و مخصوصا بيماري اوریون قابل کنترل بوده و سرایت آن به افراد، به خصوص در افراد بالغ بسیار محدود شده است. تزريق اين واكسن به شکل زيرپوستي می باشد و ممکن است گاها سبب اندکی تورم و سفتیِ گذرا در محل تزریق واکسن شود.
برای اولین بار این واکسن در سال 1967 میلادی ساخته شد و برای انسان استفاده شد، و سازمان جهاني بهداشت (WHO) این واکسن را در سال 1998 ميلادي جزو واكسيناسيون روتينِ 81 كشورجهان قرارداد. در ایران نیز این واکسن درسال 1382 وارد برنامه واكسيناسيون كشوري شد.
شرایط نگهداری این واکسن بگونه ایست که باید همواره دور از نور و دردماي 2 تا 6 درجه دريخچال قرار گیرد و حداکثر باید تا 6 ساعت بعد از اضافه شدن آب مقطر به آن مصرف شود، اگر در این مدت استفاده نشد دیگر قابل استفاده نمی باشد و باید آن را دور ریخت. به همين علت است که تجويز اين واكسن در روزهاي مشخصی باجمعآوري در آن روز، در مراكز بهداشتي انجام ميگیرد.
عوارض احتمالی که اين واكسن شاید داشته باشد عبارتند از:
متورم شدن غدد بزاقي، تب و تشنج، تشنج بدون تب و مننژيت؛
كه این علائم به طورمعمول حداكثرتا یک ماه پس از تزریق واکسن می توانند بروز پیدا کنند و در نهایت مشکل خاصی هم برای بیمار به دنبال ندارند. به طور کلی در هر یک میلیون تزریق احتمال یک واکنش آلرژیک شدید، یک نفر است.
اخیرا بعضی از گزارشات و تحقیقات جدید، در مورد ارتباط واکسن MMR و اوتیسم مطالب نگران کننده ای ارائه داده اند. با این وجود انستیتو پزشکی و مرکزکنترل و پیشگیری بیماریهای ( CDC) وگزارشات معتبر دانشگاه اطفال آمریکا، بر این باورندکه هیچ توجیه علمی خاصی بین این دو وجود ندارد.
افرادی که نیاز به تزریق واکسن ندارند
این افراد عبارتند از:
– شخصی که یک تست خونی داده باشد که نشان دهنده ی ایمنی او نسبت به سرخک، سرخجه و اوریون باشد.
– در خصوص آقایان، شخصی که تولد او قبل از سال 1336 باشد.
– در خصوص بانوان، شخصی که متولد قبل از سال 1336 باشد و قصد بارداری نداشته باشد.
چنانچه شخصی شرایط بالا را ندارد و یا شامل موارد زیر باشد باید حتما واکسینه شود:
– تحصیل دردانشگاه ها و مراکز تحصیلی.
– افرادی که قصد سفر به خارح از کشور را دارند.
همچنین واکسن در موارد زیر نیز توصیه نمی شود:
– خانم آبستن یا کسیکه در طی 1 ماه آینده قصد بارداری را دارد.
– افرادی که دارای یک واکنش آلرژیک تهدیدکننده ی حیات نسبت به ژلاتین یا آنتی بیوتیک نئومایسین هستند.
– اشخاصی که مبتلا به یکی از بیماری های اختلال خونی، سرطان و یا بیماری تضعیف کننده سیستم ایمنی می باشند.
درکل برای ایمنی بیشتر وهمچنین جهت پيشگيري از همه گيري این بیماری، بهتراست که درهنگام ثبت نام و ورود كودكان به دبستان و مهدكودك ها، والدین مدرك واكسيناسيون كامل كودك خود را ارائه دهند.
درمان اوریون :
به دلیل اینکه تا قبل از نمایان شدن علایم، معمولا سرایت بیماری به افراد دیگر اتفاق افتاده است، دیگر نیازی به جدا کردن فرد بیمار از دیگر افراد خانواده نیست. ابتدا باید تشخیص داد که بین کمپرس گرم یا سرد کدام علائم بیمار را کاهش میدهد و با توجه به آن، کمپرس انتخابی را به طور متناوب بروی غدد متورمِ پاروتید یا بیضه قرار داد. برای کمپرس می توان از یک حوله گرم یا کیف یخ استفاده کرد. در این بیماری باید مرتب درجه حرارت بدن کنترل شود و اگر تب بیمار بالا بود می توان با استفاده از یک اسفنج مرطوب، تب را پایین آورد. بهتر است تا زمانیکه تب به طور کامل قطع نشده است، بیمار به خصوص بیماران بالغ تا جایی که امکان دارد استراحت کنند.
داروهای اوریون:
پس از بروز اوریون، این بیماری سیرطبیعی خود را طیمی کند. تا به امروز داروی اثر گذار خاصی جهت جلوگیری از تکثیر یا نابود کردن ویروس این بیماری تولید نشده است. داروهای ضد دردهایی که استفاده می شوند باید متناسب با سن بیمار باشند تاحالت کوفتگی وبی قراری بیمارکاهش یابد. برای دردهای کم و خفیف، می توان از داروهای بدون نسخه ای مانند استامینوفن استفاده کرد. ولی ازمصرف آسپیرین جدا بایدخودداریشود. در شرایطی که بیماری شدیدتر باشد و باعث درگیر شدن بیضه ها شود، ممکن است مسکن های قوی تر و داروهای کورتونی تجویز شود.
در بعضی موارد نیز برخی افراد داروهای گیاهی برای درمان بیماری ها استفاده می کنند، به عنوان مثال برای بیماری اوریون می توان مخلوط آب شاتوت تازه و تاج ریزی را روی گلوی بیمار مالید و بیمار آن را غرغره کند.
فعالیت:
از آنجایی که نیاز به استراحت مطلق در بستر، در این بیماری ضروری نیست و همچنین هیچ دخالتی در کاهش دادن عوارض این بیماری ندارد، فرد بیمار می تواند با توجه به حال عمومی خویش، کارها و فعالیت های طبیعی خود را انجام دهد. ( اما به طور کلی در تمام بیماری ها حتی هر چند خفیف استراحت کردن، بهبود بیماری را تسریع می بخشد.)
نکته ی بسیارحائز اهمیت این است که فردیکه به اورکیت دچارشده است باید حتما از انجام فعالیتهای فیزیکی خودداری کند، تا احتمال عقیم شدن دراین افرادکاهش پیداکند.
دوره ی سرایت این بیماری هنگامی که تورم غدد درگیر به پایان برسد، تمام می شود.
رژیم غذایی مبتلایان به اوریون
درمان این بیماری به رژیم غذایی خاصی احتیاج ندارد. اما در در دوران بیماری، افزایش نوشیدن مایعاتی همچون چای، شیر و آب، حداقل به مقدار ۸-۶ لیوان در روز به تسریع بهبود بیماری کمک می کند. همچنین به دلیل اینکه گلوی شخص بیمار دردناک می باشد، مصرف سوپ و ماست و غذاهای نرم که بلعیدن آنها نیز آسان تر است، توصیه می شود. البته باید توجه داشت که از مصرف مایعات ترش مزه ای مانندآب پرتقال یا آبلیمو جدا خودداری کرد، چون این مایعات باعث تحریک بزاق بیمار و تشدید بیماری می شوند.
چند توصیه در زمان مراقبت از بیمار:
– توصیه می شود که والدین مانع رفتن كودكِ مبتلای خود به جمع شوند و صبر کنند تا فرزندشان بهبود کامل یابد. به طور معمول زمانی که غدد بزاقى کاملا بهبود یافتند و دیگر اثری از تورم و درد در آنها نبود، حال کودک خوب شده و می تواند به مدرسه برود.
– اگر علائمی مانند استفراغ، تب شديد، درد بيضه ها و سفتى و دردناك شدن گردن در بیمار مشاهده شد، باید سریعا به پزشک متخصص مراجعه شود.
در نهایت اینکه اوريون بيمارى خفيفى می باشد كه اگر تحت نظر پزشك متخصص درمان انجام شود، بیمار به سرعت بهبود خواهد یافت، پس دیگر جای نگرانی نیست.