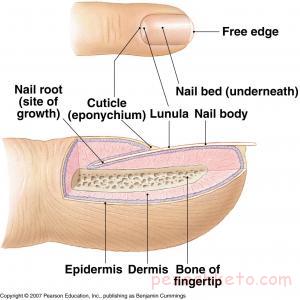
ناخنها در واقع شکل دیگری از پوست هستند که از یک پروتئین سخت به نام کراتین ساخته شده اند . هر ناخن از لایه ای از سلولهای مخصوص در زیر قاعده ناخن و نزدیک پوست دور ناخن ساخته می شود. بخشی از این لایه به شکل یک هلال ماه رنگ پریده درست آن طرف پوست دور ناخن قابل رویت است .
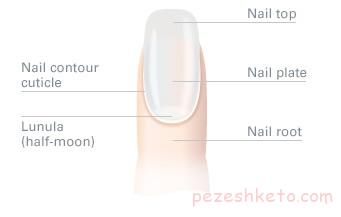
ناخنها محکم به پوست زیرین چسبیده اند و چینهای پوستی دو طرف آنها و پوست دور ناخن باعث رشد مستقیم ناخنها می شوند . وقتی این چینهای پوستی آسیب ببینند، صفحه ناخن بد شکل خواهد شد. ناخنها شفا ف هستند و رنگ پوست زیر خود را که در افراد با پوست تیره کدرتر ، ودر افراد با پوست روشن ، صورتی ( ناشی از عروق خونی ) است ، منعکس می کنند. رشد ناخن در افراد مختلف واز یک انگشت تا انگشت دیگر متفاوت است . ناخنهای انگشتان میانی کمی سریعتر از ناخنهای شست و انگشت کوچک رشد می کنند. میزان متوسط رشد در حدود یک هشتم اینچ ( حدود 3/0 سانتی متر ) در ماه است .
بنابراین وقتی ناخن در اثر آسیب دیدگی از دست برود،5 تا 6 ماه طول می کشد تا ناخن جدیدی رشد کند . ناخنهای مردان به علت بستر ناخن بزرگتر ، سریعتر از ناخنهای زنان رشد می کند . هورمونها نیز در رشد ناخن نقش دارند ، به عنوان مثال میزان رشد ناخن هنگام حاملگی ودر پر کاری تیروئید افزایش می یابد
هیچ ماده غذایی از جمله ژلاتین ، که اغلب مشتریان زیادی دارد ، رشد ناخن را افزایش نمی دهد ، ولی سوء تغذیه به طور مسلم رشد آن را کند می کند.
سایر عواملی که باعث کندی رشد ناخن می شوند عبارتند از : هوای سرد عمل جراحی و بیماری شدید . بعد از یک بیماری وخیم ، شیار کوچکی به نام خط بو( نام پزشک فرانسوی که اولین بار آن را توصیف کرد ) در عرض صفحه ناخن ایجاد می شود. موقعیت این شیار روی ناخن امکان برآورد زمان بروز بیماری را فراهم می کند ، مثلا بیماری ای که در ژوئن بروز کرده است ، هنوز خود را در نوامبر نشان می دهد.
فیزیولوژی رشد ناخن
بیشتر مطالعات در ناخن انگشتان دست انجام شده است. رشد آن بین 9/1 – 4/4 میلیمتر در ماه متغیراست . مقدار متوسط رشد نیز 3 میلیمتر در ماه یا 1/0 میلیمتر در روز است . ناخن های انگشتان پا در حدود 1 میلیمتر در ماه رشد می كنند . مطالعات مختلف نشان داده است كه فصول مختلف و بیماریهای خفیف اثر ناچیزی در رشد ناخن دارند . قد یا وزن فرد روی رشد ناخن تأثیری ندارند. جنس، تأثیر اندكی بعد از بلوغ بر روی رشد ناخن دارد . مردان دارای رشد ناخنی بیشتری تا 19 سالگی هستند . این تفاوت ازاین سن كاهش یافته ولی تا 69 سالگی رشد ناخن در مردان اندكی بیشتر است . ازاین سن به بعد ، رشد ناخن هر دو جنس یكسان می شود . حاملگی باعث افزایش سرعت رشد و سوء تغذیه باعث كاهش آن می شود . بعضی از بیماریهای شدید نیز باعث اختلال در رشد یا ایجاد ناخن می شوند .
اختلال رشد می تواند در بیماریهای شدید مثل” اوریون” و” تیفوید” دیده شود كه خودش را به صورت یك فرورفتگی یا برجستگی عرضی بر روی ناخن نشان می دهد .
تركیب شیمیایی ناخن
پروتئین عمده ناخن، كراتین است . چربی عمده ناخن نیزكلسترول می باشد و حدود 1/0 تا 1 درصد آن را تشكیل می دهد . مقدار آب آن كمتر از پوست بوده و حدود % 12 – 7 می باشد .
محرك های شیمیایی ناخن
ناخنها در اثر غوطه وری طولانی درآب و یا مقادیر زیادی از قلیا یا مواد پاك كننده قوی ، دچار نرمی و تخریب تدریجی می شوند . حلال های آلی و روغن موتور نیز باعث نرم شدگی صفحه ناخن می شود . روغن های معدنی باعث اونیكولیز ( جداشدن ناخن از بستر ) و ضخامت زیر ناخن می گردند .
عفونت های باكتریایی
عفونت های كنار ناخن ( پارونیكیا ) به وسیله عوامل میكروبی متعدد ایجاد می شود . افراد شاغل در آشپزخانه ، باغبانها و كشاورزان و نوازندگان پیانو مستعد ابتلا به این حالت هستند . این حالت به شكل حاد در قصابها دیده می شود .
ریش ریش شدن كنار ناخن
این مسئله ناشی از شكسته شدن قسمت سطحی پوست است كه می تواند به علت خشك و تر شدن زیاد دستها در حین كار و شستشو باشد و یا به علت ناخن خوردن ایجاد شود. بهتر است از دستكش های كار استفاده شود و توسط كرمهای رطوبتی در اطراف ناخن و پوست آن ، به درمان این حالت پرداخت .
مشکلات شایع ناخن انگشت دست
ناخنهای شکننده
شکنندگی به علت خشکی ( ناخنها در زمستان شکننده ترند ) وواکنش مواد شیمیایی با مولکولهای گوگرد دار موجود درپرتوئینهای ناخن ایجاد میشود. فروبردن ناخن درآب حاوی کلر و مواد پاک کننده نیز باعث خشکی ، ضعف و شکستن آن میشود. برای جلوگیری ازاین مسئله هنگام شستن ظرفها از دستکش لاستیکی استفاده کنید . لاک ناخن نباید به طور مکررپاک شود ، زیرا پاک کننده های لاک ، ناخنها را خشک می کنند .
برآمدگیهای روی ناخن
برآمدگیهای ظریفی که در طول ناخن ایجاد می شود ، طبیعی هستند و نشانه آسیب دیدگی یا بیماری نیستند، ولی آسیب دیدگی بستر ناخن ممکن است باعث بروز برآمدگی شود. برآمدگیها ممکن است در التهاب مفصلی روماتوئید و بیماری پوستی (( لیک پلان )) ظاهر شوند. شیارهای روی ناخن ممکن است با سرخک و سایر عفونتهای وخیم همراه باشند، ولی این ضایعات نشانه عفونت بستر ناخن نیستند.
زگیلها به طور شایع در طول چینهای ناخن تشکیل می شوند و احتمالا از راه جویدن گسترش می یابند. اگر این ضایعات زیر ناخن رشد کنند ، اغلب باعث بد شکلی ناخن می شوند و باید توسط پزشک برداشته شوند.
لکه سفید روی ناخن
لکه های سفید در ناخنها معمولا نشانگر آسیب دیدگی جزئی است . این لکه ها نشانه کمبود ویتامین نیستند. نوارهای سفید رنگی ممکن است بعد از مواجهه با آرستیک که به پروتئینهای ناخن متصل می شود ، بروز کنند. ناخنها ممکن است به علت بیماری های کبدی ، سفید و کدر شوند.
تغییر رنگ
شایعترین علت تغییر رنگ قهوه ای ناخن ، سیگار کشیدن است . این تغییر رنگ محدود به انگشتانی است که سیگار را نگه می دارند. رنگ مو و مواد شیمیایی آلی رنگی ، ناخن انگشتان دست را مثل مو رنگ می کنند . مواجهه با مس یا نقره نیز می تواند ناخن ها را آبی کند.
جدا شدن ناخن از بستر
جدا شدگی ممکن است در اثر عفونتهای قارچی ایجاد شود.حساسیت به مواد سازنده لاک ناخن نیز می تواند باعث جدا شدگی شود. درمان این عارضه به عهده متخصص بیماریهای پوست است .
ناخنهای قاشقی شکل
ناخنهای قاشقی شکل در اثر معکوس شدن انحنای طبیعی ناخنها ایجاد می شوند . این عارضه معمولا درکودکان با فقر آهن همراه است . برای درمان این عارضه باید به پزشک مراجعه کرد.
ناخنهای کنده شده
ناخنهایی که کنده یا از بستر خود جدا شده اند، نیاز به مراقبت ویژه دارند. سعی کنید این نوع ناخن را حفظ کنید تا بتواند وظیفه خود را که حفاظت ازانگشت است انجام دهد. ناخن و بستر آن را با آب جاری بشویید. ناخن کنده شده را در محل اصلی خود روی بستر ناخن قراردهید. یک تکه تنزیب کوچک که روی آن وازلین یا داروی آنتی بیوتیک مالیده اید ، باید روی ناخن گذاشته و با نوار چسب بسته شود. گاز وازلین دار از بلند شدن تکه ناخن هنگام برداشتن چسب جلوگیری می کند.
پوسته پوسته شدن دور ناخن
این عارضه در اثر ضربه ( به ویژه در افرادی که پوستشان خشک است ) و به صورت ترک خوردن یا کنده شدن پوست دور ناخن ، بروز می کند. لبه های کنده شده را می توان با قیچی های مخصوص برید و با استفاده از کرم ها و لوسیون های مرطوب کننده برای جلوگیری از خشکی و با حفاظت پوست دور ناخن به وسیله دستکش ، به ویژه وقتی دست ها به طور مکرردرآب فرو برده می شود، می توان به میزان زیادی از پوسته پوسته شدن ناخن جلوگیری کرد.
به ناخن هایتان توجه كنید !
شاید شما هم جزو کسانی هستید که همیشه به سلامتی و زیبایی چهره و پوست خود اهمیت دادهاند، اما ناخنها را فراموش كردهاند. بهتر است بدانید كه سلامتی و بهداشت ناخنها، صرف نظر از زیبایی، نشانگر سلامت جسم است. رنگ ناخن بیانگر سلامت درون و جسم شماست. بنابراین از امروز توجه بیشتری به ناخنهای خود داشته باشید.
آیا سوزن دوخت (منگنه) روی كاغذ را با ناخنهایتان می كـَنید؟ آیا دائم ناخنهای خود را می جوید؟ شاید هم آنها را پیوسته در معرض مواد شیمیایی – از جمله اَستون – قرار می دهید. توجه داشته باشید كه این مواد مانع از رسیدن رطوبت كافی به ناخنها می شوند. به ویژه، استفاده ابزاری از ناخنها شكل نازیبایی به آنها می دهد.
پس عادتهای بد را كنار بگذارید و برای داشتن ناخنهایی مرتب و زیبا این توصیهها را به كار گیرید:
– اگر ناخنهای سست و شكنندهای دارید آنها را كوتاه و یك دست كنید. هیچ چیز زشت تر از ناخنهای ناجور و كوتاه و بلند نیست. این گونه ناخنها آسیبپذیر نیز هستند و ممكن است طوری بشكنند كه شما را گرفتار كنند. برای محكم ترشدن ناخنها، شش قطره از هر یك از روغنهای اسانس اسطوخودوس، برگ بو و گیاه صندل را به 180 میلی لیتر روغن كنجد یا سویا بیفزایید و هفته ای دو بار به مدت پانزده دقیقه ناخنها را در این مایع قرار دهید.
– گاهی پاك كردن روده بزرگ از سموم، در درمان شكنندگی ناخنها مؤثر است. این سموم كه معمولاً در اثر یبوست به وجود می آیند، از جذب كانیهایی كه برای استخوانها لازمند جلوگیری می كنند. روزه گرفتن كمك بزرگی در این مورد است.
– تغذیه و رژیم غذایی صحیح در رشد و سلامت ناخنها نقش مهمی دارد. غذاهای حاوی آهن، كلسیم ، ویتامینB و پتاسیم برای ناخنها مفیدند. اگر می خواهید ناخنهایی سالم و محكم داشته باشید ماست ، تخم مرغ، سویا، كلم، زردآلو و ماهی بخورید. ماهیها غنی از اسیدهای چرب هستند كه ناخنها را تقویت می كنند. كلم و سویا نیز غنی از بیوتن(BIOTIN) هستند كه ویتامینی از گروهB است و از ترك خوردن و شكستن ناخنها جلوگیری می كند.
– دشمنان ِ ناخنها را بشناسید و از آنها دوری كنید. آفتاب، كلر و پاک كنندههای قوی باعث تردی و شكنندگی ناخنها می شوند. هنگام انجام كارهای خانه و نیز باغبانی برحسب نیاز از دستكش نخی یا لاستیكی استفاده كنید. دستها و ناخنها را بدون محافظ در معرض آفتاب قرار ندهید. با استفاده از یك كرم ضد آفتاب در تمام فصول سال و دستكش نخی آنها را بیمه كنید.
– اگر ناخنهای خشك و سختی دارید، هر دو روز یك بار، آنها را به مدت بیست دقیقه در روغن زیتون گرم قرار دهید.
– استفاده بیش از حد از لاك ناخن سلامت ناخنها را به خطر میاندازد؛ و گاهی شما را از رنگ ناخنها كه معیاری برای تشخیص سلامتی است غافل می كند. بهتر است با رعایت بهداشت، سوهان زدن ناخنها و نیز استفاده از یك جلا دهندهِ طبیعی به زیبایی ناخنها بیفزایید. برای این منظور ابتدا ناخنها را به مدت چند دقیقه در مخلوط یك قاشق سوپ خوری آبلیمو و یك پیمانه آب قرار دهید تا تمیز شوند. سپس روی سطح و پوست دور آنها وازلین بمالید. كمی كه گذشت با یك تكه پارچه تمیز یا پنبه روی ناخن را جلا دهید.
– بانوان تمایل زیادی به بلند نگهداشتن ناخنها دارند و شاید دوست داشته باشند رشد ناخنهایشان بیشتر شود. بهتر است بدانید كه رشد ناخن در خانمها – جز در دوران بارداری – كندتر از آقایان است. اما اگر حس كردید رشد ناخنهای شما كندتر از حالت طبیعی است، توجه داشته باشید كه احتمالاً رژیم غذایی درستی ندارید. كمبود ویتامینهای A ، B كمپلكس ، C ، D و E ، همچنین آهن، كلسیم، سولفور و اسیدهای چرب در رژیم غذایی رشد ناخنها را با مشكل مواجه می كند. توصیه می شود روغن یا كرمهای تقویتی ناخن را در ناحیه پوست(CUTICLE AREA) پایین ناخن – محلی كه ناخنها از آن تغذیه میشوند – بمالید
از رنگ و نشانههای ناخن به میزان سلامتی خود پی ببرید!
– ناخن زرد می تواند نشانه بیماری دیابت ، عفونتهای قارچی یا ناراحتی قلبی باشد.
– ناخن سفید نشانه بیماری كم خونی است.
– ناخن سبز نشانگر عفونت قارچی یا باكتریایی است.
– ناخن نیمه سفید و صورتی، علامت نارسایی كلیه است.
– اگر نقطه و لكههای سفیدی روی ناخن ظاهر شده، گاهی به علت كمبود كلسیم است و برخی اوقات در اثر فشار یا ضربه ای كه به ناخن وارد آمده.
– یكی از علائم كمبود ویتامین A در بدن پوسته پوسته شدن، ترك خوردن و به وجود آمدن خطوط عرضی بر ناخنهاست.
– پیدایش رگه و خطوط سیاه روی ناخن گاهی در اثر لخته شدن خون در این نواحی است كه می تواند در اثر ضربه یا نوعی بیماری باشد.
– با مشاهده هر یك از علائم مذكور و تغییرات بدون دلیل و طولانی مدت در رنگ و شكل ناخنها حتماً به پزشك مراجعه كنید.