پای پرانتزی در کودکان – آنچه این روزها درباره مشکلات استخوانی کودکان و نوجوانان میشنویم، با گذشته فرق میکند، اگر در گذشته تنها مشکل کودکان پای پرانتزی بود حالا به دلیل کمتحرکی، استفاده از کولهپشتی نامناسب و نشستن غیرمتعارف پشت میز و نیمکتها مشکلات دیگری نیز به گروه اختلالهای ساختار استخوانی کودکان اضافه شده که در صورت تشخیص دیرهنگام میتواند آسیب جسمی و هزینه مالی زیادی را برای بهبود تحمیل کند. دکتر ملکپور، و دکتر داریوش الیاسپور،درباره شایعترین مشکلات استخوانی کودکان و نوجوان در حال حاضر و نحوه تشخیص و درمان آنها توضیح میدهند.
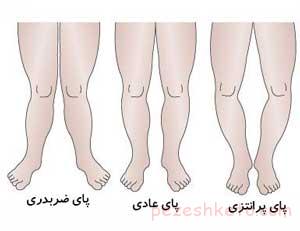
بدشکلیهای زاویهدار اندامهای تحتانی در کودکان به طور شایع علت مراجعه والدین کودکان به کلینیکهای ارتوپدی است.
دکتر ملکپور میگوید: «این حالت زاویهدار شدن استخوانهای ساق و ران ممکن است در سطح جلویی(به صورت واروس، کم شدن زاویه و والگوس، افزایش زاویه اتفاق بیفتد) یا به صورت زاویهدار شدن در جهت جلو و عقب یا ترکیبی از این دو حالت ایجاد شود.» پاهای پرانتزی در دوره نوزادی 15 درجه است و در یکسالگی به 10 درجه میرسد و در 18 ماهگی تا 24 ماهگی به حد طبیعی میرسد.
علت
به طور کلی پرانتزی شدن خفیف و متوسط اندامهای تحتانی در داخل رحم است و زاویهدار شدن و حالت پرانتزی به علت ترکیب چرخش خارجی مفصل ران و چرخش داخلی استخوان ساق است. گاهی اوقات هم اختلالات ساختاری و کمبود ویتامین D یا کلسیم میتواند علت بروز این اختلال باشد و به همین دلیل باید بررسیهای لازم توسط پزشک صورت گیرد.
تشخیص
مهمترین مسئله در بدشکلیهای زاویهدار تشخیص حالتهای فیزیولوژیک و پاتولوژیک است. دکتر ملکپور روشهای ارزیابی و تاریخچه طبیعی برای انجام درمان مناسب را لازم میداند.
درمان
اصولا پاهای پرانتزی تا یکسالگی ادامه داشته و فقط خیلی کم با رشد کودک اصلاح میشود. بعد از اینکه کودک شروع به راه رفتن میکند پاهای پرانتزی خود به خود اصلاح میشود. دکتر ملکپور میگوید: «اصلاح پاهای پرانتزی گاهی اوقات به طور طبیعی تا 24 ماهگی یا بیشتر ممکن است طول بکشد. در برخی موارد پاهای پرانتزی تا سه سالگی ادامه داشته ولی در پنج سالگی بدون هیچگونه درمان خودبهخود با رشد کودک اصلاح میشود. محققان تخمین میزنند تقریبا 95 درصد کودکان با پاهای پرانتزی تا سن بلوغ به حد نرمال میرسند و اصولا تا 10الی 13 سالگی هیچگونه درمان جراحی توصیه نمیشود.
زانوی ضربدری
در این حالت وقتی زانوها به هم چسبیدهاند، قوزک پاها بیش از دو سانتیمتر از هم فاصله دارند. ممکن است تا چهار سالگی زانوها به طور طبیعی حالت ضربدری داشته باشند اما تا شش سالگی برطرف میشود.
علت
زانوی ضربدری به علت انحراف در مسیر حرکت کشکک، میتواند باعث درد زانو شود. دکتر الیاسپور معتقد است که این وضعیت در صورتی که خیلی شدید نبوده یا بیمارگونه تشخیص داده نشود، مشکلی به حساب نمیآید.
تشخیص
معاینه و ارزیابی پزشک مهمترین راه تشخیص اولیه است. اما دکتر ملکپور عقیده دارد عکسبرداری نیز برای تشخیص میزان زاویه انحراف در موارد شدید لازم است.
درمان
درمان این حالت بستگی به علت آن دارد. در نوع طبیعی احتیاجی به درمان خاصی نیست اما در مواردی که درد زانو ایجاد شود یا موارد شدید از کفش مخصوص یا حتی جراحی برای درمان استفاده میشود. دکتر الیاسپور میگوید: «اگر بعد از سنین رشد زاویه زیاد باشد برای پیشگیری از آرتروز باید جراحی انجام شود و ورزش نمیتواند کمک کند.»
صافی کف پا
یکی دیگراز اختلال هایی که والدین ممکن است با آن مواجه شوند صافی پای کودک است این اختلال غالبا بعد از 5 سالگی و زمانی که پا ساختار طبیعی خود را پیدا می کند، نمایان می شود. دکتر الیاسپور معتقد است: «در کف پای انسان به طور طبیعی سه قوس اصلی وجود دارد که شامل قوس طولی داخلی، قوس طولی خارجی و قوس عرضی است. اصطلاح کف پای صاف زمانی به کار برده میشود که قوس طولی داخلی کاهش پیدا کرده باشد.»
علت
برخلاف تصور کلی، کف پای صاف فقط در برخی موارد زمینه ارثی دارد. دکتر الیاسپور معتقد است: «کف پای صاف دو نوع طبقهبندی دارد؛ در نوع اول که به آن فرم تکاملی گفته میشود، با راه افتادن کودک و تکامل ساختارهای شکلدهنده کف پا اصلاح میشود. نوع دوم اکتسابی است که به دلیل اختلال عضلات پا یا بیماریهای عصبی ایجاد میشود. در نوع دوم طبقهبندی صافی کف پا به دو صورت انعطافپذیر و ثابت است. در فرم انعطافپذیر اختلال استخوانی وجود ندارد و در بیشتر موارد با سیر تکامل برطرف میشود.
اما در فرم ثابت به دلیل اتصالات غیرطبیعی استخوانهای مچ پا قابل برطرفشدن به صورت طبیعی نیست و اغلب نیاز به اقدامات درمانی دارد. خیلی از کودکان وقتی راه میافتند دچار چرخش کف پا به خارج میشوند که در ظاهر کف پای صاف را ایجاد میکند. شلی رباطها علت دیگری است که در بسیاری از افراد به صورت ژنتیک ایجاد میشود و بهخصوص در دوران کودکی میتواند باعث به وجودآوردن فرم فیزیولوژیک کف پای صاف شود.»
تشخیص
پزشک، کودک را درحالی که بدون کفش و جوراب ایستاده معاینه میکند و نحوه قرارگیری کف پا از بالا و پهلوها بررسی میشود. چسبیدن لبه داخلی پا به زمین مشخصه کف پای صاف محسوب میشود. در بیشتر موارد پاشنه این افراد به سمت خارج چرخش یافته و با بلند شدن فرد روی انگشتان چنانچه قوسهای کف پا تشکیل شود، میتوان نوع انعطافپذیر را از فرم ثابت تشخیص داد.
درمان
خوشبختانه در بسیاری از این موارد با رشد کودک و تکامل او تا 10 سالگی صافی کف پا برطرف میشود و جای هیچگونه نگرانی برای والدین وجود ندارد. دکتر ملکپور درمان را منوط به طبقهبندی نوع صافی کف پا میداند و میگوید: «اگر صافی کف پا به تنهایی وجود داشته و مشکل خاصی ایجاد نکرده باشد، اصلاح کفش و استفاده از کفیهای خاص و همچنین ورزشهایی که پزشک توصیه میکند وضعیت را بهبود میبخشد ولی اگر درد ساق پا و کمر درد نیز همراه با صافی کف پا وجود داشته باشد، باید اقدامات جدیتری انجام شود.» با وجود آنکه صافی کف پا در سنین بالاتر هم میتواند دیده شود اما بیماری خطرناکی محسوب نمیشود و با یک کفی مناسب فرد میتواند راحت راه برود و مشکلی برایش پیش نیاید. دکتر الیاسپور اضافه میکند در این اختلال راهکار این نیست که صافی کف پا کامل بهبود پیدا کند بلکه روشهای درمانی به این منظور است که کودک راحت راه برود.
انحراف کف پا به داخل و خارج
یکی دیگر از مشکلات شایع چرخش پا به داخل و خارج است که دلایل مختلفی میتواند داشته باشد. چرخش یا از ناحیه مچ پا به وجود میآید یا خیلی اوقات از ناحیه استخوان ران ایجاد میشود: زاویه استخوان ران شرایطی را دارد که چرخش ایجاد میشود.
علت
در مورد انحراف کف پا به داخل و خارج این احتمال وجود دارد که ساختمان اسکلتی و استخوانی مشکل داشته باشند. چرخش پا به داخل ربط مستقیمی به آناتومی لگن ندارد و مربوط به استخوان ران است.
تشخیص
دکتر ملکپور تشخیص این اختلال را از روی معاینه و زمانی میداند که انگشتان به سمت داخل انحراف داشته باشند و نوک انگشتان پا هنگام راه رفتن به هم نزدیک شوند.
درمان
درمان موثر در مورد این نوع چرخش جراحی است. اگر مشکل شل بودن رباط و مفصل باشد با افزایش سن بهتر میشود و با رشد وضعیت انحراف بهبود مییابد. پوشیدن کفش برعکس در مورد پنجه پا مفید است اما اگر استخوان ران چرخش داشته باشد موثر نیست. دکتر الیاسپور میگوید: «در چرخش جلو پنجه به داخل بهتر است تقويت عضلات بازكننده انگشتان انجام شود و در چرخش درشتني به خارج تقويت عضلات به خارج چرخاننده پا انجام شود.»

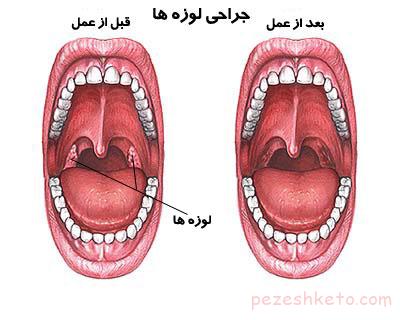
 چطور بفهمم لوزه مشکلاتی برای کودکم ایجاد کرده است؟
چطور بفهمم لوزه مشکلاتی برای کودکم ایجاد کرده است؟

 سرخک چیست؟
سرخک چیست؟
 با آغاز فصل پاییز بیشتر افراد بهویژه کودکان در معرض سرماخوردگی قرار میگیرند. این درحالیست که با آشنایی با روشهای پیشگیری و آگاهی از اصول بهداشتی و تغذیهای میتوان از میزان شدت آن کاست.
با آغاز فصل پاییز بیشتر افراد بهویژه کودکان در معرض سرماخوردگی قرار میگیرند. این درحالیست که با آشنایی با روشهای پیشگیری و آگاهی از اصول بهداشتی و تغذیهای میتوان از میزان شدت آن کاست.