نکاتی برای مراقبت از مفصل – 1- برای جلوگیری از درد مفاصل حرکت کنید .
با حرکت دادن مرتب مفاصل آنها را سالم نگه دارید . هرچه بیشتر حرکت بکنید خشکی کمتری خواهید داشت . چه در حال خواندن ، کار کردن یا در حال تماشای تلویزیون باشید، وضعیت بدن خود را مرتب تغییر دهید . از پشت میز یا صندلی تان گاه گاهی بلند شوید و در اطراف چرخی بزنید .
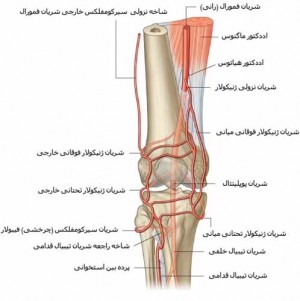 2-درد مفاصل والتهاب مفاصل
2-درد مفاصل والتهاب مفاصل
با استفاده بیش از حد یا صدمه زدن به مفصل، غضروف های انتهای استخوانها در نواحی مفاصل ممکن است دچار آسیب شوند که در نهایت منجر به کم شدن فاصله مفصلی و تماس انتهای استخوان های بالا و پایین مفصل باهم میشود . “استخوان اضافه” دردناک و خارهای استخوانی ممکن است شکل بگیرند. این امر می تواند منجر به تورم ، خشکی و احتمالا سائیدگی زانو ( استئوآرتریت ) شود. استئوآرتریت شایع ترین نوع التهاب مفاصل است . نوع دیگری از التهاب مفصل آرتریت روماتید است که یک بیماری خود ایمنی بوده ، با التهاب و تورم بسیار زیاد مفاصل مشخص می شود .
3-از مفاصل و بدن خود محافظت کنید .
آسیب هامیتواند مفاصل را خراب کند، بنابراین محافظت مادام العمر آنها بسیار مهم است . از بریس ها و لوازم محافظتی مانند پدهای زانو و آرنج در زمانیکه در فعالیت های پرخطر مانند اسکیت بازی شرکت میکنید، استفاده کنید . اگر مفاصل شما در حال حاضر دردناک هستند ، در زمان گلف بازی و تنیس به فکر پوشیدن بریس ها باشید .
4-وزن مناسب برای مفاصل سالم
درد زانو دارید ؟ چند کیلو وزن کم کنید و خواهید دید که برخی از رگ به رگ شدن های لگن و زانو و پشتتان از بین خواهد رفت . وزن اضافی به فشاری که روی مفاصل آورده می شود اضافه می کند که خطر آسیب غضروف مفاصل را زیاد می کند. حتی یک کاهش وزن کوچک می تواند مفید باشد . هر یک کیلویی که شما کم میکنید حدود 4 کیلو از فشار روی زانو شما برمیدارد .
5-قبل از گرم کردن با نرمش ، ورزش های کششی انجام ندهید .
خیلی از کارشناسان آرتریت یا التهاب مفصل عقیده دارند که ورزشهای کششی مهمترین نوع ورزش یا تمرین است . تلاش برای ورزشهای کششی روزانه ، حداقل 3 بار در هفته توصیه می شود، ولی مهم است که شما عضلات سرد را کشش ندهید . بدنتان را قبل از ورزشهای کششی ابتدا به آرامی گرم کنید تا مفاصل، رباط ها و تاندون های اطراف آن نرم شود .
6-ورزشهای سبک مناسب برای مفاصل
چه ورزشی خوب است ؟ برای حفاظت مفاصلتان بهترین انتخاب، شامل ورزشهای سبکی مانند پیاده روی ، دوچرخه سواری و شنا هستند . این به این دلیل است که تمرین های همراه با برخورد ، پرش یا لرزش شدید می تواند خطر آسیب به مفاصل را افزایش دهد و ممکن است بتدریج باعث آسیب و از بین رفتن غضروف ها شود . وزنه برداری های سبک باید در برنامه ورزشی تان گنجانده شود . اگر در حال حاضر شما بیماری آرتریت دارید قبل از هر فعالیتی با پزشکتان صحبت کنید .
7-عضلات اطراف مفاصلتان را تقویت کنید .
عضلات قوی تر در اطراف مفاصل یعنی فشار کمتر روی مفاصل . بررسی ها نشان میدهد عضلات ضعیف ران باعث افزایش خطر سائیدگی زانو (استئوآرتریت زانو ) میشود . حتی افزایش مختصری در قدرت عضلات ممکن است این خطر را کاهش دهد . از حرکت های سریع و مکرر مفاصل مبتلا خودداری کنید .
8-استفاده کامل از محدوده حرکتی مفصل، یک کلید درمانی است .
مفاصل را در تمامی محدوده آنها حرکت دهید تا خشکی مفصل به حداقل برسد و مفاصل متحرک باقی بماند . محدوده حرکتی اشاره به محدوده ای دارد که مفاصل بطور طبیعی در جهات مختلف در آن محدوده حرکت میکنند . اگر التهاب مفصل یا آرتریت دارید پزشکتان، یا فیزیوتراپتان ممکن است ورزش های افزایش محدوده حرکتی روزانه به شما توصیه کند .
9-تنه خود را قوی کنید .
چگونه عضلات شکمی قوی میتواند به محافظت از مفاصل شما کمک کند ؟ عضلات شکمی قوی تر و عضلات کمری قوی تر به تعادل شما کمک میکند . هرچه قدر ، تعادل شما بهتر باشد احتمال اینکه با زمین خوردن و آسیب ها، مفاصلتان را دچار آسیب کنید، کمتر می شود . بنابراین شما ورزشهای تقویت عضلات تنه شامل ( شکم ، پشت ، لگن ) را به برنامه ورزشی تان اضافه کنید .
10-محدودیت های مفاصل خود را بدانید .
طبیعی است که شما بعد از تمرین کردن درد عضلانی داشته باشید، اما اگر درد بیش از 48 ساعت طول کشید، ممکن است شما به مفاصل خود بیش از حد توانش، فشار آورده باشید . دفعه بعد مقدار ورزشتان را کمتر کنید . کار کردن و ورزش کردن در حین وجود درد ،ممکن است منجر به صدمه و آسیب شود .
11-ماهی بخورید تا التهاب مفاصلتان کمتر شود .
اگر شما درد مفصلی ناشی از آرتریت روماتوئید دارید ماهی بیشتری بخورید . ماهی های چرب مثل سالمون و خالمخالی منابع خوبی از اسیدهای چرب امگا 3 می باشد . اسیدهای چرب امگا 3 ممکن است به سلامت مفصل شما و کاهش التهاب کمک کند . التهاب یک علت درد مفصلی در افراد دچار ( RA) است . ماهی دوست ندارید؟ به جای آن سعی کنید کپسول روغن ماهی استفاده کنید .
12-برای قوی نگه داشتن استخوان ها شیر بنوشید .
کلسیم و ویتامین D به قوی نگه داشتن استخوان های شما کمک میکند . استخوان های قوی تر می تواند شما را سرپا نگه دارد و از افتادن شما که می تواند به مفاصل شما آسیب برساند، جلوگیری کند . لبنیات بهترین منبع کلسیم است و انتخاب های دیگر شامل سبزیجات سبز برگدار مانند کلم بروکلی و کلم پیچ می باشد . اگر به اندازه کافی کلسیم از طریق رژیم غذاییتان دریافت نمی کنید با دکترتان در مورد مکمل ها مشورت کنید .
13- از مفاصلتان با درست قرار دادن بدنتان محافظت کنید .
بصورت مستقیم بلند شوید و بنشینید . وضعیت خوب قرارگیری بدن، از تمامی مفاصل گردن تا زانوها محافظت میکند . یک راه آسان برای بهبود وضعیت قرار گیری بدن، پیاده روی است . هرچه قدر شما سریعتر پیاده روی کنید، عضلات شما جهت صاف نگه داشتن بدنتان بیشتر کمک میکند . شنا کردن همچنین میتواند این وضعیت قرار گیری بدنتان را اصلاح کند .
14- در حین بلند کردن و حمل اشیا مراقب باشید .
در زمان بلند کردن و حمل اشیا به فکر مفاصلتان باشید . چمدان هایتان را بجای دستانتان روی بازوهایتان حمل کنید ، تا به عضلات بزرگتر و مفاصل بزرگتر اجازه حمل بار دهید .
15-برای درد مفصل از یخ استفاده کنید .
یخ یک مسکن طبیعی و مجانی است . یخ درد را بی حس میکند و به کاهش تورم کمک میکند . اگر شما مفصل دردناک دارید یک کیسه یخ یا یک قطعه یخ پیچیده در حوله ، روی آن قرار دهید و به مدت 20 دقیقه در آن ناحیه بگذارید اگر یخ یا کیسه آب یخ ندارید، از یک کیسه سبزیجات منجمد که در یک حوله پیچیده شده، استفاده کنید . هیچ وقت یخ را مستقیم روی پوست نگذارید .
16 – گلوکزامین برای سائیدگی زانو
گلوکزامین یک ماده شیمیایی طبیعی است که در غضروف مفاصل سالم یافت میشود . برخی مطالعات نشان داده است که گلوکزامین به همراه کندرویتین ممکن است برای دردهای متوسط یا شدید زانو بهبود نسبی ایجاد کند . با وجود این نتایج، مطالعات دیگر مبهم و نا مشخص بوده است .
17-مکمل های دیگر برای درد مفصلی
فروشگاه غذاهای بهداشتی پر از مکمل هایی است که قول بهبود درد و کاهش درد را می دهند . بجز گلوکزامین، بهترین شواهد علمی برای (SAMe) وجود دارد . برخی مطالعات نشان داده است که این دارو و این ماده بهتر از داروهای ضد التهابی مانند ایبوپروفن یا ناپروکسن جهت کاهش درد عمل میکند . طب سوزنی یک روش درمانی مکمل است که ممکن است مفید باشد، در صورتیکه میخواهید از مکمل های دیگری استفاده کنید با پزشکتان صحبت کنید، چرا که اینها ممکن است با داروهای دیگر تداخلاتی داشته باشد .
18-آسیب های مفصلی را درمان کنید .
آسیب فیزیکی می تواند منجر به تحلیل رفتن غضروف و سائیدگی زانو شود. اگر شما یک مفصل را دچار آسیب کردید بلافاصله جهت درمان به پزشکتان مراجعه کنید ، سپس قدم های بعدی را برای جلوگیری از آسیب بیشتر بردارید . ممکن است شما نیاز به خودداری از فعالیت هایی داشته باشید که به مفصلتان بیش از حد فشار می آورد و یا شاید نیاز به استفاده از بریس جهت پایدار کردن مفصل باشد .
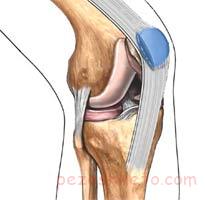
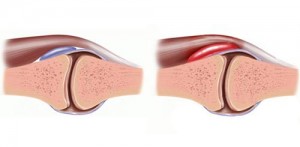 التهاب بورس را بورسیت میگویند که میتواند موجب درد و تورم آن شود. چون بورس ها بیشتر در اطراف مفاصل هستند بورسیت ها هم معمولا موجب بروز درد در اطراف مفاصل میشوند. بورسیت معمولا بر اثر استفاده زیاد از مفصل و حرکت مداوم تاندون ایجاد میشود. این حرکت مداوم و مکرر موجب سایش زیاد سطوح بورس بر روی هم شده و این سایش موجب التهاب و تورم بورس میگردد. البته در مواردی ممکن است علت التهاب بورس عفونت آن باشد.
التهاب بورس را بورسیت میگویند که میتواند موجب درد و تورم آن شود. چون بورس ها بیشتر در اطراف مفاصل هستند بورسیت ها هم معمولا موجب بروز درد در اطراف مفاصل میشوند. بورسیت معمولا بر اثر استفاده زیاد از مفصل و حرکت مداوم تاندون ایجاد میشود. این حرکت مداوم و مکرر موجب سایش زیاد سطوح بورس بر روی هم شده و این سایش موجب التهاب و تورم بورس میگردد. البته در مواردی ممکن است علت التهاب بورس عفونت آن باشد.
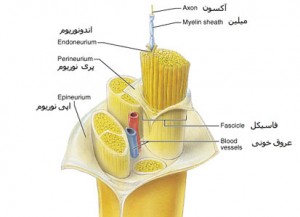
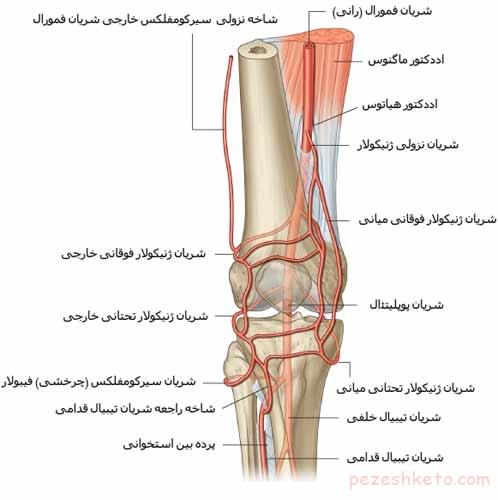
 2-درد مفاصل والتهاب مفاصل
2-درد مفاصل والتهاب مفاصل

 نشانه های بیماری هیرشپرونگ
نشانه های بیماری هیرشپرونگ 
 علائم غالب به 4 دسته تقسيم بندي مي شود.
علائم غالب به 4 دسته تقسيم بندي مي شود.