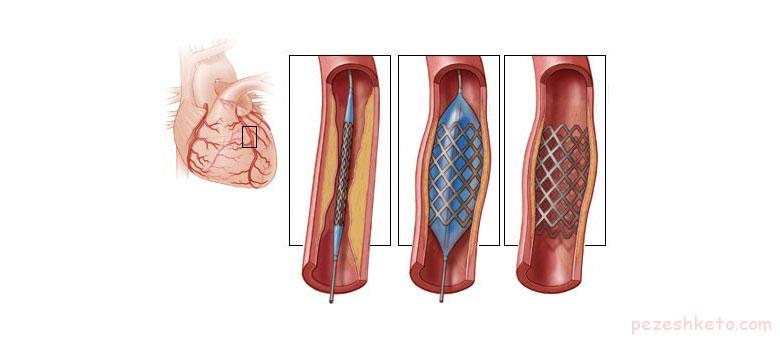
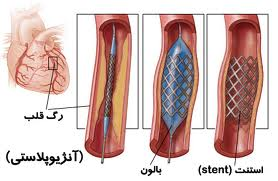
آنژیوپلاستی کرونری که مداخله کرونری از طریق پوست percutaneous coronary intervention (PCI) نیز نامیده می شود، روشی است که برای بازکردن شریان های مسدود استفاده می شود. آنژیوپلاستی شامل وارد کردن موقتی یک بالن باریک و باز شدن آن در محل انسداد رگ می باشد که باعث باز شدن رگ می شود.
آنژیوپلاستی اغلب همراه با جایگذاری دائمی یک لوله سیمی کوچک به نام استنت انجام می گیرد تا رگ را باز نگه دارد و احتمال مسدود شدن مجدد رگ را کاهش دهد. برخی استنت ها روکش های دارویی دارند تا به بازماندن رگ کمک کنند اما برخی دیگر از استنت ها روکش ندارند(استنت های فلزی بدون روکش).
آنژیوپلاستی می تواند برخی از علایم انسداد شریان ها مانند درد قفسه سینه و تنگی نفس را بهبود بخشد. همچنین آنژیوپلاستی می تواند در طول سکته قلبی برای بازشدن سریع شریان مسدود و کاهش میزان آسیب وارد شده به قلب به کار گرفته شود.
علت
آنژیوپلاستی برای درمان تصلب شرایین (آترواسکلروز) استفاده می شود. آترواسکلروز تشکیل تدریجی پلاک های چربی در عروق خونی قلب شما می باشد. زمانی که دارودرمانی یا تغییرات شیوه زندگی برای بهبود سلامت قلب کافی نباشد، یا اگر فرد سکته قلبی، درد قفسه سینه شدید(آنژین) یا سایر علایم را داشته باشد، پزشک ممکن است آنژیوپلاستی را به عنوان یک گزینه درمانی پیشنهاد کند.
آنژیوپلاستی برای همه افراد کاربرد ندارد. اگر شریان اصلی که به سمت چپ قلب شما خون رسانی می کند مسدود شده باشد، ماهیچه قلبتان ضعیف شده باشد یا مبتلا به بیماری های عروق خونی کوچک باشید، جراحی بای پس شریان کرونر روش درمانی مناسب تری برای شما می باشد. در جراحی بای پس شریان کرونر، قسمت مسدود شده شریان شما با استفاده از ورید قسمت دیگری از بدنتان بای پس می شود.
علاوه بر این، اگر شما مبتلا به دیابت باشید یا تعداد زیادی از رگ هایتان مسدود شده باشد، پزشکتان ممکن است انجام جراحی بای پس شریان کرونر را به شما پیشنهاد کند. تصمیم گیری در خصوص انتخاب جراحی بای پس یا آنژیوپلاستی برای درمان شما بستگی به شدت بیماری قلبی شما و وضعیت کلی پزشکی و سلامتتان دارد.
 عوامل خطر
عوامل خطر
اگرچه آنژیوپلاستی یک روش نسبتاً غیرتهاجمی برای باز کردن رگ های مسدود می باشد، این روش می تواند خطراتی نیز به همراه داشته باشد.
خطرات عمده معمول در آنژیوپلاستی شامل موارد زیر می باشد:
• انسداد مجدد رگ (restenosis): با انجام آنژیوپلاستی ( بدون استنت گذاری) معمولاً در بیش از 30 تا 40 درصد موارد انسداد مجدد رگ رخ می دهد. استنت می تواند میزان مسدود شدن مجدد رگ را کاهش دهد. استنت های فلزی بدن روکش احتمال انسداد مجدد رگ را به 20 درصد کاهش می دهند و استفاده از استنت های با روکش دارویی این احتمال را به 10 درصد کاهش می دهند.
• تشکیل لخته های خون: چند هفته یا چند ماه پس از آنژیوپلاستی، لخته های خون می تواند در داخل استنت ها تشکیل شوند. این لخته ها می توانند منجر به سکته قلبی شوند. مصرف منظم آسپرین، کلوپیدگرول(پلاویکس) و سایر داروهای تجویز شده توسط پزشکتان برای کاهش احتمال تشکیل لخته های خون لازم است. با پزشک خود در خصوص مدت زمان مصرف این داروها صحبت کنید و از ایشان سؤال کنید در صورتی که شما نیاز به جراحی داشته باشید نیاز به قطع مصرف این داروها وجود دارد یا خیر.
• خونریزی: شما ممکن است در محل وارد کردن کاتتر به بازو یا ران خود خونریزی داشته باشید. معمولاً این مورد منجر به یک زخم ساده می شود اما در برخی موارد خونریزی شدید اتفاق می افتد و نیاز به تزریق خون به بیمار یا روش های جراحی وجود دارد.
سایر خطرات آنژیوپلاستی که به ندرت رخ می دهند شامل موارد زیر هستند:
• سکته قلبی: اگرچه این مورد نادر است اما در طی انجام آنژیوپلاستی خطر سکته قلبی وجود دارد.
• آسیب به شریان های کرونر قلب: شریان های کرونر شما ممکن است در این روش دچار پارگی یا آسیب شوند. این عوارض ممکن است نیاز به انجام عمل جراحی بای پس اورژانسی داشته باشند.
• مشکلات کلیوی: ماده حاجب مورد استفاده در آنژیوپلاستی و استنت گذاری می تواند باعث آسیب به کلیه به ویژه در افرادی که سابقه بیماری های کلیوی دارند، گردد. اگر شما در معرض خطر بیماری های کلیوی هستید پزشکتان ممکن است داروهایی را به شما تجویز کند که از کلیه های شما محافظت کنند.
• سکته مغزی: در طی آنژیوپلاستی لخته های خونی که در کاتتر تشکیل می شود می توانند جدا شده و به سمت مغز شما حرکت کنند. بیماران برای کاهش احتمال این عارضه رقیق کننده های خون مصرف می کنند. همچنین اگر پلاک های قلب شما در زمان وارد کردن کاتتر به رگ آئورت رها شوند می توانند باعث سکته مغزی شوند.
• ریتم غیرطبیعی قلب: ممکن است قلب شما با انجام آنژیوپلاستی تحریک پذیر شود و ضربان قلبتان تند یا کند شود. این مشکلات مربوط به ریتم قلبی معمولاً کوتاه مدت هستند اما در برخی موارد نیاز به مصرف دارو یا استفاده از دستگاه ضربان ساز وجود دارد.
آمادگی برای ویزیت پزشک
پیش از زمان انجام آنژیوپلاستی شما، پزشکتان تاریخچه پزشکی شما را بررسی می کند و شما را معاینه می کند. برای اینکه مشخص شود رگ های مسدود شما با آنژیوپلاستی قابل درمان هستند یا خیر شما باید یک تست تصویربرداری به نام آنژیوگرام کرونری را نیز انجام دهید. آنژیوگرام کرونری به پزشک شما کمک می کند که شریان های مسدود شده یا باریک شده قلب شما را شناسایی کند. یک ماده رنگی مایع از طریق یک کاتتر به داخل شریان های شما( معمولاً در قسمت کشاله ران) تزریق می شود تا به شریان های قلب شما برسد. زمانی که این ماده حاجب وارد شریان های شما شد، شریان ها با اشعه ایکس یا ویدیو قابل مشاهده هستند، از این طریق پزشک شما می تواند محل انسداد رگ ها را تشخیص دهد. اگر پزشکتان در آنژیوگرام کرونر شما رگ مسدودی را مشاهده کند ممکن است اقدام به انجام آنژیوپلاستی کند و بلافاصله پس از آن استنت گذاری را انجام دهد.
شما قبل از آنژیوپلاستی محدودیت هایی در مورد مصرف مواد غذایی و مایعات مصرفی خود خواهید داشت. معولاً شما از شب قبل از انجام آنژیوپلاستی باید ناشتا باشید. اگر قبل از انجام آنژیوپلاستی در بیمارستان بستری باشید، نحوه آماده شدنتان برای انجام آنژیوپلاستی ممکن است متفاوت باشد.
اگر آنژیوپلاستی شما پیش از موعد یا به صورت اورژانسی انجام شود، احتمالاً شما باید قبل از آن برخی آزمایش های روتین را انجام دهید مانند تصویربرداری اشعه ایکس از قفسه سینه، الکتروکاردیوگرام ( نوار قلبی) و آزمایش خون.
شب قبل از انجام آنژیوپلاستی شما باید اقدامات زیر را انجام دهید:
• به دستورات پزشک خود در خصوص تعدیل داروهای مصرفیتان قبل از آنژیوپلاستی عمل کنید. پزشکتان ممکن است برخی از داروها را قبل از آنژیوپلاستی برای شما قطع کند به ویژه اگر شما داروهای خاص بیماری دیابت یا رقیق کننده های خون را مصرف می کردید.
• تمام داروهایی را که مصرف می کنید را همراه خود به بیمارستان ببرید مانند نیتروگلیسیرین در صورتی که آن را مصرف می کنید.
• دارهای مجازی که می توانید مصرف کنید را با مقدار اندکی آب میل نمایید.
• زمان برگشتتان به منزل را هماهنگ کنید. آنژیوپلاستی معمولاً نیاز به بستری شدن به مدت یک شبانه روز دارد و شما نمی توانید بعد از آنژیوپلاستی به منزل بازگردید.
چه انتظاراتی می توانید از آنژیوپلاستی داشته باشید
در آنژیوپلاستی در یک رگ در قسمت ران، بازو یا مچ دست یک برش بسیار کوچک ایجاد می شود سپس یک لوله باریک و کوچک ( به نام کاتتر) وارد رگ شده و آنژیوپلاستی صورت می گیرد. زمان آنژیوپلاستی می تواند از 30 دقیقه تا چندین ساعت متغیر باشد و این زمان بستگی به میزان انسداد رگ های شما و عوارض این انسدادها دارد.
آنژیوپلاستی توسط یک متخصص قلب (کاردیولوژیست) و یک تیم از پرستاران و تکنسین های متخصص قلب و عروق و در یک اتاق جراحی مخصوص تحت عنوان آزمایشگاه کاتتریزاسیون(کاتترگذاری) قلبی انجام می گیرد.
آنژیوپلاستی عمدتاً از طریق شریان داخل کشاله ران (شریان فمورال) انجام می گیرد. در برخی موارد اندک نیز از طریق رگ موجود در بازو یا مچ دست بیمار انجام می شود. قبل از انجام آنژیوپلاستی محل مورد نظر توسط محلول بی حسی آماده می شود و یک پارچه استریل بر روی محل مورد نظر کشیده می شود. یک ماده بی حسی موضعی به کشاله ران شما تزریق می شود تا محل را بی حس کند. پدهای کوچک الکترود بر روی قفسه سینه شما قرار داده می شوند تا ضربان و ریتم قلب شما را مشخص کنند. نیازی به بیهوشی عمومی نیست بنابراین شما در طی انجام آنژیوپلاستی هوشیار هستید. شما قبل از آنژیوپلاستی، مایعات و داروهایی مصرف می کنید تا در حین وارد کردن کاتتر داخل وریدی ریلکس باشید. همچنین داروهای رقیق کننده خون(داروهای ضدانعقاد) دریافت خواهید کرد تا خطر تشکیل لخته های خون کمتر شود. سپس آنژیوپلاستی مطابق مراحل زیر شروع می شود.
• پس از بی حس کردن محل برش داده شده، از یک سوزن کوچک برای دسترسی به شریان داخل کشاله ران یا بازوی شما استفاده می شود. بر روی پوست یک برش کوچک ایجاد می شود.
• سپس پزشکتان کاتتر را وارد رگ کرده و آن را در داخل رگ به سمت محل انسداد در رگ قلبی هدایت می کند.
• در حین انجام این عمل شما ممکن است در ناحیه کشاله ران احساس فشار کنید اما احساس درد زیادی نخواهید داشت. اگر احساس درد داشتید به پزشکتان بگویید. همچنین شما وجود و حرکت کاتتر را در بدن خود احساس نخواهید کرد.
• مقدار اندکی ماده حاجب از طریق کاتتر وارد رگ های شما می شود. این به پزشکتان کمک می کند که در تصویر اشعه ایکس که آنژیوگرام نامیده می شود محل های انسداد رگ ها را شناسایی کند.
• یک بالون کوچک در انتهای کاتتر متسع می شود (بالن باد می شود) و رگ مسدود را باز می کند. در محل انسداد رگ، بالن به مدت چند دقیقه به صورت باد شده باقی می ماند تا قبل از اینکه باد آن خالی شده و خارج شود، باعث کشیدگی دیواره رگ گردد. پزشکتان ممکن است قبل از خارج کردن بالن، چندین بار باد آن را پر و خالی کند تا کشیدگی دیواره رگ هر مرتبه بیشتر شود و منجر به باز شدن بیشتر رگ گردد.
به دلیل اینکه بالن بطور موقت خون رسانی به بخشی از قلب شما را قطع می کند، احساس درد قفسه سینه در حین باد شدن بالن می تواند رخ دهد. اگر انسداد رگ های شما زیاد باشد این روش ممکن است برای هر انسداد تکرار شود.
استنت گذاری
در اغلب کسانی که آنژیوپلاستی می شوند، در حین آنژیوپلاستی، استنت گذاری نیز در رگ های مسدود انجام می گیرد. استنت گذاری معمولاً در شریانی انجام می گیرد که یک بار بوسیله بالن باز شده باشد. استنت از دیواره رگ محافظت می کند تا به جلوگیری از تنگ شدن و انسداد مجدد آن پس از آنژیوپلاستی کمک کند. استنت شبیه یک فنر باریک از سیم فلزی است.
در استنت گذاری اتفاقات زیر رخ می دهد:
• استنت دور بالن سر کاتتر قرار می گیرد و در داخل رگ به سمت محل انسداد هدایت می شود.
• در محل انسداد، بالن باد می شود و استنت مانند فنر باز می شود و در داخل رگ قفل می شود.
• استنت به طور دائمی در داخل رگ باقی می ماند تا رگ را باز نگه دارد و خون رسانی به قلب را بهبود ببخشد.
• پس از این که استنت در محل مورد نظر قرار گرفت، کاتتر و بالن خارج می شوند و تصویربرداری (آنژیوگرام) از رگ مورد نظر صورت می گیرد تا پزشک نحوه جریان خون در داخل رگی که باز شده است را مشاهده و بررسی کند.
پس از آنژیوپلاستی
احتمالاً پس از آنژیوپلاستی به مدت 1 روز در بیمارستان بستری خواهید شد تا وضعیت قلب شما مورد پایش و کنترل قرار گیرد. در مدت بستری بودن در بیمارستان پزشکتان احتمالاً داروهای ضد انعقاد را برای جلوگیری از تشکیل لخته های خون و داروهای شل کننده رگ برای جلوگیری از اسپاسم های کرونری که می تواند منجر به سکته قلبی شود را برایتان تجویز می کند. شما یک هفته بعد از انجام آنژیوپلاستی باید قادر به انجام کار و فعالیت های روزمره زندگیتان باشید.
زمانی که از بیمارستان مرخص شدید و به منزل بازگشتید، مایعات فراوان بنوشید تا به دفع ماده حاجب از بدنتان کمک کند. به مدت چند روز از ورزش شدید و برداشتن اشیای سنگین اجتناب کنید. از پزشک یا پرستارتان در خصوص سایر محدودیت های مربوط به فعالیت خود سؤال کنید.
اگر موارد زیر برای شما رخ داد با مطب پزشکتان یا بیمارستان تماس بگیرید:
• محل وارد کردن کاتتر خون ریزی کرده یا متورم باشد.
• در محل وارد کردن کاتتر احساس درد یا ناراحتی داشته باشید.
• داشتن علایم عفونت مانند قرمزی، تورم، ترشح یا تب
• تغییر رنگ یا دما در ران یا بازویی که آنژیوپلاستی بر روی آن انجام شده است.
• داشتن احساس غش یا ضعف
• داشتن درد قفسه سینه یا تنگی نفس
رقیق کننده های خون
شما باید در مورد داروهای رقیق کننده خون (آسپرین، کلوپیدوگرل و داروهای مشابه) دقیقاً مطابق توصیه های پزشکتان عمل کنید.
بسیاری از افرادی که تحت آنژیوپلاستی به تنهایی یا آنژیوپلاستی همراه با استنت گذاری قرار گرفته اند تا پایان عمر باید آسپرین مصرف کنند. افرادی که استنت گذاری داشته اند در برخی موارد نیازمند مصرف داروهایی مانند کلوپیدوگرل به مدت یک سال یا بیشتر هستند. اگر سؤالی در این مورد دارید یا نیاز به جراحی هایی غیر از جراحی قلب دارید، پیش از قطع مصرف دارویتان با پزشک متخصص خود مشورت کنید.
نکات اساسی درمان
برای اغلب افراد، آنژیوپلاستی کرونری تا حد زیادی باعث افزایش خون رسانی از طریق رگ های مسدود یا تنگ می گردد. درد قفسه سینه شما باید کاهش یابد و توانایی شما در ورزش کردن ممکن است بیشتر شود.
انجام آنژیوپلاستی با استنت گذاری نمی تواند بیماری قلبی شما را کاملاً معالجه کند. بعد از آنژیوپلاستی لازم است سبک زندگی سالمی داشته باشید و احتمالاً داروهایی را برای جلوگیری از انسداد مجدد رگ مصرف کنید. اگر علایمی که قبل از آنژیوپلاستی داشتید مانند درد قفسه سینه و تنگی نفس و علایم مشابه مجدداً عود کرد، با پزشکتان تماس بگیرید. اگر در حالت استراحت درد قفسه سینه داشتید یا دردی داشتید که با نیتروگلیسیرین بهبود پیدا نکرد، با اورژانس تماس بگیرید.
برای حفظ سلامت قلب خود پس از آنژیوپلاستی باید اقدامات زیر را انجام دهید:
• ترک سیگار
• کاهش مقدار کلسترول خون
• حفظ وزن مطلوب
• کنترل بیماری های دیگر مانند دیابت و فشارخون بالا
• انجام فعالیت ورزشی منظم
انجام آنژیوپلاستی موفقیت آمیز به این معنی است که شما تحت یک عمل جراحی تهاجمی تحت عنوان جراحی بای پس شریان کرونری قرار نخواهید گرفت. در جراحی بای پس شریان کرونری، یک شریان یا ورید از بخش دیگری از بدن شما برداشته شده و به سطح قلب شما اضافه می شود. این جراحی نیاز به ایجاد یک شکاف در قفسه سینه دارد. بهبودی پس از عمل جراحی بای پس نیاز به زمان بیشتری داشته و مشکل تر خواهد بود.
اگر تعداد انسداد رگ های شما زیاد است یا عروق اصلی خون رسان به قلبتان باریک شده است، عملکرد قلبی شما دچار اختلال شده است یا مبتلا به دیابت هستید پزشکتان ممکن است انجام جراحی بای پس را به جای آنژیوپلاستی یا استنت گذاری به شما پیشنهاد کند. علاوه بر این به لحاظ تکنیکی برای درمان برخی از انسداد ها استفاده از روش جراحی بای پس مناسب تر است.