فيبرومهاي رحمي و درمانهاي آن
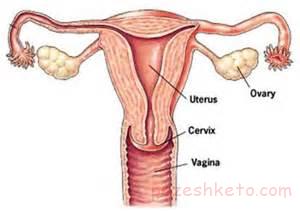
فيبروم رحم يا تومور خوشخيم عضلهي صاف رحم، شايعترين تومور لگني در نزد زنان است که تقريباً در پنجاه درصد زنان و معمولاً در سنين باروري بين ۲۵ تا ۴۰ سالگي ديده ميشود.
 علل و عوامل ايجاد فيبروم
علل و عوامل ايجاد فيبروم
دليل قطعي بروز فيبروم رحمي مشخص نيست اما محققان به عوامل زير براي ايجاد فيبروم رحمي اشاره ميکنند:
• دلايل ژنتيک
• هورمون: گفته ميشود ترشح هورمونهاي استروژن و پروژسترون که رحم زن را براي حاملگي آماده ميکند ممکن است موجب رشد فيبروم هم بشود.
• عوامل شيميايي ديگر: بعضي از مواد که به نگهداري بافتهاي بدن کمک ميکنند، ممکن است سبب رشد فيبروم شوند.
• سن باروري
• وراثت: اگر مادر يا خواهر فرد به فيبروم رحمي مبتلا باشد، احتمال ابتلاي وي هم بيشتر ميشود.
• نژاد: تحقيقات نشان داده است که زنان سياه پوست بيشتر با خطر فيبروم مواجه هستند تا زنان نژادهاي ديگر. همچنين اين دسته از زنان بيشتر در سنين پايينتر دچار فيبروم رحمي ميشوند.
انواع فيبرومها
فيبرومها بر اساس محل آنها در رحم تقسيمبندي ميشوند. شايعترين محل وجود آنها اينترامورال (داخل عضله رحم)، ساب سروزال (بهصورت تودهي برجستهاي خارج رحم) و زير مخاطي (داخل حفره رحم) هستند. نوع سوم يعني زير مخاطي که از همهي موارد نادرتر است با بيشترين تظاهرات باليني از جمله منوراژي يا خونريزي شديد قاعدگي و نازايي همراه است.
شايعترين علایم فيبرومهای رحمی
هرچند فيبرومهاي رحم در اندازهي کوچکتر ميتوانند بدون علامت باشند و فقط هنگام انجام سونوگرافيها بهصورت اتفاقي تشخيص داده ميشوند، ولي حداقل در پنجاه درصد بيماران عوارضي مانند دردهاي لگني، افزايش خونريزيهاي قاعدگي، درد شديد زمان قاعدگي و تکرر ادرار (به علت فشار روي مثانه) و نازايي ديده ميشود.
البته معمولاً فيبروم علت شايعي براي نازايي نيست و فقط در ده درصد موارد آن هم فيبرومهاي بزرگ زير مخاطي ممکن است باعث نازايي شوند که در اين صورت درمان آنها قبل از حاملگي ضروري است. همچنين در اکثر موارد، فيبرومها باعث سقط جنين نميشوند مگر آنکه تعداد آنها زياد يا بزرگ بوده و بيشتر فضاي داخل رحم را اشغال کرده باشند که در اين صورت ممکن است باعث سقط يا زايمان زودرس شوند.
درمان قطعي فيبرومهاي رحم
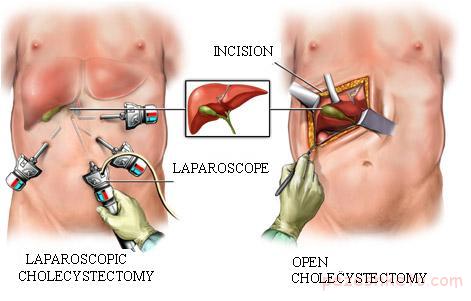
در واقع بيشتر فيبرومهاي رحم در اندازههاي کوچک بدون علامت هستند و در صورت کشف اتفاقي آنها در سونوگرافي با توجه به بيعلامت بودن آنها، اقدام خاصي لازم نيست و بيمار فقط بايد هر سه تا شش ماه يکبار جهت کنترل سايز فيبرومها يا ايجاد علايمي مثل درد شکم و مشکلات قاعدگي نيز بايد اقدام به درمان جراحي يا طبي کرد. البته در فيبرومهاي بزرگ علامتدار درمان قطعي، جراحي ترجیحا لاپاروسکوپی و برداشت فيبروم يا « ميو مکتومي» است که در آن احتمال عود فيبروم در محلهاي ديگر رحم مدتي پس از جراحي نيز وجود دارد.
آيا خانمي که فيبروم رحمي دارد، ميتواند حامله شود؟
بله، البته بستگي به تعداد و محل فيبرومهاي رحم دارد. در صورتيکه تعداد فيبرومها بسيار زياد و سايز رحم از حد نرمال خارج شده باشد يا اندازهي فيبرومها بسيار بزرگ (بالاي شش الي هفت سانتيمتر) باشد، بهتر است قبل از حاملگي در مشاورهي پيش از بارداري در صورت تشخيص فيبروم، ابتدا درمان جراحي انجام شود و بعد با فاصلهي زماني مشخص پس از جراحي اقدام به بارداري شود.
عوارض فیبروم در حاملگی
فيبروم علت شايعي براي نازايي نيست و فقط در ده درصد موارد ممکن است سبب نازايي شود، ولي اگر خانمي با وجود فيبرومي در رحم حامله شود، به علت تغييرات هورموني در اين دوران ممکن است (به خصوص در سه ماهه اول و دوم بارداري) فيبرومهايش بزرگتر شوند.
گاه در اين دوران در داخل فيبرومها، خونريزي ايجاد ميشود که همراه با درد شديد شکم به صورت حاد و ناگهاني و تب بالا خواهد بود که در بسياري از موارد اين حالت با شکم حاد جراحي يا آپانديست يا کيست پاره شدهي تخمدان اشتباه شده و اگر دقت نشود ممکن است باعث انجام جراحي غيرضروري در دوران بارداري شود که عوارض فراواني از جمله زايمان زودرس به دنبال خواهد داشت.
در صورت بروز خونريزي در داخل فيبروم در بارداري، لازم است بيمار تا زمان کنترل خود به خودي علايم و قطع درد در بيمارستان بستري و با مسکن و تببر تحت نظر باشد. هر چند در اکثر موارد نياز به جراحي نيست. فيبرومهاي متعدد زير مخاطي که در داخل لايهي داخلي رحم برجسته هستند، ممکن است سبب ايجاد سقط در سه ماههي اول يا دوم بارداري شوند، حتي گاهي علت سقطهاي مکرر جنين (بيش از سه سقط در سابقه بيمار) همين فيبرومها هستند که در اين صورت درمان جراحي و برداشت فيبرومها قبل از اقدام به بارداري بعدي، جهت پيشگيري از سقط ضروري است.
گاهي نيز فيبرومهاي زير مخاطي ممکن است به علت کم کردن فضاي داخلي رحم باعث ايجاد زايمان زودرس در بارداري شوند. همچنين فيبرومهاي بزرگ که در قسمت تحتاني و نزديک دهانهي رحم قرار دارند، ممکن است در ماه آخر بارداري و در هنگام زايمان طبيعي، باعث عدم پيشرفت زايمان شوند و به صورت مانع در راه خروجي جنين عمل کنند که در اين صورت انجام عمل سزارين ضروري است.
اگر در هنگام عمل سزارين، همزمان فيبروم رحم نيز وجود داشته باشد، مي توان در همان زمان اقدام به برداشت فيبروم يا ميو مکتومي کرد؟
خير، بهتر است در هنگام عمل سزارين برداشت همزمان فيبروم انجام نگيرد، زيرا در حاملگي بافت رحم و ضمائم بسيار پر خون است و در صورت هر نوع دستکاري جراحي احتمال خونريزي شديد از جاي فيبروم وجود دارد که در صورت عدم کنترل آن ممکن است جراح مجبور به برداشت کامل رحم براي حفظ جان بيمار شود.
احتمال بدخيم شدن فيبروم ها
احتمال بدخيم شدن آن خيلي کم و تقريباً نزديک به صفر است. اين احتمال بدخيمي در مواردي که فيبرومهاي کوچک پس از يائسگي به صورت ناگهاني و بدون هيچ گونه تحرک هورموني شروع به رشد سريع و ناگهاني کنند، بيشتر است. در اين مورد لازم است سريعاً عمل جراحي برداشت رحم و ضمائم يا « هيسترکتومي » براي بيمار به علت شک به بدخيمي احتمالي انجام گيرد.
در اکثريت موارد پس از يائسگي به علت عدم ترشحات هورموني تخمدان، فيبروم هاي رحمي شروع به چروکيده و کوچک شدن مي کنند و گاه در داخل آنها رسوب کلسيم ايجاد مي شود که در اين موارد هيچ گونه اقدامي لازم نيست و فقط بايد کنترل ساليانه با سونوگرافي رحم انجام گيرد.
درمانهاي غير جراحي براي فيبروم
امروزه سعي مي شود که حتيالامکان از روشهاي طبي براي درمان استفاده شود .
داروهايي به صورت تزريقي و خوراکي در دسترس هستند که ميتوانند قاعدگيهاي فرد را طبيعي کرده و ميزان خونريزي و درد بيمار را کاهش دهند تا زماني که فرد به سن يائسگي برسد و پس از آن به علت قطع ترشح هورمونهاي تخمداني فيبرومها به تدريج کوچکتر و چروکيدهتر ميشوند. البته تصميمگيري در مورد اين درمانها به عهده جراح و بر اساس معاينه و شرايط فيبروم است.
 پلیسه معده برای چه بیمارانی مناسب است؟
پلیسه معده برای چه بیمارانی مناسب است؟