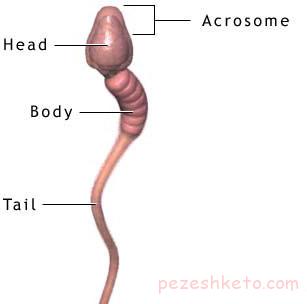
علل وجود خون در منی – وجود خون در مایع منی، اکثراً علل خوش خیم دارد ولی علی رغم آن سبب نگرانی های شدید فرد مبتلا می شود. درست است که وجود خون در مایع منی اکثرا خوش خیم است ولی باید آن را جدی گرفت چون می تواند نشان از وجود یک بیماری خطیر مثل سرطان پروستات و کیسه های منوی باشد. وجود خون در مایع منی یک بیماری نسبتا شایع است؛ چون بسیاری از افراد مبتلا به پزشک مراجعه نمی کنند و بسیاری از موارد نیز تشخیص داده نمی شوند؛ بنابراین میزان شیوع واقعی آن ما بین مردان مشخص نیست. وجود خون در مایع منی از قرن ها پیش در کتب مختلف گزارش شده است ولی در 2 دهه اخیر به علت پیشرفت در روش های تصویربرداری تشخیص علل آن بیشتر از گذشته امکان پذیر شده است.
برای درک بهتر وجود خون در مایع منی یک توضیح مختصر در مورد سیستم انزالی لازم است. در بدن مرد 2 عضو کوچک در پشت پروستات در عمق لگن وجود دارد که به آن ها کیسه های منی گفته می شود (شکل). کیسه های منی محل ذخیره منی تولید شده در بدن مرد می باشند. مثل پروستات، رشد و نگهداری کیسه های منی به شدت وابسته به هورمون مردانه یعنی تستوسترون می باشد. ابعاد کیسه های منی با سن مرد رابطه دارد و ربطی به تعداد موارد انزال مرد ندارد. طول کیسه های منی 3 سانتی متر، عرض آن ها 5/1 سانتی متر وحجم آن ها حدود 15 میلی لیتر می باشد. مایع منی خونی در هر سنی می تواند اتفاق بیفتد، در سنین زیر 40 سالگی تقریبا همیشه خوش خیم است. در مردان مسن تر گاهی علت مایع منی خونی یک بدخیمی یا سرطان است.
اکثر مردان مبتلا به مایع منی خونی دارای حملات مکرر هستند و هر مردی بیش از 10 بار درای مایع منی خونی باشد، نیاز به بررسی کامل دارد.
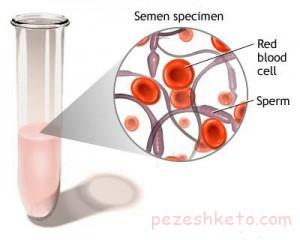 علل وجود خون در مایع منی
علل وجود خون در مایع منی
مایع منی خونی اغلب ناشی از یک التهاب در پروستات یا کیسه های منی می باشد. این بیماری اکثرا خود محدود شونده است و ظرف 2-1 ماه برطرف می شود. اگر وجود خون در مایع منی بیش از 2 ماه طول بکشد، حتما نیاز به بررسی دارد.
• بیماری های پروستات که سبب مایع منی خونی می شوند:
o بسیاری از موارد مایع منی خونی ناشی از بیماری های پروستات هستند. سردسته آن ها نمونه برداری یا بیوپسی از پروستات است که به دنبال آن 30 درصد مردان دچار وجود خون در مایع منی خواهند شد.
o سرطان پروستات: یکی از علایم سرطان پروستات وجود خون در مایع منی است. در یک بررسی از 139 مردی که دارای مایع منی خونی بودند، 19 نفر دارای سرطان پروستات بودند. روی هم رفته حدود 6 درصد بیمارانی که مبتلا به مایع منی خونی هستند، دارای سرطان پروستات می باشند.
o اتساع عروق پروستات نیز می تواند سبب مایع منی خونی شود که به آن تلانژیکتازی پروستات می گویند. برای تشخیص این بیماری بیمار باید بلافاصله بعد از یک نعوظ سیستوسکوپی شود.
o یکی دیگر از علل مایع منی خونی، وجود پروستاتیت یا التهاب پروستات است که می تواند عفونی یا غیرعفونی باشد؛ بنابراین بیمارانی که دارای علایم پروستاتیت هستند و مبتلا به مایع منی خونی می شوند باید ابتدا پروستاتیت آن ها درمان شود.
o یکی دیگر از علل مایع منی خونی، وجود سنگ های ریز در داخل نسج پروستات است.
o کیست های متسع پروستات نیز گاهی سبب مایع منی خونی می شوند.
• بیماری های مجرای ادرار که سبب مایع منی خونی می شوند:
o عفونت مجرای ادرار که اغلب منشا بیماری های آمیزشی دارد.
o کیست، تنگی، پولیپ و زگیل داخل مجرا
• بیماری های خود کیسه های منی که سبب مایع منی خونی می شوند:
o کیست های مادرزادی کیسه های منی
o کیست های اکتسابی کیسه های منی که علت آن عفونت و سرطان های کیسه های منی می باشد ولی باید به خاطر داشت که فقط 6 درصد بیماران مبتلا به سرطان کیسه های منی دارای مایع منی خونی می باشند.
o بیماری آمیلوییدوز
• عفونت ها
40 درصد علت موارد مایع منی خونی عفونت ها هستند. سردسته این عفونت ها عبارتند از: سل، ایدز و ویروس سیتومگالو ویروس. 11 درصد بیمارانی که دارای سل دستگاه ادراری هستند، مبتلا به مایع منی خونی نیز خواهند بود.
o عفونت های آمیزشی مثل تبخال تناسلی، کلامیدیا و آنتروکوک ها.
o کیست هیداتیت
• ضربه ها
o به دنبال عمل جراحی همورویید، دستکاری مجرا و ضربه به بیضه ها و آلت تناسلی، ممکن است، خون در مایع منی ظاهر شود. 2 درصد علت مایع منی خونی، ضربه ها می باشند.
• بیماری های عمومی
o بیماری های زیر ممکن است همراه با مایع منی خونی باشند: فشارخون، بیماری های کبدی، لنفوم، آمیلوییدوز و اختلالات انعقادی مثل هموفیلی.
تشخیص: در بیمار مبتلا به مایع منی خونی باید اقدامات تشخیصی زیر صورت گیرند:
• آزمایش تجزیه ادرار و کشت ادرار
• بررسی از نظر وجود بیماری سل، در یک مطالعه 13 درصد بیماران مبتلا به مایع منی خونی دارای بیماری سل بودند.
• آزمایش از ترشحات مجرای ادرار
• آگر در آزمایش ادرار خون وجود داشته باشد، بررسی های وسیع تر لازم هستند مثل CT اسکن
• سونوگرافی از پروستات و کیسه های منوی از راه مقعد، در یک مطالعه 92 درصد بیماران مبتلا به مایع منی خونی یک یافته غیر طبیعی در پروستات داشتند.
• سیستوسکوپی
• MRI که تست بسیار حساس برای بیماری های کیسه های منی می باشد.
درمان
مایع منی خونی به ویژه در مردان جوان اغلب بیماری خوش خیم است ولی می تواند نشان از وجود یک بیماری مهم مثل سرطان پروستات و کیسه ای منی باشد. برای تشخیص و درمان مایع منی خونی باید 3 عامل زیر مورد توجه قرار گیرند:
• سن بیمار
• مدت زمانی که بیمار مایع منی خونی داشته و میزان عود آن
• وجود هم زمان خون در ادرار
اکثر سرطان های همراه با مایع منی خونی در مردان بالای 40 سال دیده می شود. اگر بیمار مدت های طولانی است که دارای مایع منی خونی می باشد، باید تحت بررسی های وسیع قرار گیرد.
درمان هایی که انجام می شوند، به قرار زیر هستند:
• درمان عفونت ادراری با داروهای مناسب
• اگر واریس پروستات وجود داشته باشد باید آن را با برق سوزاند.
• کیست پروستات و کیسه های منی را می توان از راه پوست باسوزن تخلیه کرد.
• جراحی در صورت لزوم
به طور خلاصه
• اهمیت مایع منی خونی در مردان بالای 40 سال بیشتر است.
• اکثرا خوش خیم است.
• گاهی نشان از وجود یک بیماری خطیر مثل سرطان می باشد.
• اگر همراه با وجود خون در ادرار بوده و یا وسیع باشد، نیاز به بررسی های بیشتر می باشد.
• وجود خون در مایع منی را باید با اهمیت تلقی کرد و آن را با پزشک در میان گذاشت.


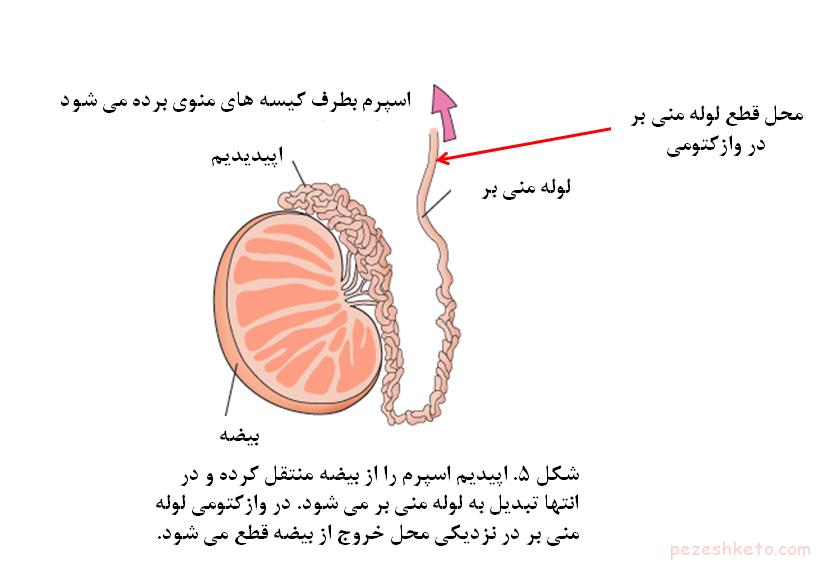
 وازکتومی را باید یک روش جلوگیری از حاملگی دائمی تلقی کرد چون برگرداندن وازکتومی یا باز کردن لوله های منی بر فوق العاده مشکل و معمولا بی نتیجه است که در یک مقاله جداگانه به آن خواهیم پرداخت. در هنگام وازکتومی با بی حسی موضعی ابتدا لوله های منی بر در محل خروج از بیضه با دست پیدا می شود و بر روی آن یک شکاف یک سانتی متری بر روی پوست بیضه داده می شود (شکل 2) سپس با یک وسیله جراحی لوله منی بر از محل خود بلند می شود (شکل 3) و از داخل کیسه بیضه خارج و قطع می شود (شکل 4) و سپس دو انتهای قطع شده با نخهای جراحی غیر قابل جذب مسدود می شوند. پس از قطع لوله های منی بر، بیضه ها به تولید اسپرم ادامه می دهند ولی چون آنها دفع نمی شوند، توسط بدن جذب می شوند. حتی اگر شما وازکتومی نکرده باشید و مدت طولانی انزال نداشته باشید، باز اسپرم تولید شده توسط بیضه جذب بدن می شود.
وازکتومی را باید یک روش جلوگیری از حاملگی دائمی تلقی کرد چون برگرداندن وازکتومی یا باز کردن لوله های منی بر فوق العاده مشکل و معمولا بی نتیجه است که در یک مقاله جداگانه به آن خواهیم پرداخت. در هنگام وازکتومی با بی حسی موضعی ابتدا لوله های منی بر در محل خروج از بیضه با دست پیدا می شود و بر روی آن یک شکاف یک سانتی متری بر روی پوست بیضه داده می شود (شکل 2) سپس با یک وسیله جراحی لوله منی بر از محل خود بلند می شود (شکل 3) و از داخل کیسه بیضه خارج و قطع می شود (شکل 4) و سپس دو انتهای قطع شده با نخهای جراحی غیر قابل جذب مسدود می شوند. پس از قطع لوله های منی بر، بیضه ها به تولید اسپرم ادامه می دهند ولی چون آنها دفع نمی شوند، توسط بدن جذب می شوند. حتی اگر شما وازکتومی نکرده باشید و مدت طولانی انزال نداشته باشید، باز اسپرم تولید شده توسط بیضه جذب بدن می شود.



 علل اختلال در نعوظ را به دو دسته بزرگ تقسیم می کنند:
علل اختلال در نعوظ را به دو دسته بزرگ تقسیم می کنند: