مقاله درباره ریفلاکس صفرا * ریفلاکس صفرا می تواند با برگشت اسید معده به طرف مری همراه باشد.
زمانی که افراد به داروهای ضد اسید معده پاسخ ندهند و یا به طور ناقص پاسخ دهند، اغلب ریفلاکس یا برگشت صفرا مطرح می شود.
اما شواهد کمی در مورد تاثیر برگشت صفرا روی افراد موجود است.
بررسی حیوانات آزمایشگاهی نشان داده است برگشت صفرا در طولانی مدت، خطر ابتلا به برخی بیماری ها و مشکلات را در پی دارد، مانند افزایش خطر ابتلا به سرطان مری.
بر خلاف ریفلاکس اسید معده، معمولا ریفلاکس صفرا با تغییر برنامه غذایی و یا شیوه زندگی به طور کامل قابل کنترل نیست.
در عوض ریفلاکس صفرا بیشتر اوقات با مصرف دارو و در موارد شدید با انجام عمل جراحی قابل کنترل است.
 علائم بر گشت صفرا
علائم بر گشت صفرا
تشخیص ریفلاکس صفرا از ریفلاکس اسید معده سخت است، زیرا علائم هر دو یکسان است و ممکن است به طور همزمان رخ دهند.
هنوز معلوم نیست صفرا چه نقش در مشکلات ریفلاکسی دارد.
علائم ریفلاکس صفرا عبارتند از:
– درد بالای شکم که می تواند شدید باشد.
– سوزش سر دل مکرر: احساس سوزش در ناحیه قفسه سینه که گاهی به طرف گلو پیش می رود و با احساس مزه اسیدی (ترشی) در دهان همراه است.
– حالت تهوع
– استفراغ مایع زرد مایل به سبز (صفرا)
– گاهی اوقات سرفه یا گرفتگی صدا
– کاهش وزن غیرارادی
افرادی که کیسه صفرای خود را با عمل جراحی در آورده اند، بیشتر از بقیه دچار ریفلاکس صفرا می شوند
زمان مراجعه به پزشک
اگر به طور مکرر دچار علائم ریفلاکس می شوید و یا بدون دلیل و بی اختیار وزن کم می کنید، به پزشک مراجعه کنید.
اگر پزشک تشخیص داد که شما به بیماری ریفلاکس اسید معده مبتلا هستید، ولی با مصرف دارو کاملا بهبود نیافتید، مجددا نزد پزشک بروید تا بررسی بیشتری روی شما انجام شود.
شاید به ریفلاکس صفرا هم مبتلا باشید. در این صورت این بیماری را هم باید درمان کنید.
علل ریفلاکس صفرا
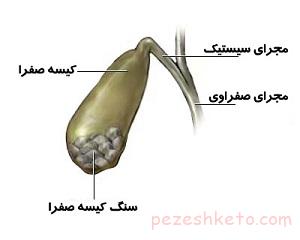
صفرا یک مایع زرد مایل به سبز است که برای هضم چربی های غذا و حذف گلبول های قرمز فرسوده و برخی سموم از بدن لازم است.
صفرا در کبد تولید می شود و در کیسه صفرا ذخیره می گردد.
مصرف غذایی که حتی مقادیر کمی چربی داشته باشد، به کیسه صفرا خبر می دهد که صفرا را آزاد کند. این صفرا از طریق دو مجرای کوچک به نام مجرای سیستیک و مجرای صفراوی مشترک به قسمت ابتدایی روده باریک به نام دئودنوم می ریزد.
همزمان با جریان صفرا به روده باریک، غذا از طریق دریچه پیلور (دریچه بین معده و روده باریک) از معده وارد روده باریک می شود.
معمولا دریچه پیلور خیلی کم باز می شود و اجازه نمی دهد شیره های گوارشی از روده باریک به سمت معده برگردند.
در تعداد زیادی از مبتلایان به ریفلاکس صفرا، این دریچه به خوبی بسته نمی شود، در نتیجه صفرا از روده به سمت معده بر می گردد.
زمانی دریچه عضلانی (اسفنکتر) پایین مری به درستی کار نکند، صفرا و اسید معده می توانند به سمت مری برگردند.
این دریچه بین مری و معده قرار دارد. در حالت عادی این دریچه فقط هنگام ورود غذا از مری به معده باز می شود و در سایر مواقع بسته است. اما اگر این دریچه به خوبی کار نکند و باز بماند، صفرا می تواند از معده به مری برگردد.
چه چیزی باعث برگشت یا ریفلاکس صفرا می شود؟
1- مشکلات ناشی از عمل جراحی
در بیشتر مواقع، دریچه پیلور در اثر عمل جراحی معده آسیب می بیند، مثل برداشتن کامل معده با جراحی (گاستروکتومی) و یا جراحی بای پس معده برای لاغر شدن در افراد چاق. در نتیجه صفرا از روده باریک وارد معده می شود.
2- زخم های پتپیک
زخم پتپیک (زخم معده و دوازدهه) دریچه پیلور را می بندد. در نتیجه این دریچه نمی تواند به مقدار کافی باز شود تا محتویات معده با سرعت لازم وارد روده باریک شوند. لذا غذای باقیمانده و راکد در معده باعث افزایش فشار داخل معده و در نتیجه برگشت صفرا و اسید معده به سمت مری می شوند.
3- عمل جراحی کیسه صفرا (کوله سیستکتومی)
افرادی که کیسه صفرای خود را با عمل جراحی در آورده اند، بیشتر از بقیه دچار ریفلاکس صفرا می شوند.
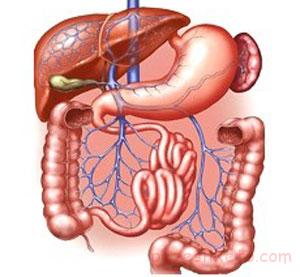
ریفلاکس یا برگشت صفرا زمانی اتفاق می افتد که صفرا از کبد به طرف معده و مری (لوله بین دهان و معده) برگردد.
صفرا یک مایع گوارشی است که توسط کبد تولید می شود و در کیسه صفرا ذخیره می گردد.
ریفلاکس صفرا می تواند با برگشت اسید معده به طرف مری همراه باشد.
عوارض ریفلاکس یا برگشت صفرا
مخاط چسبنده ای دیواره داخلی معده را پوشانده است و از آن در برابر اثرات مخرب اسید معده محافظت می کند. ولی مری چنین مخاط محافظی را ندارد، لذا برگشت اسید معده و صفرا به داخل آن، آسیب های جدی به بافت مری وارد می کند.
برگشت صفرا و برگشت اسید معده با هم، خطر بروز عوارض زیر را افزایش می دهد:
1- بیماری ریفلاکس مری معدی: بروز گهگاهی سوزش سردل معمولا نگران کننده نیست. اما بروز مکرر یا مداوم سوزش سردل، شایع ترین علامت ابتلا به بیماری ریفلاکس معدی مری است. این بیماری باعث آزار و التهاب بافت مری می شود. ریفلاکس مری معدی اغلب در اثر زیادی اسید معده رخ می دهد.
اگر چه برگشت صفرا هم مشکل ز است، ولی اهمیت آن در ریفلاکس هنوز جای بحث دارد.
احتمال وجود ارتباط بین برگشت صفرا و اسید معده و بروز سرطان مری هنوز جای بحث دارد، اما بسیاری از محققان معتقدند یک ارتباط مستقیم بین آن ها وجود دارد
2- مری بارت: تماس طولانی مدت مری با اسید معده و یا اسید معده و صفرا باعث آسیب بافت دیواره پایین مری و بروز بیماری مری بارت می شود. در این صورت خطر سرطانی شدن سلول های آسیب دیده مری زیاد است.
تحقیق روی حیوانات آزمایشگاهی نشان داده است بین برگشت صفرا به مری و بروز مری بارت ارتباط وجود دارد.
3- سرطان مری: متاسفانه سرطان مری تا مرحله پیشرفته آن معلوم نمی شود. احتمال وجود ارتباط بین برگشت صفرا و اسید معده و بروز سرطان مری هنوز جای بحث دارد، اما بسیاری از محققان معتقدند یک ارتباط مستقیم بین آن ها وجود دارد.
در بررسی های حیوانی معلوم شده است که ریفلاکس صفرا باعث سرطان مری می شود.
راه های تشخیص ریفلاکس صفرا
توضیح و بیان علائم به پزشک، اغلب برای تشخیص مشکل ریفلاکس کافی است. اما تشخیص ریفلاکس اسید معده از ریفلاکس صفرا سخت است و به آزمایشات بیشتری نیاز دارد.
همچنین برای بررسی آسیب مری و معده و تغییرات پیش سرطانی آن ها نیاز به آزمایشات دیگری است.
آندوسکوپی معده
روش های تشخیص ریفلاکس صفرا عبارتند از:
1- آندوسکوپی مری و معده: یک لوله نازک و قابل انعطاف که یک سر آن دوربین دارد (آندوسکوپ)، از ناحیه گلو به طرف مری و معده فرستاده می شود. این وسیله می تواند زخم ها و التهاب معده و مری را نشان دهد.
همچنین پزشک می تواند به وسیله آندوسکوپ، نمونه ای از بافت مری را برای بررسی مشکل مری بارت و سرطان مری بردارد و آزمایش کند.
2- آزمایشات اسید در حال گردش
3- امپدانس مری
اگر بخواهید هر کدام از روش های تشخیصی بالا، توسط پزشک برای شما توضیح داده می شود.
ریفلاکس یا برگشت صفرا زمانی اتفاق می افتد که صفرا از کبد به طرف معده و مری (لوله بین دهان و معده) برگردد.
صفرا یک مایع گوارشی است که توسط کبد تولید می شود و در کیسه صفرا ذخیره می گردد. ریفلاکس صفرا می تواند با برگشت اسید معده به طرف مری همراه باشد.
در قسمت اول و دوم این مطلب درباره علل، علائم، عوارض و راه های تشخیص بیماری ریفلاکس صفرا برایتان صحبت کردیم. حالا راه های درمان آن را می گوییم.
درمان پزشکی ریفلاکس صفرا
برای درمان این مشکل، پزشک متخصص از یک سری دارو و روش هایی جراحی استفاده می کند.
اگر داروهای تجویز شده توسط پزشک نتوانند علائم شدید بیماری را کم کنند و یا پزشک بر اساس آزمایشات، تغییرات پیش سرطانی را در مری مشاهده کند، از روش جراحی برای درمان بیماری استفاده می کند.
برخی از روش های جراحی موثرتر از بقیه هستند، لذا قبل از عمل جراحی در مورد فواید و مضرات جراحی با پزشک خود صحبت کنید.
زمانی که وزن اضافی بدن، فشار زیادی روی معده وارد می کند، امکان بروز سوزش سردل و برگشت اسید معده بیشتر می شود
این عمل های جراحی عبارتند از:
1- عمل جراحی مسیر انحرافی
این روش جراحی ممکن است برای افرادی که قبلا طی عمل جراحی معده، دریچه پیلور (دریچه بین معده و روده باریک) خود را برداشته اند، توصیه شود.
در این روش، پزشک جراح یک راه جدید برای ریختن صفرا در روده باریک در فاصله خیلی پایین آن ایجاد می کند تا صفرا از معده دور شود.
2- جراحی ضد ریفلاکس (تا زدن بالا معده)
قسمت بالای معده به دور قسمت پایین مری پیچیده می شود تا برگشت اسید معده را کم کند. البته شواهد کمی در مورد تأثیر این روش جراحی در کاهش ریفلاکس صفرا موجود است.
درمان خانگی ریفلاکس صفرا
بر خلاف ریفلاکس اسید معده، ریفلاکس صفرا ارتباط کمی با شیوه زندگی دارد. اما بسیاری از افراد هر دوی این مشکل را با هم دارند، لذا علائم بیماری شما با تغییرات زیر ممکن است کاهش یابد:
1- سیگار نکشید.
سیگار تولید اسید معده را افزایش می دهد و میزان بزاق دهان را که از مری محافظت می کند، کاهش می دهد.
2- وعده های غذایی کوچک تری بخورید.
خوردن وعده های غذایی کوچک تر، ولی با دفعات بیشتر (یعنی به جای سه وعده غذایی پر حجم، شش وعده غذایی کم حجم بخورید)، فشار روی دریچه پایینی مری را کم می کند، لذا این دریچه به اشتباه باز نمی شود.
3- بعد از غذا خوردن دراز نکشید.
حداقل دو تا سه ساعت بعد از خوردن غذا دراز نکشید تا معده شما خالی شود.
4- غذاهای چرب را کم مصرف کنید.
مصرف غذاهای پر چرب و چیلی، دریچه پایینی مری را شل می کند. همچنین سرعت خالی شدن غذا از معده را آهسته می کند.
5- از خوراکی ها و نوشیدنی های مشکل زا پرهیز کنید.
مواد غذایی ای که تولید اسید معده را افزایش می دهند و دریچه پایینی مری را شل می کنند عبارتند از: نوشیدنی های کافئین دار (مثل قهوه ) و گازدار (مثل نوشابه)، کاکائو، مرکبات و آب آنها، سرکه، پیاز، سس گوجه فرنگی، ادویه ها و چاشنی ها و نعناع.
6- نوشیدنی های الکل دار ننوشید.
نوشیدن الکل، دریچه پایینی مری را شل می کند و باعث آزار مری می شود.
7- وزن اضافی خود را کم کنید.
زمانی که وزن اضافی بدن، فشار زیادی روی معده وارد می کند، امکان بروز سوزش سردل و برگشت اسید معده بیشتر می شود.
8- سر خود را موقع خوابیدن بالا ببرید.
بالا بردن سر به اندازه 10 تا 15 سانتی متر بالاتر از تنه موقع خوابیدن، از بروز علائم ریفلاکس جلوگیری می کند. به جای قرار دادن چند تا بالش زیر سر برای بالا بردن آن می توانید از بالش مخصوص خواب در این بیماری استفاده کنید.
9- آرام باشید.
موقع استرس و فشار روحی، عمل هضم غذا کند می شود، لذا علائم ریفلاکس را بدتر می کند. استفاده از روش های آرامش بخش مثل تنفس عمیق می تواند در این مواقع به شما کمک کند.
 درمان واریس مری
درمان واریس مری