مقاله درباره دیابت نوع یک –
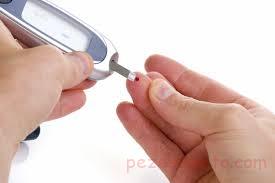
دیابت نوع ا که زمانی به نام های دیابت نوجوانان و دیابت وابسته به انسولین نیز معروف بود، بیماری مزمنی است که وقتی پانکراس (لوزالمعده) میزان کمی انسولین(هورمونی که برای وارد کردن شکر به سلول ها به منظور تولید انرژی، نیاز است) ترشح میکند و یا اصلا انسولین ترشح نمی کند، رخ میدهد. عوامل متعددی از جمله عوامل ژنتیکی و آلوده شدن به ویروس هایی خاص می توانند، باعث ابتلاء به دیابت نوع یک شوند. هرچند دیابت نوع 1 معمولا در کودکی و نوجوانی رخ میدهد، اما امکان ابتلا بزرگسالان نیز به این بیماری وجود دارد.
 نشانه های دیابت نوع اول
نشانه های دیابت نوع اول
نشانه های این بیماری می توانند به سرعت خود را نشان دهند و شامل:
تشنگی شدید ، خشکی دهان و ادرار پی در پی
کاهش وزن غیرعادی، خستگی و بی حالی
گرسنگی شدید و افزایش اشتها
تاری دید
مشکلات پوستی (خشکی پوست، عفونت های قارچی و باکتریایی) که معمولا در دخترها شایع تر از پسرهاست.
سایر نشانه های خطرناک این بیماری که در اثر عدم کنترل قندخون رخ می دهد، شامل:
- از دست دادن هوشیاری
- بی حسی یا سوزن سوزن شدن در پا
- کتواسیدوز – زمانیکه سلول های شما نمی توانند برای تامین انرژی قند بسوزانند شروع به سوزاندن چربی برای بدست آوردن انرژی می کنند که اینکارشان باعث بوجود آمدن کتون ها در خون می شود. کتون ها اسیدهایی هستند که می توانند بدن را مسموم کنند. میزان بالای اسید در بدن و سایر اختلالات که در نتیجه تغییر سطح PH خون ایجاد شدهاند، می توانند فرد را دچار اغماء کنند. در این شرایط باید فرد را سریعا به بیمارستان منتقل کرد.
نقش انسولین در بدن
همانطور که قبلا گفتیم انسولین هورمونی است که از طریق پانکراس (لوزالمعده) تولید می شود، به ورود قند به سلول های بدن کمک می کند و میزان قند خون را پایین می آورد. زمانیکه قندخون شما کاهش می یابد ترشح انسولین توسط پانکراس هم کم می شود.
نقش گلوکز در بدن
گلوکز (نوعی قند) منبع اصلی انرژی برای سلول هایی که ماهیچه و سایر بافت های بدن را میسازند، است. گلوکز از دو منبع عمده کبد انسان و غذا وارد بدن می شود. قند جذب خون انسان می شود و با کمک انسولین وارد سلول ها می گردد. کبد گلوکز اضافی را به شکل گلیکوژن ذخیره می کند. زمانیکه قندخون شما بدلایل مختلف(نخوردن غذا) کاهش می یابد، کبد گلیکوژن های ذخیره شده را تبدیل به گلوکز می کند، تا انرژی بدن شما تامین شود. زمانیکه شما مبتلا به دیابت نوع 1 هستید، انسولینی در بدن وجود ندارد تا گلوکز ها را برای تبدیل به انرژی وارد بدن شما کند.
دلایل ابتلاء به دیابت نوع 1
هرچند دلیل اصلی ابتلاء به دیابت نوع 1 نامعلوم است، اما در اکقر افراد مبتلا، سیستم ایمنی بدن که بطور معمول با باکتری ها و ویروس های خطرناک مبارزه می کند، اشتباها شروع به نابود کردن سلول های سازندهی انسولین (islet) درون پانکراس می کند. ژنتیک و ویروسهایی خاص ممکن است عامل این واکنش غیرعادی سیستم ایمنی باشند. در ادامه بعضی از عواملی که می توانند در ابتلاء به این بیماری موثر باشند، بیان می کنیم:
عوامل ژنتیکی
سابقه خانوادگی
منطقه جغرافیایی
بعضی از ویروس ها
مصرف ویتامین D در نوزادی – تحقیقات نشان می دهد که ویتامین D می تواند در برابر بیماری دیابت نوع یک از شما محافظت کند، با اینحال نوشیدن زودهنگام شیرگاو(یکی از منابع معمول ویتامین D ) در کودکی با افزایش خطر ابتلاء به دیابت نوع یک ارتباط دارد.
عوارض ابتلاء به دیابت نوع 1
دیابت نوع یک می تواند اعضا اصلی بدن از جمله قلب، رگهای خونی، سیستم اعصاب، چشمها و کلیه ها را تحت تاثیر قرار دهد. کنترل همیشگی قندخون و نگه داشتن آن در سطح نرمال می تواند، بطور چشمگیری خطر ابتلاء به بسیاری از بیماریها را کاهش دهد. بعضی از خطراتی که دیابت طولانی مدت و کنترل نشده می تواند برای سلامتی داشته باشد، شامل:
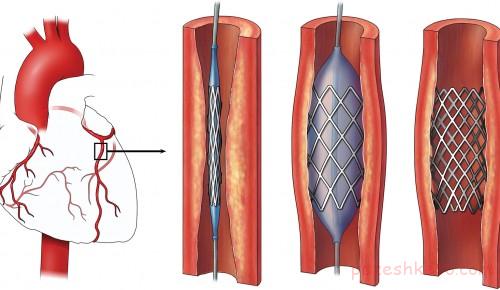
بیماری های قلب و رگ های خونی، بیماری عروق کرونر با درد قفسه سینه (انژین)، حمله قلبی، سکته مغزی، تنگ شدن رگها (تصلب شریان) و فشارخون بالا بعضی از بیماریهایی هستند که ممکن است برای افرادیکه دیابت طولانی مدت و کنترل نشده دارند رخ دهد
آسیب به سیستم عصبی (نوروپاتی)
آسیب دیدن کلیه ها (نفروپاتی)
آسیب به چشم ها
آسیب های درمان نشده به پا که ممکن است منجر به قطع پا شود
مشکلات پوستی و دهانی
پوکی استخوان
مشکل در هنگام بارداری، قندخون بالا می تواند برای هردو مادر و فرزند در هنگام بارداری زیانبار باشد
مشکل شنوایی