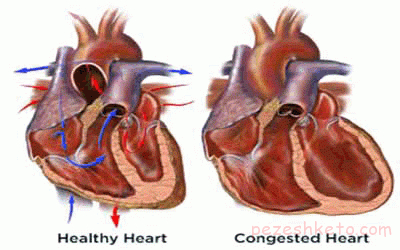
نارسایی قلب چیست -نارسایی قلب به معنای کاهش توانایی قلب در پمپ کردن خون است. نارسایی قلب به معنای ایست کار قلب یا حمله قلبی نیست (البته افرادی که نارسایی قلب دارند، اغلب سابقه حمله قلبی در گذشته داشته اند).
نارسایی قلب را نارسایی احتقانی قلب (CHF) نیز می نامند. احتقان به معنی تجمع مایعات در بدن به علت کاهش توانایی پمپاژ خون توسط قلب است.
علت نارسایی قلب چیست؟
نارسایی قلب علل مختلفی دارد. بعضی اوقات علت دقیقی برای آن یافت نمی شود. شایع ترین علل نارسایی قلب در زیر ذکر شده است:
بیماری عروق کرونر (عروق قلب): در این بیماری خون رسانی به قلب به صورت جزئی یا کامل مسدود می شود.
مشکلات عضله قلب (کاردیومیوپاتی)
فشار خون بالا
مشکلات دریچه های قلب
ریتم غیر طبیعی قلب (آریتمی)
استفاده از مواد سمی (مانند الکل یا مواد مخدر)
بیماری مادرزادی قلبی
دیابت
بیماری های غده تیروئید
علایم نارسایی قلب چیست؟
بعضی از افراد مبتلا به نارسایی قلب، علایم کمی از خود نشان می دهند. در زیر علائمی که ممکن است در افراد مبتلا به نارسایی قلب دیده شود، ذکر شده است:
تنگی نفس (خصوصا زمان راه رفتن، بالا رفتن از پله ها یا فعالیت)
تنگی نفس هنگام دراز کشیدن
کاهش اشتها
تنگی نفس ناگهانی شبانه که باعث بیدار شدن از خواب می شود
خستگی یا ضعف عمومی (شامل کاهش توانایی در ورزش کردن)
تورم پا
تورم شکم
ضربان قلب سریع یا نامنظم
افزایش وزن ناگهانی (5 درصد یا یک کیلوگرم در روز برای 3 روز پیاپی)
سرفه و خس خس سینه به طور مزمن
تهوع
در صورت بروز هر یک از این علایم به پزشک مراجعه کنید، خصوصاً اگر سابقه بیماری قلبی دارید.
 چگونه پزشک تشخیص می دهد که بیمار مبتلا به نارسایی قلب است؟
چگونه پزشک تشخیص می دهد که بیمار مبتلا به نارسایی قلب است؟
پزشک سوالاتی در مورد علایم بیماری و سابقه پزشکی از بیمار می پرسد. سپس بیمار را معاینه می کند و ممکن است تست ها و آزمایشات زیر را درخواست کند:
آزمایش خون
آزمایش ادرار
عکس قفسه سینه
نوار قلب (ECG)
اکوی قلب (اکوکاردیوگرام)
رادیونوکلید ونتریکولوگرافی
نوار قلب فعالیت الکتریکی قلب را ضبط می کند. به وسیله نوار قلب می توان مشکلات ریتم قلب یا آسیب قلب را تشخیص داد. در اکوی قلب، پزشک می تواند به وسیله امواج صوتی شکل قلب را ببیند. در این تست پزشک می تواند چگونگی پمپاژ قلب را بررسی کند.
در رادیونوکلید ونتریکولوگرافی، مقدار خیلی کمی از ماده رادیواکتیو به داخل خون تزریق می شود. این ماده به سمت قلب حرکت می کند. به وسیله دوربین مخصوصی پزشک می تواند پمپاژ قلب را مشاهده کند. ماده رادیواکتیوی که در این تست استفاده می شود بیضرر است و پس از اتمام تست، به طور کامل از بدن دفع می شود.
چه درمان هایی برای نارسایی قلب نیاز است؟
درمان نارسایی قلب برای پمپاژ بهتر قلب و رفع علایم کمک کننده است، اما بیماری نارسایی قلب به طور کامل بهبود نمی یابد. بخش مهمی از درمان شامل بهبود عوامل ایجاد کننده نارسایی قلب است، مانند کاهش فشارخون و اصلاح دریچه های قلب. همچنین، درمان شامل تغییر روش زندگی و مصرف دارو نیز می باشند. در این جا مواردی که باید با پزشکتان مشورت کنید را ذکر می کنیم.
رژیم غذایی: پزشک به شما توصیه خواهد کرد که مقدار نمک مصرفی را کاهش دهید و غذاهای کم چرب و کم کلسترول مصرف نمایید.
ورزش: بیشتر بیماران مبتلا به نارسایی قلب همچنان می توانند ورزش کنند، اما پزشک میزان و نوع ورزش را به شما خواهد گفت.
وزن: در صورت نیاز، پزشک به شما خواهد گفت که وزنتان را کاهش دهید.
حمایت خانواده: خانواده نقش مهمی در حمایت و درمان شما دارند.
چه داروهایی تجویز می شود؟
داروهای مختلفی برای درمان نارسایی قلب تجویز می شود. بر اساس علایم شما، پزشک داروهای مناسب را تجویز میکند.
انواع مختلف داروها که معمولاً برای درمان نارسایی قلب تجویز می شود به شرح زیر است:
مهارکننده های ACE: این داروها باعث بازماندن عروق می شوند، در نتیجه فشار خون کاهش می یابد و خون بهتر جریان می یابد.
مدرها (دیورتیک): این داروها مقدار دفع ادرار را افزایش می دهند و از تجمع مایعات در بدن جلوگیری می کنند. همچنین این داروها باعث کاهش تجمع مایعات در ریه ها می شوند و در نتیجه تنفس راحت تر می شود.
بتابلوکرها: این داروها باعث کاهش فشار خون و کاهش ضربان قلب می شوند. همچنین این داروها جلوی ایجاد برخی مشکلات ریتم قلبی را می گیرند.
دیگوکسین (دیژیتال): این دارو با افزایش قدرت انقباض قلب، باعث پمپاژ بهتر قلب می شود. ممکن است پزشک در صورت مشاهده علایم دیگر و یا بروز عوارض جانبی با این داروها، داروی دیگری نیز تجویز کند.
زمانی که برای درمان نارسایی قلب دارو مصرف می کنید، نیاز است که برای بررسی میزان پتاسیم خون و عملکرد کلیه، آزمایش خون بدهید. زمان انجام آزمایش خون بستگی به داروهای مصرفی شما دارد. بسیاری از بیماران بدون بروز هیچ مشکلی این داروها را مصرف می کنند. با این حال، در صورت بروز عوارض جانبی حتماً به پزشک اطلاع دهید. خیلی مهم است که داروها را دقیقا مطابق دستور پزشک مصرف نمایید.
چه مواقعی نیاز است که به پزشک مراجعه کنیم؟
ابتدا، نیاز است که هر هفته به پزشک مراجعه کنید تا میزان پاسخ به دارو بررسی شود. پس از اینکه پزشک داروهای شما را تعیین کرد و حال عمومی شما بهتر شد، می توانید تعداد مراجعات را کمتر کنید.
چه مواقعی با پزشک تماس بگیریم؟
در صورت بروز هر یک از علایم مذکور باید به پزشک اطلاع دهید. مشکلات جدی قلبی و ریه می توانند باعث بروز علایمی مشابه نارسایی قلب شوند. همچنین باید برای بررسی شرایط و داروهایتان با پزشک در تماس باشید.