اکتروپیون ( Ectropion )چیست؟
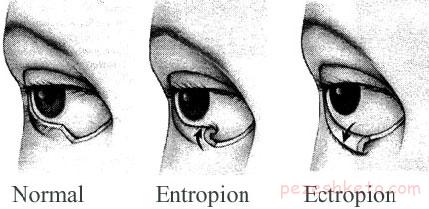
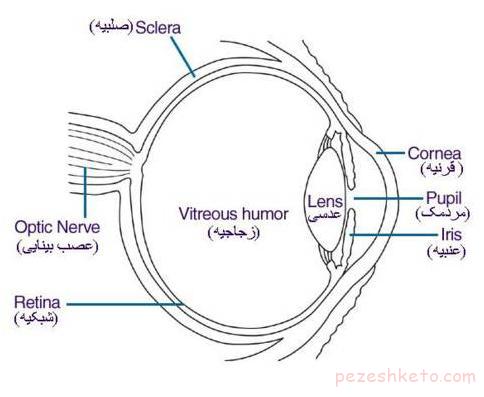
اکتروپیون عبارت است از مشکلی در پلک به طوری که پلک ضعیف شده و به سمت خارج چرخیده باشد (سطح پشتی آن به سمت بیرون قرار گیرد).
علایم اکتروپیون چیست؟
– به خارج چرخیدن پلک (معمولاً پلک پایین) که ظاهر نازیبا دارد.
– التهاب (درد، قرمزی و تورم) در پلک
– خشکی چشم در اثر بیرون ریختن قطرات اشک روی گونه، به جای اینکه روی چشم بلغزند و آن را مرطوب کنند.
 علل اکتروپیون
علل اکتروپیون
– ضعیف شدن عضلات و بافت هایی که در حالت طبیعی پلک را روی چشم نگاه می دارند.
– فلج رشته های عصبی که به عضلات پلک می روند.
– جمع شدن بافت جوشگاهی (ناشی از سوختگی ها، زخم ها یا عمل جراحی) در نزدیکی چشم
آیا می شود از ابتلا به اکتروپیون پیشگیری کرد؟
در حال حاضر نمی توان از آن پیشگیری به عمل آورد.
عوارض احتمالی اکتروپیون چیست؟
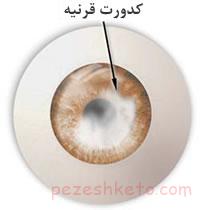
آسیب به قرنیه در اثر خشکی
درمان اکتروپیون
درمان شامل انجام یک جراحی کوچک برای برقراری کشش مناسب در پلک است.
برای تخفیف التهاب و ناراحتی، روزانه چندین بار کمپرس گرم روی پلک ها بگذارید. برای آماده کردن کمپرس این گونه عمل کنید: مقداری آب گرم را در یک ظرف تمیز بریزید. یک پارچه تمیز را در آب خیس کنید. آن قدر آن را بچلانید تا تقریباً خشک شود. پارچه گرم و مرطوب را به مدت 15-10 دقیقه روی چشم بسته قرار دهید. پارچه را مرتباً خیس کنید و بچلانید تا مرطوب بماند.
اگر در معرض باد یا آلاینده ها قرار می گیرید، از عینک یا چشم بندهای عینک مانند برای محافظت از چشم استفاده کنید.
چه داروهایی برای درمان اکتروپیون تجویز می شود؟
– استفاده از اشک مصنوعی تا زمان جراحی
– آنتی بیوتیک در صورت وجود عفونت
در چه شرایطی به پزشک مراجعه کنیم؟
اگر یکی از موارد زیر بعد از جراحی رخ دهد به پزشک مراجعه کنید:
– درد چشم، قرمزی و حساسیت به نور
– تغییرات بینایی