بیماری ابولا چیست -بیماری ابولا (Ebola) یک بیماری ویروسی است که از سوی ویروس ابولا ایجاد می شود. این ویروس از خانواده فیلوویروس ها است که پس از وارد شدن به بدن ، نوعی بیماری تب دار و خونریزی دهنده ایجاد می کند که در ۵۰تا ۹۰درصد بیماران علامت دار به مرگ منجر خواهد شد.البته از ۴ گونه ویروسی ابولا یک گونه تنها به یک ابتلای بدون علامت منجر می شود و به مرگ نیز منتهی نخواهد شد.
بیماری ابولا اولین بار در سال ۱۹۷۶ در یکی از استان های سودان و نیز منطقه ای در نزدیکی زئیر جایی که هم اکنون جمهوری دمکراتیک کونگو واقع شده است پیدا شد.بین ژوئن تا نوامبر آن سال ، ۲۸۴ نفر به این بیماری مبتلا شدند که در نهایت ، ۱۵۱ نفر، جان خود را از دست دادند.طی سالهای بعد، این ویروس به دیگر کشورهای آفریقایی هم گسترش یافته و هرچند سال یکبار تعدادی کشته و قربانی برجا می گذارد.البته فقط آفریقا درگیر نشده و بیماری پای خود را از آفریقا نیز بیرون گذاشته است.
ویروس ابولا گاه به گاه به طور مرگباری در میان انسانها و میمونها در آفریقا شایع میشود. این ویروس با ایجاد تب شدید و خونریزی بیمار را از پا درمی آورد و خیلی سریع گسترش مییابد.
ابولا نام نوعی ویروس است. تب خونریزی دهنده ابولا، یک بیماری شدید و کشنده است که نخستین بار در سال ۱۹۷۶میلادی شناخته شد.
نام ویروس این بیماری از یکی از رودخانه های کشور زئیر، که امروزه جمهوری دموکراتیک کنگو نام دارد، گرفته شده. این بیماری برای اولین بار در کشور کنگو دیده شد.
پژوهشگران بر این باورند که ویروس ابولا از طریق حیوانات به انسان سرایت میکند و معمولا در بدن جانوری زندگی میکند که در قاره آفریقا سکونت دارد.
اکثر افرادی که ابتلای آنان به بیماری ابولا تاکنون تأیید شده اهل کشورهای آفریقایی بوده اند.تب خونریزی دهنده ابولا معمولا به صورت شیوع ناگهانی بروز میکند و شیوع آن هم از یک بیمارستان یا درمانگاه آغاز میشود.
به دلیل خاصیت سرایت بالای این بیماری پرسنل بهداشتی ناگزیر از رعایت شدید و دقیق اصول بهداشتی برای پیگیری از انتشار بیماری و ابتلای خود هستند.
آنها برای پوشش کامل بدن از لباس، دستکش و پوتینهایی استفاده میکنند که پس از استفاده باید نابود شود.
با وجودی که تعدادی از روستاهای استان کاسای در قرنطینه به سر میبرند، اما سازمان جهانی بهداشت اعلام کرده فعلا نیازی به اعمال محدودیت در روابط تجاری و سفر به کنگو وجود ندارد.
کارشناسان محلی دائما در حال فرستادن پیامهایی از طریق رادیو و تلویزیون هستند که به مردم آموزش میدهد چگونه از آلوده شدن به این ویروس پیشگیری کنند.
این خطر به ویژه در مراسم تدفین قربانیان ابولا و با تماس نزدیک افراد با جسد قربانیان وجود دارد.
خطر کشندگی ویروس ابولا که تاکنون درمانی برای آن پیدا نشده، بین ۵۰ تا ۹۰درصد است.
طی چند سالی که از هجوم بیماری ابولا می گذرد، کارهای زیادی برای تشخیص اپیدمیولوژی و نحوه سرایت ابولا صورت گرفته است ، ولی هنوز راه و نحوه دقیق سرایت آن مشخص نشده و تنها می توان گفت که احتمالا ابولا از طریق تماس با خون یا دیگر مایعات بدن و همچنین ترشحاتی همچون خلط افراد آلوده به این ویروس به افراد سالم منتقل می شود؛ مثلا میزان بیماری در مرده شورهای قبرستان ها که تماس مستقیم با بدن قربانیان ابولا داشتند، بسیار بالا بوده.
پزشکان ، پرستاران و بهیارانی که مشغول درمان مبتلایان ابولا بودند هم بکرات در حین انجام وظیفه خود به این بیماری دچار شدند، که علت آن عدم رعایت مسائل بهداشتی و مراقبتی لازم و عدم آگاهی از نحوه انتقال در سالهای اول شناسایی این بیماری بود.به هر حال ، این ویروس به هر شکلی که به بدن وارد شود، بعد از ۲تا ۲۱روز علایم آن ظاهر می شود.
بیمار با بروز ناگهانی تب ، ضعف شدید، درد عضلانی ، سردرد و گلودرد به پزشک مراجعه می کند.معمولا بعد از مدت کوتاهی ، تهوع ، استفراغ ، اسهال ، بثورات پوستی ، اختلال عملکرد کبد و کلیه و حتی در بعضی موارد خونریزی داخلی و خارجی نیز به دنبال علایم و نشانه های اولیه بروز خواهند کرد و وضعیت بیمار بشدت رو به وخامت می رود.
نتایج آزمایش ها افت تعداد گلبول های سفید و پلاکت ها و افزایش آنزیم های کبدی را نشان می دهند. برعکس سالهای نخست ، تشخیص بیماری آسان تر شده است.تست های تشخیص اختصاصی به صورت تشخیص آنتی ژن ها و یا ژنهای ویروسی در خون یا دیگر مایعات بدن در دسترس هستند.اخیرا کشت سلولی این ویروس نیز مقدور شده و حتی می توان آنتی بادی های تشکیل شده علیه این ویروس را در بدن بیماران تعیین کرد.
به هر حال ، اگر چه روشهایی که گفته شد تشخیص بیماری را تسهیل کرده اند، اما خطر انتقال بیماری به پرسنل آزمایشگاه بسیار بالاست و در خین انجام چنین آزمایش هایی باید بشدت مراقب بود. روز پنجم همین ماه می بود که یک محقق زن روسی در یکی از آزمایشگاه های بشدت محافظت شده در سیبری به دلیل وارد شدن سرنگ حاوی ویروس ابولا به دستش بیمار شد و ۲هفته بعد جان سپرد.این آزمایشگاه یکی از دو نقطه روی زمین است که واکسن آبله در آن نگهداری می شود.
درمان ابولا در موارد وخیم ، مانند بیمارانی که بشدت دهیدراته هستند، بیمار باید به بخش مراقبت های ویژه انتقال یابد.تاکنون هیچ گونه درمان اختصاصی یا حتی واکسنی برای ابولا کشف نشده و تمام داروها و واکسن هایی که فعلا پیشنهاد می شوند به سالها تحقیق برای رسیدن به مرحله بالینی احتیاج دارند.
در بعضی موارد خونریزی داخلی و خارجی نیز به دنبال علایم و نشانه های اولیه بروز خواهند کرد
با وجود این ، چند نکته را می توان توصیه کرد.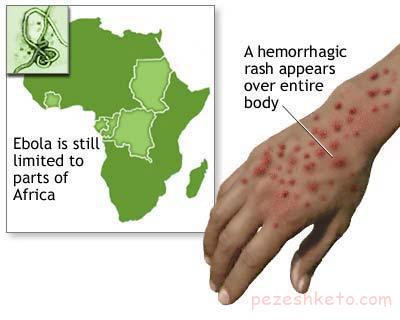
۱- بیماران مشکوک باید قرنطینه شوند و به پرستارانی که از این بیماران مراقبت می کنند توصیه شود مراقبت های لازم را برای محدود کردن تماس ها و کنترل دقیق ترشحات بدن بیمار به انجام برسانند.انجام اقدامات تهاجمی یا حتی اقداماتی مثل گذاشتن سوند، گرفتن نمونه هایی از ترشحات بدن بیماران ، رگ گیری و انجام ساکشن و در کل تمام اقدامات پرستاری باید تحت مراقبت کامل و کنترل دقیق انجام گیرد.پرستاران و پرسنل بیمارستان که با بیماران در تماس هستند باید به کمک دستکش ، ماسک و روپوش های مناسب محافظت شوند.
۲- افراد خانواده و دیگر افرادی که با چنین بیمارانی تماس داشته اند باید تحت پیگیری کامل قرار گیرند.این پیگیری شامل تعیین و اندازه گیری درجه دمای بدن ۲بار در روز و بستری بیمار در بیمارستان و قرنطینه دادن تمام افراد مشکوک به ابتلا به این بیماری در بیمارستان (بلافاصله پس از بروز تب) است.
● ابولا چیست؟
ابولا در واقع نام نوعی ویروس است. تب خونریزی دهنده ابولا، یک بیماری شدید و کشنده است که نخستین بار در سال ۱۹۷۶میلادی شناخته شد.
نام ویروس این بیماری از یکی از رودخانه های کشور زئیر، که امروزه جمهوری دموکراتیک کنگو نام دارد، گرفته شده. این بیماری برای اولین بار در کشور کنگو دیده شد.
پژوهشگران بر این باورند که ویروس ابولا از طریق حیوانات به انسان سرایت میکند و معمولا در بدن جانوری زندگی میکند که در قاره آفریقا سکونت دارد.
اکثر افرادی که ابتلای آنان به ابولا تا کنون تأیید شده اهل کشورهای آفریقایی بودهاند.
تب خونریزی دهنده ابولا معمولا به صورت شیوع ناگهانی بروز میکند و شیوع آن هم از یک بیمارستان یا درمانگاه آغاز میشود.
● ابولا چگونه منتشر میشود؟
تب خونریزی دهنده ابولا از بیماریهای مشترک بین انسان و دام به شمار میرود.
این بیماری فقط انسان، میمون و شامپانزه را مبتلا میکند.
محل زندگی ویروس ابولا احتمالا در بدن گروهی از همین حیوانات است.
انسانها ناقل ویروس نیستند و بهطور تصادفی به ویروس آلوده میشوند.
اینکه چگونه ویروس ابولا از بدن حیوانات به بدن انسان وارد میشود بهطور کامل مشخص نیست.
پس از آنکه فردی به این ویروس آلوده شد، انسانهای دیگر را آلوده میکند.
یکی از راههای انتقال عفونت بین انسانها، تماس مستقیم با خون و ترشحات بدن فرد آلوده است که معمولا در بین اطرافیان بیمار که سعی در نگهداری و پرستاری او دارند، رخ میدهد.
یکی دیگر از راههای شایع گسترش این ویروس انتقال آن در بین بیماران و کارکنان یک بیمارستان یا درمانگاه است.
از راههای انتقال عفونت بین انسانها، تماس مستقیم با خون و ترشحات بدن فرد آلوده است
● بیماری ابولا چه علایمی دارد؟
علایم این بیماری در همه بیماران یکسان نیست.
پژوهشگران هنوز نمیدانند چرا تعدادی از افراد پس از ابتلا به این بیماری بهبود مییابند و برخی دیگر کشته میشوند.
به هر حال میتوان گفت پاسخ ایمنی بیمارانی که در اثر ویروس ابولا کشته میشوند، چندان قوی نیست.
در چند روز اولی که انسان به ویروس آلوده میشود، تب بالا، سردرد، درد عضلات، دل درد، اسهال و خستگی بروز میکند.
بعضی از بیماران در این مرحله دچار گلودرد، سکسکه، قرمزی و خارش چشم، بثورات پوستی، اسهال خونی و استفراغ خونی میشوند.
با گذشت یک هفته از آلودگی، درد قفسه سینه، شوک و مرگ اتفاق میافتد. بعضی از بیماران در این مرحله کور شده و خونریزی میکنند.
تشخیص و درمان
تشخیص زودرس تب خونریزی دهنده ابولا دشوار است چرا که علایم اولیه آن مثل خارش و قرمزی چشم و بثورات پوستی، در بیماریهای دیگری که شایعتر هستند نیز دیده میشود.
ما اگر پزشک به این بیماری مشکوک شود، باید فورا از بیمار آزمایش خون به عمل آورد. اگر بیمار اسهال خونی نیز داشته باشد، مدفوع او هم مورد آزمایش قرار میگیرد.
برای درمان این بیماری ویروسی هیچ درمان مشخصی وجود ندارد. در حال حاضر اکثر درمانهایی که به بیماران داده میشود، درمانهای تقویتی هستند.
این درمانها شامل کمک به حفظ فشار خون بیمار، حفظ مایعات بدن و نیز کمک به تنفس بیمار هستند.
چند سال پیش در شیوع ابولا در کیکویت، پزشکان راه جدیدی را برای درمان بیماران امتحان کردند.
آنها به ۸ نفر از بیماران، خون افرادی را که به ابولا مبتلا شده و از آن جان سالم بهدر برده بودند، تزریق کردند. نتیجه رضایت بخش بود.
۷ نفر از بیماران زنده ماندند.
هر چند این نتیجه امیدوار کننده است اما چون پژوهش مذکور فقط روی ۸ نفر انجام شد، نمیتوان آن را برای درمان همه بیماران تعمیم داد!
● چگونه میتوان پیشگیری کرد؟
پیشگیری از بیماری تب خونریزی دهنده ابولا در آفریقا با دشواریهای چندانی روبهروست.
به دلیل آنکه هویت و محل زندگی حیواناتی که مخزن ابولا هستند ناشناخته است، تنها چند راه ابتدایی برای پیشگیری از بیماری پیشنهاد شده. اصل مهم در پیشگیری از آلوده شدن پرهیز از تماس مستقیم با بیمار است.
اگر مواردی از بیماری مشاهده شود، اولین کسانی که باید بسیار مراقب خطر باشند، کارکنان مراکز بهداشتی- درمانی هستند.
این افراد باید از پوشش کامل، ماسک، دستکش و عینک استفاده کنند. هدف از این کار ممانعت از آلوده شدن با خون و ترشحات بدن فرد مبتلاست. همچنین اگر بیمار بمیرد، باید از تماس با بدن مرده نیز خودداری کرد.
منبع:pezeshk.us