بیماری بهجت چیست -از بیماری بهجت چه می دانید ؟
Behcet Syndrome Area Attack بیماری بهجت یا جاده ابریشم
شاید تاکنون نام بیماری بهجت را شنیده اید. این عارضه که حاصل اختلال در سیستم ایمنی بدن می باشد اولین بار توسط دکتر بهجت از ترکیه گزارش شد و بیشترین شیوع آن را در کشورهای شرق مدیترانه از جمله ایران و آسیا می دانند لذا به این اختلال بیماری جاده ابریشم نیز گفته می شود.
بیماری بهجت (Behcet) بیماری شایع روماتیسمی در ایران بیماری بهجت یک گونه کارکرد نادرست التهابی چند سیستمی و مزمن هست ؛ علت آن هنوز به درستی شناخته نشده ولی واسکولیت یافته ی آسیب شناسی آن هست و آسیب عصبی در این بیماری اگرچه گاهگاهی دیده می شود ولی مهم هست ؛ این بیماری نخستین بار در سال ۱۹۳۷ به وسیله دکتر هولوسی بهجت از ترکیه گزارش شد .
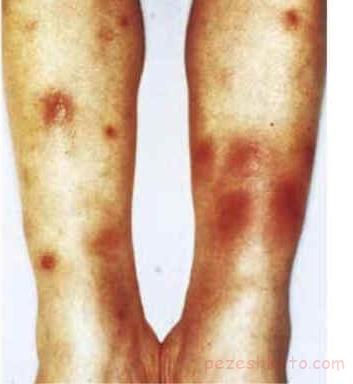 سندرم بهجت behcet s syndrome یک اختلال چند سیستم است که با زخم های دهانی و تناسلی و درگیری چشمی تظاهر می کند . این بیماری انتشار جهانی دارد و به طور عمده بالغین جوان را درگیر می کند . سندرم بهجت در مردان شدیدتر از زنان ظاهر می شد . علت این بیماری مبهم می باشد . این سندرم یک بیماری اتوایمبون خودایمنی محسوب می گردد ، زیرا واسکولیت التهاب عروقی شایعه پاتولوژیک عمده در آن بوده و آنتی بادی های خودی بر علیه غشا مخاطی دهان در تقریبا ۵۰ درصد از بیماران دیده می شود . وقوع فامیلی بیماری نیز گزارش شده است . وجود آفت های عود کنندة دهانی جزء لاینفک سندرم بهجت می باشد . این آفت ها ۱ – ۲ هفته وجود دارد و بدون جای زخم خاموش می شود . زخم های تناسلی ، عفونت های چشمی و ضایعات پوستی بصورت لخته های داخل عروق زیر جلدی ، افزایش حساسیت پوستی نیز دیده می شود . هم چنین زخم های گوارشی ، التهاب اپیدیدیم ، عفونت های کلیوی ، اختلالات ریوی ، فلج اعصاب مغزی ، التهاب پرده های مغزی ، صرع و سایر ضایعات هم ممکن است همراه دیگر علایم وجود داشته باشد .
سندرم بهجت behcet s syndrome یک اختلال چند سیستم است که با زخم های دهانی و تناسلی و درگیری چشمی تظاهر می کند . این بیماری انتشار جهانی دارد و به طور عمده بالغین جوان را درگیر می کند . سندرم بهجت در مردان شدیدتر از زنان ظاهر می شد . علت این بیماری مبهم می باشد . این سندرم یک بیماری اتوایمبون خودایمنی محسوب می گردد ، زیرا واسکولیت التهاب عروقی شایعه پاتولوژیک عمده در آن بوده و آنتی بادی های خودی بر علیه غشا مخاطی دهان در تقریبا ۵۰ درصد از بیماران دیده می شود . وقوع فامیلی بیماری نیز گزارش شده است . وجود آفت های عود کنندة دهانی جزء لاینفک سندرم بهجت می باشد . این آفت ها ۱ – ۲ هفته وجود دارد و بدون جای زخم خاموش می شود . زخم های تناسلی ، عفونت های چشمی و ضایعات پوستی بصورت لخته های داخل عروق زیر جلدی ، افزایش حساسیت پوستی نیز دیده می شود . هم چنین زخم های گوارشی ، التهاب اپیدیدیم ، عفونت های کلیوی ، اختلالات ریوی ، فلج اعصاب مغزی ، التهاب پرده های مغزی ، صرع و سایر ضایعات هم ممکن است همراه دیگر علایم وجود داشته باشد .
تاریخچه
نام این سندرم برگرفته از نام متخصص پوست ترک به نام Hulusi Behçet می باشد که در سال ۱۹۳۷ به بیان این سندرم پرداخت . وی به بیان علائم زخم های دهانی، زخم های ناحیه ژنیتال، التهاب داخل چشمی که منجر به کوری می شود را از خصوصیات این سندرم بیان نمود .
تعریف
بهجت یک بیماری مزمن است که به علت اختلال در سیستم ایمنی بوجود می آید. سیستم ایمنی بطور نرمال بدن را در مقابل عفونت ها از طریق کنترل التهاب مصون می دارد. در بیماری بهجت سیستم ایمنی بصورت غیر قابل پیش بینی شروع به تولید بیش از حد و در نتیجه طغیان مواد التهاب زا می نماید. این التهاب بیش از حد بر روی رگهای خونی علی الخصوص رگهای بسیار کوچک تاثیر گذاشته و در نتیجه نشانه های آن در هر جایی که ذخایر خونی وجود داشته باشد بصورت لکه های ملتهب ظاهر می شود.
علت
با وجود تمام مطالعات انجام گرفته هنوز عوامل اصلی ایجاد بیماری به طور کامل شناخته نشده اند، نمی توان بروز این سندرم را بخاطر ابتلا به برخی از عفونتها نیز قلمداد کرد . بطور قطع نیز نمی توان بروز این سندرم را ژنتیکی نامید اما در سالهای اخیر عده ای از محققان آلوده سازهای محیطی و فاکتورهای ژنتیکی را با وقوع این سندرم مرتبط دانسته اند.
از سوی دیگر برخی تحقیقات نشان داده که ممکن است بیماری ریشه فامیلی داشته باشد؛ یعنی در تعدادی از افراد عضو یک فامیل دیده شود و با ژنهای خاصی ارتباط داشته باشد. با این حال برخی تحقیقات پی به وجود تاثیر آلرژیهای غذایی علی الخصوص محصولات لبنیاتی در بروز این سندرم برده اند .
علائم بیماری بهجت
از آنجا که تظاهرات دهانی بهجت تقریبا مشابه زخمهای آفتی است. ممکن است در ابتدا با یک آفت ساده اشتباه شود. به همین دلیل، نمی توان تنها با استناد به علائم دهانی بیماری را تشخیص داد.
زخمهای دهانی بهجت معمولا دردناک و سطحی یا عمقی هستند و به صورت منفرد یا خوشه ای در هر نقطه از دهان ظاهر می شوند. این زخمها به مدت یک تا ۲ هفته پایدار می مانند و بعد بدون این که از خود اثری باقی بگذارند، محو می شوند.ابتلای پوستی ممکن است جوشهایی مشابه جوشهای غرور جوانی ایجاد کند. شاید بدترین عارضه بهجت مربوط به چشمها باشد، چرا که بسرعت پیشرفت می کند و گاهی حتی به کوری منتهی می شود. علایم چشمی یا از شروع بیماری وجود دارد یا طی مراحل بعدی رخ می دهد و در نهایت ملتحمه شبکیه و حتیجسم مژگانی را درگیر می سازد.
اصولا آنچه باعث بروز علایم این سندرم است، واسکولیت یا همان تخریب عروق کوچک و متوسط است. این تخریب در نهایت موجب از بین رفتن فعالیت ارگان مورد نظر می شود. یکی دیگر از نشانه های بهجت، آرتریت یا التهاب مفاصل است که این آرتریت غالبا زانو و مچ پا را درگیر می کند. اما برخلاف سایر آرتروزها در دست و پا تغییر شکلی ایجاد نمی کند. در عده ای از بیماران ممکن است درگیری اعصاب مرکزی یا گوارش هم دیده شود که البته خیلی شایع نیست.
تشخیص بیماری بهجت
در حال حاضر تست تشخیصی خاصی برای این سندرم وجود ندارد. تشخیص این سندرم بالینی بوده و از روی الگوی خاص علائم تکرا علائم مشخص می گردد. در هنگام تشخیص باید سایر گزینه های مرتبط را رد کنیم. علائم اغلب همزمان با هم رخ نمی دهند اما بروز آنها در هر زمانی ممکن است.
چون علائم بهجت می تواند شبیه خیلی از بیماریها باشد، ممکن است در مراحل اولیه شناخته نشود. به همین دلیل، برای این که معیار درستی برای شناسایی وجود داشته باشد پزشکان چنین گفته اند: اگر در سال بیش از ۳ بار به آفت ساده دهانی مبتلا شدید و کنار آن ۲ علامت از علایم ذکر شده ذیل را هم داشتید حتما به ابتلای بیماری بهجت شک کنید.
معیارهای تشخیصی سندرم بهجت شامل
۱- زخم های عود کننده تناسـ لی
۲- ضایعات چشمی
۳- ضایعات پوستی
۴- ایجاد خراش های سطحی پوستی با کوچکترین تحریک وارده یا تست پاترژی
درمان بیماری بهجت
شدت علائم این سندرم معمولا با گذشت زمان کاهش می یابد و صرف نظر از بیماران مبتلا به عوارض عصبی دیگران می توانند به ادامه زندگی امیدوار باشند؛ اما پیشرفت زیاد بهجت می تواند منتهی به کوری برگشت ناپذیر شود. برای درمان ضایعات پوستی و مخاطی می توان از گلوکوکورتیکوئیدهای موضعی به صورت دهان شویه یا پماد استفاده کرد.
آسپرین و اینترفرون و کلشی سین نیز از داروهای دیگری هستند که برای درمان بهجت مورد استفاده قرار می گیرند. در صورتی که علائم بیماری با داروهای فوق کاسته نشد اقدام به تعویض پلاسمای فرد می کنند تا شدت علائم تا حدی کنترل شود. یافته ها :زخم های دهانی اغلب با به کار بردن کورتون های موضعی درمان می شوند .
داروهایی که با قدرت بیشتر از قبیل آزا یتو پرین ،سیکلوسپرین ، اینترفرون واینفلکسیمیب در متوقف کردن تظاهرات شدید سیستمیک از قبیل تظاهرات پوستی _ مخاطی مؤثرند .
نتیجه : درمان ارجح استفاده از ترکیب داروهای مختلف می باشد که به صورت درمان های موضعی همراه با کورتون ها ، NSAIDS، کلشی سین ،داپسون وایمنوساپرسیوها وعوامل سایتو توکسیک است .
پیش آگهی
پیش آگهی این سندرم بستگی به تظاهرات بالینی آن دارد. بدترین پیش اگهی متعلق به افرادی است که دچار واسکولیت رتین (شبکیه) شده اند زیرا بروز این حالت منجر به از دست رفتن بینایی فرد می گردد. تشکیل آنوریسم های عروقی و احتمال گسیختگی آن و درگیری های عصبی، منجر به بروز فراموشی علی رغم انجام تمام مداخلات تهاجمی مناسب می گردد.
درمان سندرم بهجت علامتی و تجربی است . درگیری غشاء مخاطی ممکن است به گلو کو کورتیکوئید موضعی کورتون موضعی پاسخ دهد . مشکلات عروقی یعنی تشکیل لخته در عروق و خون مردگی و التهاب عروقی با آسپرین و دی پیریدامول درمان می شود . کلشی سین و انترفرون آلفا در درمان التهاب مفاصل این بیماران سودمند می باشند . درگیری چشمی و سیستم اعصاب مرکزی نیازمند درمان با کورتن یا سیکوسپورین می باشد . شدت بیماری معمولاً به مرور زمان فروکش می کند ، بجز مواردی که با عوارض عصبی باشد امید به زندگی مثل افراد عادی و نرمال است و تنها عارضه جدی در موارد شدید کوری است .
بیماری بهجت جزو بیماریهای اتوایمیون است که مکانیسم دقیق آن مشخص نمیباشد، این بیماری بیشتر در حوزه مدیترانه و کشورهای ژاپن و ترکیه شایع است هر چند که در مسیرش از ایران نیز گذر می کند.
سندرم بهجت(bs) یا بیماری بهجت یک واسکولیت (التهابعروق خونی) سیستمیک با علت ناشناخته است که با زخمهای عودکننده دهان و ناحیهتناسلی و درگیری چشم، مفاصل، پوست، عروق و سیستم ایمنی همراه است.سندرم بهجتبه افتخار یکپزشک ترک به نام پروفسور دکتر هولوسی بهجت که این بیماری را در سال ۱۹۳۷ شرح دادهاست، به نام او نامیده شده است.
شیوع این بیماری چقدر است؟
سندرم بهجتدر برخی مناطق دنیا بیشتر دیده میشود. توزیعجغرافیاییسندروم بهجتبا مسیر جاده تاریخی ابریشم تطابق دارد. این بیماری بیشتر درکشورهای خاور دور، خاور میانه و مدیترانهای مانند: ژاپن، کره، چین، ایران، ترکیه،تونس و مراکش دیده میشود. شیوع آن در جمعیت بزرگسالان ژاپن ۱ نفر از هر ۱۰ هزارنفر جمعیت و در ترکیه ۱ تا ۳ نفر از هر ۱۰۰۰ نفر جمعیت است.
موارد اندکی نیز ازآمریکا و استرالیا گزارش شده است،سندرم بهجتکودکان حتی در مناطق پر خطر نیز نادر است.معیارهای تشخیصی در ۳% بیماران مبتلا قبل از سن ۱۶ سالگی کامل میگردد. به طور کلی،سن شروع بیماری ۲۰ تا ۳۵ سالگی است. بیماری در هر دو جنس به نسبت مساوی دیدهمیشود، اما افراد مذکر به بیماری شدیدتری دچار می شوند.
علل ایجاد بیماری کدامند؟
علت بیماری ناشناخته مانده است (ایدیوپاتیک).استعداد ژنتیکی میتواند باعث ابتلای فرد به بیماری شود. در حال حاضر هیچ محرکآغازگری برای ایجاد بیماری شناخته نشده است.
تحقیقات وسیعی بر روی علل ایجاد ودرمان بیماری در مراکز علمی گوناگون در دست انجام است.
آیا این بیماری ارثی است؟
هیچ الگویی که بیانگر ارثی بودنسندرم بهجتباشد وجودندارد، اما برخی عوامل مستعد کننده ژنتیکی شناخته شده است. بیماری خصوصاً دربیماران مدیترانهای یا خاوردور با عامل مستعدکننده ژنتیکی (hla-b5) همراه است.مواردی از بیماری در افراد یک خانواده گزارش شده است.
چرا کودک من به این بیماری مبتلا شده است؟ آیا میشود از ابتلا به آن جلوگیری کرد؟ علت بیماری شناخته نشده است و بیماری قابل پیشگیری نیست.
آیا این بیماری مسری است؟
خیر، بیماری مسری نیست.
علایم اصلی بیماری کدامند؟
۱) زخمهای دهانی (آفت): این ضایعات اغلب اوقاتوجود دارند. زخمهای دهانی در دو سوم بیماران دیده میشود. اکثر کودکان به زخمهای کوچک و متعددی دچار میشوند که از سایر زخمهای دهانی شایع دوران کودکی قابل تشخیص نیستند.
۲) زخمهای ناحیه تناسلی: در پسران زخمها بر روی کیسه بیضه و با شیوع کمتر بر روی آلت تناسلی واقع شدهاند. زخمها در افراد مذکر بالغ اثر برجامیگذارند. در دختران اکثراً دستگاه تناسلی خارجی درگیر میشود. این زخمها مشابه آفت دهانی هستند. کودکان نابالغ کمتر به زخمهای تناسلی دچار میشوند.
۳) درگیریپوستی: ضایعات پوستی انواع گوناگونی دارند. ضایعات مشابه آکنه فقط پس از بلوغ بروزمیکنند. ضایعات برجسته، قرمزرنگ و دردناک که ”اریتم ندوزوم“ نام دارند در ناحیه تحتانی پاها دیده میشوند. این ضایعات در هنگام بلوغ بیشتر دیده میشوند.
واکنشپاترجی بیانگر واکنش پوست بیماران مبتلا به سندرم بهجت به خراش پوستی با سوزن است. اینحالت گاهی به عنوان یک تست تشخیصی به کار میرود؛ بدین صورت که پس از سوراخ کردن پوست با سوزن استریل در ناحیه ساعد، یک برجستگی (به صورت پاپول یا پوسچول) در طی ۲۴تا ۴۸ ساعت بعد ایجاد میشود.
۴) درگیری چشمی: یکی از شایعترین تظاهرات بیماری است. در ۵۰% کل بیماران و در ۷۰% پسران دیده میشود. دختران کمتر مبتلا میشوند. بیماری در تعداد کثیری از بیماران به صورت دو طرفه است. چشمها معمولاً در طی ۳ سالنخست بیماری مبتلا میگردند.
سیر بالینی بیماری چشمی مزمن است و گاهی اوقات تشدید میگردد. هر دو اتاقک قدامی و خلفی چشم (یووئیت قدامی و خلفی) پس از دورههای شعلهور شدن بیماری دچار تغییراتی میشوند که کمکم باعث از دست رفتن بینایی میشود.
۵) درگیری مفصلی: حدود ۳۰ تا ۵۰ درصد کودکان مبتلا به سندرم بهجت به آن دچار میشوند. معمولاً زانو، مچ پا، مچ دست و آرنج درگیر میشود. درگیری مفصلی به صورتمونوآرتیکولر (تک مفصلی) یا اولیگوآرتیکولر (درگیری کمتر از ۴ مفصل) دیده میشود.این التهاب معمولاً چند هفته به طول میانجامد و سپس بدون برجا گذاشتن عارضه برطرف می شود. آسیب مفصلی بسیار نادر است.
۶) درگیری عصبی: ندرتاً در کودکان رخمی دهد. تشنج، افزایش فشار داخل مغزی همراه با سردرد و علایم مغزی ممکن است رویدهد. انواع بسیار شدید بیماری در افراد مذکر دیده میشود. برخی بیماران به اختلالات روانی دچار میگردند.
۷) درگیری عروقی: در حدود ۱۲ تا ۳۰ درصد مواردسندرم بهجت جوانان دیده می شود. ممکن است پیشآگهی نامطلوبی داشته باشد. معمولاً عروق بزرگ را گرفتارمیکند. محل شایع درگیری ساق پاست که به تورم دردناک آن میانجامد.
۸) درگیری گوارشی: این حالت بیشتر در بیماران خاور دور دیده می شود. بررسی رودهها نشان دهنده زخم های رودهای است.
آیا بیماری در همه کودکان مشابه است؟
خیر، اینطور نیست. برخی به انواع خفیف بیماری و زخم های دهانی و ضایعات پوستی مبتلا میشوند؛ در حالی که عده دیگرممکن است گرفتاری چشمی یا سیستم عصبی نیز داشته باشند. بیماری دختران و پسران متفاوت است. پسران به انواع شدیدتر بیماری که با درگیری چشمی و عروقی بیشتری همراهاست، مبتلا میشوند.
آیا شکل بیماری کودکان با بیماری بزرگسالان متفاوت است؟
سندرم بهجتدر کودکاننادرتر از بزرگسالان است. اختلافات بیماری کودکان با بزرگسالان بستگی به بلوغ افراددارد. بیماری کودکان بالغ به بیماری بزرگسالان شبیهتر است. مواردسندرم بهجتخانوادگی درکودکان بیش از بزرگسالان دیده شده است. به طور کلی، با در نظر گرفتن برخی تفاوت ها،سندرم بهجت کودکان شبیه بیماری بزرگسالان است.
چگونه این بیماری تشخیص داده میشود؟
اساس تشخیص بالینی است. برای کامل شدن معیارهای بینالمللی تشخیصی سندرم بهجت در کودکان به ۱ تا ۵ سال وقت نیاز است؛ به همین دلیل معمولاً تشخیص بیماری به طور متوسط ۳ سال دیرتر صورت میگیرد.
هیچ آزمون آزمایشگاهی تشخیصی برای سندرم بهجت وجود ندارد. در حدود نصف کودکان مبتلا ناقل hla-b5 هستندکه موجب بیماری شدیدتری میشود.
تست پاترجی که قبلاً توضیح داده شد در ۶۰ تا ۷۰درصد بیماران مثبت است.
برای تشخیص درگیری سیستم عروقی و عصبی ممکن است به تصویربرداریهای اختصاصی عروق و مغز نیاز باشد.
از آنجایی که سندرم بهجت چندین سیستم مختلف بدن را درگیر میکند، به همکاری یک گروه درمانی مشتمل بر چشمپزشک، متخصص پوست، متخصص مغز و اعصاب نیز نیاز است.
اهمیت انجام آزمونهای تشخیصی در این بیماری چیست؟
۱) تست پاترجی یک تست تشخیصی مهم است. این تست در طبقهبندی گروه مطالعاتی بینالمللی به عنوان یک معیارتشخیصی بهجت در نظر گرفته شده است. در این تست با ۳ تا ۵ سوراخ در ناحیه داخلی ساعدتوسط سوزن استریل ایجاد میشود. درد و آسیب ناشی از آن بسیار اندک است. واکنش ۲۴ تا۴۸ساعت بعد ارزیابی میشود.چنین واکنشی میتواند در مناطقی که خون رسانی کاهش یافته یا در مناطقی که تحت عمل جراحی قرار میگیرد نیز مشاهده شود؛ درنتیجه نباید در بیماران مبتلا به سندرم بهجت، اقدامات پزشکی غیرضروری انجام شود.
۲) برخی آزمایشهای خونی برای رد سایر تشخیصها صورت میگیرد؛ اما هیچ تست تشخیصی اختصاصی برای سندرم بهجت وجود ندارد. آزمایشهایی که بیانگر التهاب عمومی هستند به میزان خفیفی مثبت میشوند. کمخونی متوسط و افزایش تعداد گلبولهای سفید ممکن است دیده شود. هیچ احتیاجی به تکرار این آزمایشها نمیباشد و تکرار آنها فقط در ارزیابی فعالیت بیماری و عوارض جانبی دارویی ضرورت مییابد.
۳) تکنیکهای تصویربرداری در کودکان مبتلابه درگیری عروقی و عصبی کاربرد دارد.
آیا بیماری قابل درمان است؟ آیا بیماری علاج قطعی دارد؟
بیماری ممکن است فروکش کند؛ ولی گاهی اوقات دورههای از شعلهور شدن بیماری نیز وجود دارد. بیماری قابل کنترل است؛ اما علاج قطعی ندارد.
درمانهای بیماری کدامند؟
از آنجا که علت سندرم بهجت ناشناخته مانده است، درمان خاصی هم برایش وجود ندارد. درمانهای مختلفی برای درگیری اندامهای گوناگون به کار میرود. در یک طرف طیف درمانی، بیماری قرار دارد که به هیچگونه درمانی نیاز ندارد. بر عکس، در طرف دیگر طیف درمانی بیماری وجود دارد که به دلیل درگیری چشمی، سیستم عصبی و عروقی به مجموعهای ازدرمانها نیاز دارد.
اکثراطلاعات درمانی موجود برای سندرم بهجت از بیماری بزرگسالان حاصل شده است. داروهای اصلی بهکار رفته در درمان عبارتند از:
۱) کلشیسین: در گذشته از این دارو برای درماناکثر تظاهرات سندرم بهجت استفاده میشد؛ در حال که اخیراً دیده شده است که در درمان مشکلات مفصلی و اریتم ندوزوم مؤثرتر است.
۲) کورتیکوستروئیدها: این داروها در کنترل التهاب بسیار مؤثر هستند. استروئیدها غالباً برای کودکانی تجویز می گردد که مبتلابه تظاهرات چشمی، cns و بیماری عروقی هستند. معمولاً با دوز خوراکی بالا (روزانه ۱تا ۲ میلیگرم به ازای هر کیلوگرم وزن) تجویز میشوند. در صورت نیاز، می شود آنهارا با دوزهای بالاتر (روزانه ۳۰ میلیگرم به ازای هر کیلوگرم وزن و با فاصله ۳ روزهبین دوزها) و به صورت داخل وریدی تجویز نمود تا به پاسخ سریعتری دست یافت (درماناستروئید به صورت پالسی). از استروئیدهای موضعی برای درمان زخمهای دهانی و ازقطرههای چشمی استروئید در بیماری چشمی استفاده میگردد.
۳) داروهای سرکوبکننده ایمنی: این داروها در درمان کودکان مبتلا به انواع شدید بیماری خصوصاً دردرگیریهای چشمی و اندامهای مهم به کار میروند. از این گروه دارویی میتوان به آزاتیوپرین، سیکلوسپورین ـ آ ، و سیکلوفسفامید اشاره کرد.
۴) درمان ضدانعقادی وضد تجمع پلاکتی: در موارد خاصی از درگیریهای عروقی کاربرد دارد. در اکثریت بیماران تجویز آسپیرین اهداف لازم را تأمین میکند.
۵) داروهای موضعی جهت درمان زخمهای دهانی و تناسلی.
۶) داروهای ضد:tnf گروه جدیدی از داروها هستند که در برخی مراکز به کار گرفته میشوند.
۷) تالیدومید: در بعضی مراکز جهت درمان زخمهای ماژور دهانی استفاده میشود.
درمان و پیگیری بیماران مبتلا به سندرم بهجت نیازمند همکاری یک گروه است که شامل روماتولوژیست کودکان،چشمپزشک و متخصص خون میشود. بیمار یا خانوادهاش باید مرتباً با پزشک یا مرکزدرمانی در تماس باشد.
عوارض جانبی درمانهای دارویی کدامند؟
۱) اسهال شایعترین عارضه کلشیسین است.در موارد نادر ممکن است باعث کاهش گلبولهای سفید خون گردد. آزوسپرمی (کاهش تعداداسپرماتوزوئیدها) نیز ممکن است رخ دهد؛ اما این عارضه در دوزهای معمول درمانی دیدهنمی شود.
۲) کورتیکوستروئیدها داروهای ضدالتهابی بسیار مؤثری هستند؛ اما مصرفآنها با محدودیتهایی همراه است که به دلیل عوارض جانبی ناشی از مصرف طولانیمدتآنهاست. این عوارض عبارتند از: دیابت شیرین، افزایش فشار خون، پوکی استخوان، آبمروارید و کاهش یافتن رشد. در صورتی که ناچار به استفاده از کورتیکوستروئیدها درکودکان باشیم، باید به صورت روزانه و در هنگام صبح تجویز شوند. در مصرف طولانی مدتباید از مکملهای حاوی کلسیم نیز همراه دارو استفاده کرد.
۳) داروهای سرکوبکننده سیستم ایمنی: آزاتیوپرین موجب مسمومیت کبدی و کاهش تعداد گلبولهای سفید خون ودر نتیجه افزایش استعداد ابتلا به عفونت میگردد. سیکلوسپورین – آ موجب ایجادمسمومیت کلیوی و به تبع آن افزایش فشار خون می شود. همچنین افزایش موهای بدن و مشکلات لثهای از سایر عوارض آن است. عوارض سیکلوفسفامید شامل سرکوب مغز استخوان ومشکلات مثانه میشود. مصرف درازمدت آن با چرخه قاعدگی تداخل دارد و ممکن است موجبعقیمی شود. بیمارانی که تحت درمان با چنین داروهایی هستند باید به دقت زیرنظر باشندو آزمایشهای خون و ادرار به طور مرتب هر ماه یا یک ماه درمیان از آنها به عملآید.
درمان بیماران باید تا چه مدت ادامه یابد؟
هیچگونه پاسخ دقیقی برای این پرسشوجود ندارد. به طور کلی، پس از گذشت حداقل ۲ سال از دمان یا در صورت خاموش بودنبیماری برای ۲ سال متوالی میتوان درمانهای سرکوبکننده ایمنی را متوقف نمود.
بااین حال، در مواردی که خاموشی کامل بیماری میسر نیست – نظیر بیماری چشمی یا عروقی – درمان تا آخر عمر ادامه مییابد. در چنین مواردی دارو و دوز آن با توجه به تظاهراتبیماری تنظیم میشود.
درمانهای غیرمعمول و مکمل کدامند؟
هیچگونه درمان مکملیبرایسندرم بهجتوجود ندارد.
در این بیماری به چه نوعی از آزمایشها و معاینات دورهای نیاز است؟
معایناتدورهای برای پیگیری فعالیت بیماری و درمان – خصوصاً برای التهاب چشمی – موردنیازند. چشم بیمار باید توسط چشمپزشک متخصص در درمان یووئیت معاینه شود. فاصله بینمعاینات دورهای به فعالیت بیماری و درمان دارویی بستگی دارد.
طول مدت بیماری چقدر است؟
معمولاً سیر بیماری دربرگیرنده دوره هایی از عودو فروکش نمودن بیماری است. به طور کلی، با گذشت زمان از فعالیت بیماری کاسته میشود.
سیر بالینی و پیشآگهی درازمدت بیماری چگونه است؟
در حال حاضر اطلاعاتجامعی درباره پیشآگهی درازمدت بیماری در کودکان در دسترس نیست. اما با اطلاعات موجود میدانیم که بسیاری از بیماران مبتلا به سندرم بهجت ممکن است احتیاجی به درمان نداشته باشند.
با این وجود، کودکان مبتلا به درگیریهای چشمی، عصبی و عروقی نیاز به درمانهای ویژه و پیگیری دارند. پسران جوان در مقایسه با دختران به انواع شدیدتربیماری مبتلا میشوند. درگیری چشمی در چند سال نخست بیماری پدیدار میشود.
سندرم بهجت درموارد نادر میتواند کشنده باشد. علت چنین موارد درگیری عروقی (پارگی شریانهای ریوییا سایر آنوریسمهای محیطی)، بیماری شدید سیستم عصبی، زخمهای و سوراخشدگیهای گوارشی است که مخصوصاً در برخی نژادها (مانند ژاپنیها) بیشتر دیدهمیشود.
شایعترین علت مشکلات درازمدت بیماری، درگیری چشمی است که میتواند خیلی شدید باشد.
رشد کودک ممکن است دچار اختلال شود که معمولاً به دلیل درمان استروئیدی است.
آیا امکان بهبود کامل بیماری وجود دارد؟
برخی موارد خفیف بیماری بهبودمییابند؛ ولی اکثر بیماران دوره های طولانی مدتی از فروکش کردن بیماری را تجربه میکنند.
بیماری چه تأثیری بر زندگی روزمره کودک و خانوادهاش دارد؟
مانند سایربیماریهای مزمن، سندرم بهجت نیز زندگی روزمره کودک و خانواده اش را تحتتأثیر میدهد. اگربیماری خفیف باشد و درگیری چشمی یا اندامهای مهم وجود نداشته باشد، زندگی خانواده کاملاً طبیعی خواهد بود.
شایعترین مشکل این گروه از بیماران زخمهای عودکننده دهان هستند که مشکلاتی را برای کودک ایجاد میکنند. این ضایعات دهانی دردناک هستندو نوشیدن و غذا خوردن را دچار اختلال می کنند. درگیری چشمی میتواند مشکلات عدیده ای برای خانواده ایجاد کند.
آیا کودک میتواند به مدرسه برود؟
ادامه تحصیل برای کودکان مبتلا به بیماریهای مزمن ضروری است. بیماران مبتلا به سندرم بهجت تا زمانی که به درگیری چشمی یا اندامهای مهم مبتلا نباشند، میتوانند مانند سایر کودکان به طور مرتب به مدرسه بروند. کاهش بینایی یکی از مشکلاتی است که استفاده از برنامههای آموزشی خاصی رامطالبه میکند.
آیا کودک میتواند ورزش کند؟
کودک باید خصوصاً در مواردی که درگیری مخاطی یا پوستی به تنهایی وجود دارد به فعالیتهای ورزشی بپردازد. در هنگام حمله التهاب مفصلی باید از فعالیتهای ورزشی اجتناب کرد. آرتریت سندرم بهجت کوتاه مدت است و کاملاً بهبود مییابد.
با این حال، کودکان مبتلا به درگیری چشمی یا عروقی باید فعالیتهای بدنی خود را محدود نمایند. کودکان مبتلا به درگیری عروقی اندامهای تحتانی، باید از ایستادنهای طولانیمدت خودداری ورزند.
رژیم غذایی بیمار چگونه است؟
هیچگونه محدودیتی برای مصرف مواد غذایی وجودندارد.
آیا آب و هوا بر سیر بیماری تأثیر میگذارد؟
خیر. آب و هوا هیچگونه تأثیری برتشدید بیماری ندارد.
آیا انجام واکسیناسیون در این بیماران امکانپذیر است؟
پزشک باید تصمیم بگیرد که بیمار چه واکسنهایی را باید دریافت کند. در صورت درمان بیمار با داروهای سرکوبکننده ایمنی (استروئیدها، آزاتیوپرین، سیکلوسپورین – آ، سیکلوفسفامید،داروهای ضد tnf و …) باید از انجام واکسیناسیون با واکسنهای ویروسی زنده و ضعیفشده (مانند سرخجه، سرخک، آنتیپاروتیت و فلج اطفال سابین) خوددارینمود.
واکسیناسیون با واکسنهایی که حاوی محتویات عفونی هستند ولی ویروس زنده ندارند (مانند: کزاز، دیفتری، فلج اطفال، سالک، هپاتیت b، سیاه سرفه، پنوموکوک،هموفیلوس، مننژیت) قابل انجام است.
رابطه جنسی، حاملگی و جلوگیری از بارداری در این بیماران چگونه باید باشد؟
یکی از مشکلاتی اساسی زندگی جنسی بیماران، وجود زخمهای تناسلیاست. این زخمها ممکن است دردناک و عودکننده باشند و در نتیجه روابط جنسی بیمار رادچار اختلال کنند. از آنجایی که افراد مؤنث مبتلا به سندرم بهجت به انواع خفیف بیماری مبتلا هستند، میتوانند یک حاملگی طبیعی داشته باشند.
بیمارانی که تحت درمان باداروهای سرکوبکننده ایمنی هستند باید از روشهای جلوگیری از بارداری استفاده نمایند. بیماران باید برای جلوگیری از بارداری و همچنین حاملگی با پزشک خود مشورتکنند.
گفتگو با دکتر محمدمهدی امام، متخصص روماتولوژی درباره بیماری بهجت
سریال جواهری در قصر را که فراموش نکردهاید. اگر خاطرتان مانده باشد، پادشاه کرهای دچار نوعی بیماری شد که در نهایت به کوری وی انجامید. اما پزشکیار یانگوم آن را درمان کرد. بیماری پادشاه بهجت بود.
در سال ۱۹۳۷ یک پزشک متخصص پوست در ترکیه به نام پروفسور هولوسی بهجت، نوعی بیماری را توصیف کرد که علت آن ناشناخته بود. این بیماری به نام او «بهجت» نام گرفت. بیماری بهجت هنوز نیز علت ناشناختهای دارد. برای آشنایی بیشتر با این بیماری گفتگویی با آقای دکتر محمدمهدی امام انجام دادهایم که میخوانید.
تعریف شما از بیماری بهجت چیست؟
بهجت نوعی بیماری است که مشخصه آن آفتهای راجعه دهانی است که به صورت زخمهای سفید رنگ گود رفته با حاشیه قرمز رنگ است. همچنین آفتهایی در دستگاه تناسلی به صورت راجعه و به صورت عوارض چشمی، عوارض عروقی و عوارض در ارگانهای متعدد، اما نکته مشخصه این بیماری وجود آفتهای راجعه دهانی است که تقریبا در تمامی بیماران وجود دارد و تشخیص بهجت را بدون آفت دهانی نخواهیم داشت.
این بیماری در چه مناطقی بیشتر دیده میشود؟
این بیماری در کشورهایی که روی جاده ابریشم قرار دارند، به طرز مرموزی بیشتر از جاهای دیگر دنیا دیده میشود. به خصوص مردم ساکن در ایران، ترکیه، ژاپن، چین و کشورهایی که روی خط جاده ابریشم قرار دارند، بیش از بقیه به این بیماری مبتلا میشوند. اما در ایران استانهای آذربایجان، زنجان و کرمانشاه، از شیوع بالاتری نسبت به استانهای دیگر برخوردار هستند یعنی بیشتر در نژاد ترک و کرد دیده میشود.
پس این بیماری زمینه ژنتیکی هم دارد؟
بله، زمینه ژنتیکی دارد و به همراه عفونتی که در دهان وجود دارد، سبب بیماری میشود. به عنوان مثال، ما الان دو برادر داریم که هر دو مبتلا به بیماری بهجت هستند.
علت به وجود آمدن بیماری چیست؟
هنوز علت آن مشخیص نیست ولی حدس زده میشود که عفونتها به خصوص عفونتهای دهانی در ایجاد آن دخالت داشته باشند. به طور معمول، این عفونتها در یک زمینه ژنتیکی مناسب و با تاثیر ژنی به نام HLA-B5 عمل میکنند. اگر بیماران بهجت دقت کنند، میبینند که به عنوان مثال بعد از اینکه مخاط دهانشان را گاز گرفتند یا با مسواک زدن نادرست لثه خود را زخم میکنند، یک دفعه آفتهای دهانی آنها نمود میکند. دیده شده که بعد از کشیدن دندان نیز بیماری تشدید میشود. همه اینها نشان میدهد که این میکروب در دهان وجود دارد و به بازگشت بیماری میانجامد. در بعضی از انواع بیماری که ترکیبات پنیسیلین میکروب را در دهان کم میکند و درمان شدهاند، دیده شده که بعضی از علایم بیماری کمتر میشود.
آیا این بیماری در سن خاصی بروز میکند؟
خیر، در هر سنی دیده میشود ولی در افراد جوان شایعتر است.
بیماری دارای چه علایم و نشانههایی است؟
مهمترین علامت بیماری، آفتهای دهانی است که به صورت راجعه عود میکند و به طور معمول دردناک بوده و در هر نقطه از دهان ممکن است عارض شود. آفت در بیماران مبتلا به بیماری بهجت حداقل سه بار در سال عود میکند و یکی از علایم آزاردهنده این بیماران محسوب میشود. البته آفتها در افراد سالم بدون بیماری بهجت هم دیده میشوند ولی در این افراد فقط محدود به دهان است و جاهای دیگر بدن را گرفتار نمیکند، در حالی که در بیماری بهجت علایم دیگری هم اغلب ظاهر میشود و شدت پیدا میکند. این آفتها به دنبال مصرف کردن بعضی از غذاها که بیماران آنها را میشناسند، شدت پیدا میکند. یکی دیگر از مهمترین علایم این بیماری که خیلی هم زمینگیر کننده است، عوارض چشمی این بیماری است که میتواند خیلی خطرناک باشد و تقریبا هیچ نقطه از چشم از گزند این بیماری در امان نیست و حتی میتواند در مواردی که کنترل مناسب نشود به کوری منجر شود. در حال حاضر، یکی از علل شایع کوری در کشور ژاپن بیماری بهجت است. اغلب درگیر شدن چشم به ایجاد قرمزی، تاری دید و درد در چشم منجر میشود اما گاهی اوقات بدون وجود علایم شدیدی ممکن است عوارض چشم به صورت تدریجی پیشرفت کند. به همین دلیل لازم است که این بیماران به صورت متناوب به چشمپزشک مراجعه کنند تا مورد بررسی قرار گیرند. از علایم دیگر این بیماری، آفتهای تناسلی است که مانند آفتهای دهانی بوده و به صورت راجعه عود میکند. در آقایان این آفتها دردناک هستند اما در خانمها ممکن است بدون درد باشد و باید حتما معاینه شوند تا ببینند این آفت وجود دارد یا خیر. از علایم دیگر این بیماری، علایم پوستی است که میتواند به صورت قرمزیهای برجسته در اندام تحتانی به صورت ضایعاتی شبیه آکنه، تاولهای چرکی ریز در پوست و به صورت علایم غیراختصاصیتر در پوست ظاهر شود که در کنار سایر علایم مانند آفتهای دهانی و تناسلی میتواند این ضایعات معنیدار بوده و به تشخیص بیماری کمک کند. اما یکی دیگر از مهمترین عوارض این بیماری، عوارض عروقی است که بیشتر در مردان دیده میشود. عوارض عروقی به صورت لخته شدن خون و التهاب در عروق بروز پیدا میکند که ممکن است هم شریان و هم ورید را درگیرکند و از عوارض خطرناک بیماری است.
آیا آفتهای تناسلی و آفتهای دهانی قابل سرایت به دیگران هستند؟
خیر. هیچکدام از آفتها حتی با اینکه عامل آن میکروبی است قابل سرایت نیستند.
پس در کل این بیماری مسری نیست؟
خیر.
آیا علایم و عوارض بیماری بهجت در کودکان و بزرگسالان متفاوت است؟
تفاوت خیلی زیادی از نظر علایم بالینی بین کودکان و بزرگسالان نیست اما به طور کلی در مردان، بیماری عوارض سنگینتر و شدیدتری دارد و همه افراد چه زنان، چه مردان، چه کودک و چه بزرگسال باید مراقب علایم و عوارض بیماری باشند.
آیا طول مدت بیماری مشخص است؟
خیر. از آنجا که ژن در ایجاد بیماری دخالت دارد ممکن است تا سالیان سال ادامه پیدا کند. اما به طور معمول بعد از اینکه سن بیمار بالاتر میرود و سیستم ایمنی بدن تضعیف میشود، علایم مقداری سادهتر و ساکتتر میشود.
آیا این بیماری درمان قطعی دارد؟
خیر. حتی اگر میکروبی را که در ایجاد بیماری دخالت دارد نیز درمان کنیم، باز بعد از مدتی همراه زمینه ژنتیکی فرد، بیماری عود کرده و علایم بازمیگردد. بنابراین درمانهایی که داریم بیشتر جنبه کنترل دارد و باید بیماران تا مدتهای مدیدی از نظر ایجاد عوارض تحت کنترل باشند، به خصوص آنهایی که بیماری شدید بهجت دارند. گاهی بیماری بهجت در حد همان آفتهای راجعه دهانی و بیماریهای خفیف پوستی باقی میماند و گسترش پیدا نمیکند. اما در بعضی از افراد این بیماری به چشم و عروق دستاندازی میکند که اینها موردهای خطرناک بهجت هستند و نیاز به پیگیری و مراقبت طولانی مدت و درمان سریع دارند.
از لحاظ تغذیهای محدودیت غذایی دارند یا خیر؟
بعضی از غذاها در تشدید آفتهای دهانی دخیل هستند که بیماران خودشان به آنها پی میبرند. این غذاها عبارتند از خرما، گردو، بادامزمینی، کاکائو، شکلات و گاهی اوقات نارگیل و بعضی دیگر از انواع خوراکیها یا موادی که محرک لثه هستند مانند جوهر لیمو که میتواند شروع کننده آفت در افراد سالم یا افراد مبتلا به بهجت باشد.
آیا افراد مبتلا به بهجت میتوانند ورزش کنند؟
از نظر ورزش مشکلی ندارند. اما باید این را بدانیم که پدیدهای با عنوان پدیده پاترژی در این بیماری وجود دارد که علت آن این است که این افراد به اجسام خارجی حساسیت بیش از حد نشان میدهند. به عنوان مثال، افرادی که مبتلا به بهجت هستند اگر عمل جراحی چشم برای آب مروارید انجام دهند، یک مرتبه چشمشان متورم و قرمز میشود و بدن با آن جسم خارجی مثل یک میکروب واکنش نشان میدهد. گاهی بیمار مبتلا به بهجت به علت دیگری مانند درد زانو به پزشک مراجعه میکند. بعد از تزریق آمپول که یک جسم خارجی است، به جای آنکه مفصل خوب شود، متورم و ملتهب میشود. به همین دلیل بیماران مبتلا به بهجت باید مراقب باشند که به مفاصلشان ضربه وارد نشود و به هنگام ورزش از محافظ استفاده کرده و از ورزشهای ضربهای خودداری کنند.
چه توصیههایی به بیماران مبتلا به بهجت دارید؟
از آنجا که مهمترین علامت بیماری آفتهای راجعه دهانی است، بهتر است این آفتها کنترل شوند. برای این کار در درجه اول باید بهداشت دهان را رعایت کنند. در صورتی که دندان خراب یا بیماریهای لثه دارند حتما به دندانپزشک مراجعه کنند و آن را اصلاح کنند.
• در رژیم غذایی خودشان تغییر دهند. اگر احساس میکنند ماده غذایی خاصی محرک آفتهای دهانی آنها است، از آن ماده پرهیز کنند.
• هنگام جویدن غذا و مسواک زدن مواظب باشند به مخاط دهان آسیب نرسانند زیرا آسیب به مخاط دهان موجب تشدید بیماری و تشدید آفت دهانی میشود.
• در انتخاب خمیر دندان دقیق باشند و از خمیر دندانهایی که محرک لثه است و حاوی لاریل سولفات هستند، خودداری کنند.
• با توجه به اینکه استرسهای روحی و روانی در تشدید بیماری دخالت دارد حتی الامکان از این استرسها پرهیز کنند.
• حتما تحت نظر یک پزشک متخصص باشند تا دچار عوارض خطیر بیماری نشوند. بسیاری از بیماران با اقدامات اولیه کنترل میشوند و نیازی به کارهای پیچیده و گسترده نخواهند داشت.
نابینایی مهمترین عارضه بیماری بهجت
مهم ترین عارضه بیماری بهجت در صورت درمان نشدن به موقع نابینایی است اما اگر این بیماری مغز را هم درگیر کند و نقاط حیاتی مغز و ساقه آن را بگیرد، موجب مرگ بیمار می شود. یک عضو هیئت علمی دانشگاه علوم پزشکی با تشریح آخرین یافته ها درباره بیماری بهجت، از شیوع این بیماری در کشورهای واقع در مسیر جاده ابریشم خبر داد. دکتر محمدحسن جوکار، فوق تخصص روماتولوژی در گفت وگو با خراسان، اظهار داشت: بیماری بهجت در شمال کشور ما شایع است.این واکنش ممکن است در چشم، پوست، مفصل ها و یا دیگر اعضای بدن انجام شود.
وی شیوه متداول درمان بیماری بهجت را استفاده از داروهای ضدالتهاب در مرحله خفیف و استفاده از کورتون ها و داروهای شیمی درمانی برای مراحل پیشرفته اعلام کرد و گفت: در درمان های جدید بیماری بهجت از داروهای بیولوژیکی استفاده می شود. داروهای بیولوژیک از آنتی بادی هایی ساخته می شود که علیه بعضی از مواد شیمیایی بدن واکنش نشان می دهد و موجب می شود آن ماده شیمیایی در بدن از کار بیفتد و بیماری برای مدتی خاموش شود.
دکتر جوکار خاطرنشان کرد: این بیماری مانند دیگر بیماری های روماتیسمی مادام العمر است و تنها می توان آن را کنترل کرد. از آن جا که این بیماری طول درمان مشخصی ندارد، بیمار باید تا آخر عمر دارو استفاده کند اما نوع درمان آن متفاوت است.
مهم ترین مشخصه این بیماری بروز آفت، بیش از سه بار حمله آن در سال و خاموش شدن آن محسوب می شود که در غیر این صورت یک آفت معمولی بوده و نیازی به درمان ندارد.
یک فوق تخصص روماتولوژی با بیان اینکه آفت دهان از مهمترین علائم بیماری بهجت محسوب می شود، گفت: ۲۵ تا ۳۰ سال شایعترین سن ابتلا به بیماری بهجت است و کودکان و سالمندان کمتر به این عارضه مبتلا میشوند.
دکتر عبدالرحمان رستمیان با اشاره به اینکه بیماری بهجت یک بیماری سیستم ایمنی بدن علیه بدن است که در کشورهای مسیر جاده ابریشم مانند چین، ترکمنستان، ترکیه، عراق و ایران دیده میشود اظهار داشت: بهجت جزو بیماریهای نادر است و ضریب آن در افراد یک در ۱۰ هزار است.
وی آفت دهان را شایع ترین علائم این بیماری دانست و افزود: آفت ناحیه تناسلی، جوش در پوست، التهاب چشم و درد مفاصل از دیگر علائم این بیماری محسوب می شود.
این فوق تخصص روماتولوژی با اشاره به این مطلب که ۲۵ تا ۳۰ سال شایع ترین سن ابتلا به بیماری بهجت است بیان کرد: کودکان و سالمندان کمتر به این عارضه مبتلا میشوند.
این عضو هیات علمی دانشگاه علوم پزشکی تهران با اشاره به نامشخص بودن علت بیماری بهجت اذعان کرد: مهم ترین مشخصه این بیماری بروز آفت، بیش از سه بار حمله آن در سال و خاموش شدن آن محسوب می شود که در غیر این صورت یک آفت معمولی بوده و نیازی به درمان ندارد.
دکتر رستمیان با بیان این مطلب که تشخیص به موقع در درمان بیماری موثر است، تصریح کرد: تنها اشکال این بیماری نابینایی است که گهگاهی در مبتلایان چشمی دیده میشود.
این فوق تخصص روماتولوژی با بیان اینکه نوع درمان بستگی به علائم بیماری دارد گفت: به عنوان مثال اگر این بیماری چشم را مبتلا کند فرد باید کورتون و داروهای ضد روماتیسمی استفاده کند.
وی در ادامه یادآور شد: درد مفاصل که با تورم مفاصل همراه است معمولاً به کمک دیکلوفناک درمان میشود. توضیحات بیشتر: اگر فردی دچار بیماری بهجت از نوع خیلی حاد داشته باشد آیا احتمال فوت برایش وجود دارد؟ یکی از بستگان من بیماری بهجت دارد و کبد، مفاصل، چشم ها، معده و کلیه اش را مبتلا کرده؟ با این شرایط آیا امکان فوت وجود دارد؟ پاسخ: بیماری می تواند کشنده باشد و آن هم به دلیل عوارض جانبی بیماری است برای مثال اگر آنوریسم ایجاد شد آنوریسم می تواند پاره شود و سبب مرگ گردد اما مزمن بودن بیماری به تنهایی دلیل برا کشنده بودن آن نمی باشد مکانیسم های مختلفی برای ایجاد این بیماری شناسایی شده است .
از جمله اختلال سیستم ایمنی
عوامل ژنتیک
عوامل محیطی
عفونت های ویروسی و باکتریایی
بیماری عموما کشنده نمی باشد در مورد سرایت بیماری که مسری است یه نه و از چه راههایی انتقال می یابد متاسفانه هیچ مطلبی ارائه نشده است. در صورت امکان در این مورد راهنمایی فرمایید.
پاسخ: بیماری مسری نیست. در همان بخش اطلاعات کامل آمده است با وجود این مجدد تکرار می شود:
با وجود تمام مطالعات انجام گرفته هنوز عوامل اصلی ایجاد بیماری به طور کامل شناخته نشده اند، نمی توان بروز این سندرم را بخاطر ابتلا به برخی از عفونتها نیز قلمداد کرد. بطور قطع نیز نمی توان بروز این سندرم را ژنتیکی نامید اما در سالهای اخیر عده ای از محققان آلوده سازهای محیطی و فاکتورهای ژنتیکی را با وقوع این سندرم مرتبط دانسته اند. از سوی دیگر برخی تحقیقات نشان داده که ممکن است بیماری ریشه فامیلی داشته باشد؛ یعنی در تعدادی از افراد عضو یک فامیل دیده شود و با ژنهای خاصی ارتباط داشته باشد. با این حال برخی تحقیقات پی به وجود تاثیر آلرژیهای غذایی علی الخصوص محصولات لبنیاتی در بروز این سندرم برده اند.
————————————————————-
شناسان: در ۲۰ ساله ی دوم دوران زندگی و در مردان فراوان تر از زنان دیده می شود ؛ آفت های دهانی عود کننده چند روزه در دهان – دستگاه تناسلی – چشم بروز می کند ؛ بهترین تست تشخیصیpathergy test هست .
نشانه های مفصلی – عروقی – ریوی – گوارشی – عصبی – بینایی دارد .
در دستگاه عصبی بیشتر ساقه ی مغز – سپس نیمکره ها را گرفتار می کند – آسیب نخاع و ترومبوز سینوس های وریدی و انسداد شریانی هم بروز می کند ؛ درگیری اعصاب بیمار را با نشانه های چشمی – شنوایی – ارولوژیک – عروقی به نزد پزشک می آورد .
در تشخیص افتراقی : گیلن باره – M.S – نوروپاتی مطرح می شود .
تشخیص : بررسی مایع نخاع – E.E.G – C.T.S- M.R.I- PET
درمان : کورتن – کلرامبوسیل – متوتروکسایت – کولشسین
منبع : دکتر پیروزی
 چه موقع می گوئیم که کلیتوریس بزرگ شده است؟
چه موقع می گوئیم که کلیتوریس بزرگ شده است؟