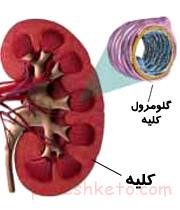
عمل برداشتن کلیه – نفروکتومی به عمل جراحی گفته می شود که طی آن بخشی از کلیه و یا همه آن از بدن برداشته می شود. این عمل جراحی اغلب برای درمان سرطان کلیه و یا برداشتن بافت اسیب دیده کلیه انجام می گیرد.

دو نوع نفروکتومی داریم:
1- نفروکتومی کامل : طی آن، همه بافت کلیه توسط پزشک جراح برداشته می شود.
2- نفروکتومی جزئی : طی آن جراح، بافت اسیب دیده و بیمار کلیه را برمی دارد و بافت سالم کلیه همچنان در بدن باقی می ماند.
جراحی نفروکتومی اغلب برای درمان سرطان کلیه و یا برداشتن بافت آسیب دیده و بیمار کلیه انجام می گیرد.
جراح ممکن است از طریق یک برش بزرگ در ناحیه شکم و یا اطراف آن، اقدام به جراحی باز کلیه کند و یا از طریق ایجاد برشی کوچک در شکم، با روش لاپاروسکوپی، کلیه را بردارد.
همچنین برای پیوند کلیه نیز از این روش می توان استفاده کرد و جراح، کلیه فرد سالم را به بدن فرد گیرنده انتقال می دهد.
عملکرد کلیه ها به صورت کلی شامل موارد زیر می باشد :
– جدا کردن مواد زائد از خون
– تولید ادرار
– حفظ سطح مناسبی از املاح در جریان خون
– تولید هورمون هایی که به تنظیم فشار خون کمک می کنند و بر تعداد گلبول های قرمز خون موثرند.
نفروکتومی به چه منظور صورت می گیرد؟
1- برای درمان سرطان کلیه : اگر بافت کلیه سرطانی شود، جراح پس از بررسی های لازم، تصمیم می گیرد که چه مقدار از بافت کلیه باید برداشته شود که این مقدار، بستگی به موارد زیر دارد :
– آیا بافت سرطانی تنها به کلیه محدود می شود؟
– آیا بیش از یک تومور وجود دارد؟
– چه مقدار از بافت کلیه تحت تاثیر سرطان قرار دارد؟
– آیا عملکرد کلیه در اثر رشد بافت سرطانی محدود شده است؟
اگر هر گونه مشکل و یا بیماریی دارید، قبل از انجام جراحی به پزشک اطلاع دهید
جراح پس از بررسی نتایج آزمایشات تصویربرداری اقدام به انجام عمل جراحی می کند. آزمایشات تصویربرداری عبارتند از :
– سونوگرافی : تصاویر بافت نرم با امواج صوتی نشان داده می شود.
– سی تی اسکن : تصاویر به دست آمده از بافت سخت بدن می باشد.
– ام آر آی : تصاویر به دست آمده از بافت نرم بدن می باشد.
2- کلیه ای که دچار جراحت و آسیب شده است، مثلا فردی که طی تصادف رانندگی و یا در اثر ضربه، دچار آسیب کلیه شده باشد، باید کلیه او سریعا خارج شود تا خونریزی کلیه به بافت های دیگر بدن آسیب نرساند.
3- برای کلیه های آسیب دیده در اثر عفونت
4- برای درمان سنگ کلیه و یا مشکلات مشابه آن
5- برای نقص کلیه مادرزادی
6- برای پیوند کلیه
عوارض برداشتن کلیه چه می باشد؟
اگرچه می توان با یک کلیه نیز زندگی کرد، اما معمولا این دسته از افراد، بیشتر در معرض خطر هستند و بیشتر باید مراقب سلامتی خود باشند، زیرا به محض مشکل دار شدن کلیه سالمشان، با مشکلات و خطرات جدی روبرو می شوند.
عوارضی که ممکن است در بلندمدت برای فردی که نفروکتومی انجام داده، ایجاد شود عبارت است از :
– فشار خون بالا
– بیماری های مزمن کلیه
عمل جراحی کلیه
خطرات حین عمل جراحی نفروکتومی چه می باشد؟
خطراتی که در سایر اعمال جراحی هم وجود دارند مثل:
– مشکلات تنفسی
– لخته شدن خون در پاها که ممکن است به ریه ها هم برود (امبولی ریه)
– بروز عفونت
– از دست دادن خون
– حمله قلبی و یا سکته مغزی در حین انجام عمل جراحی
– حساسیت به داروهای عمل
خطرات خاص عمل جراحی نفروکتومی:
– نارسایی کلیه در کلیه باقیمانده در بدن
– آسیب اندام های اطراف کلیه مانند رودهها، کبد، طحال و پانکراس
– کلیه باقیمانده در بدن تا مدتی نمی تواند کار کند
– مشکل فتق ناشی از زخم جراحی
– آسیب اعصاب اطراف ناحیه مورد جراحی
آنچه باید قبل انجام عمل جراحی در نظر داشت
– اگر هر گونه مشکل و یا بیماریی دارید، قبل از انجام جراحی به پزشک خود اطلاع دهید.
– اگر باردار هستید، قبل از جراحی به پزشک خود اطلاع دهید.
– هر دارویی را که استفاده می کنید، قبل از جراحی به پزشک خود اطلاع دهید.
– اگر سیگار استفاده می کنید، قبل از جراحی آن را ترک کنید تا دوره بهبودی تان سریع تر انجام بگیرد.
آن چه باید قبل و بعد از جراحی در نظر داشته باشید
– از مصرف هر گونه ماده غذایی و نوشیدنی، حداقل یک روز قبل از جراحی خودداری کنید.
– معمولا بعد از جراحی حدود 2 تا 7 روز در بیمارستان بستری می شوید. در طول این مدت بهتر است از فردی بخواهید تا برای کمک به شما در بیمارستان بماند.
– در این مدت از سوند برای تخلیه ادرار باید استفاده کنید.
– حدود یک تا سه روز بعد از عمل جراحی، می تواندی غذا بخورید و معمولا روزهای اول بهتر است مایعاتی مانند سوپ مصرف کنید.
– داروهایتان از طریق ورید (تزریق رگی) وارد بدنتان می شود.
– اگر عمل جراحی باز انجام داده باشید، ممکن است دوره نقاهت طولانی تری داشته باشید و درد زیادی را متحمل شوید.
– اگر جراحی را از طریق لاپاروسکوپی انجام داده باشید، چون میزان برش جراحی کمتر است، دوره نقاهت کوتاه تر خواهد بود و درد کمتری خواهید داشت.
– تعادل آب و املاح در بدن با دقت کنترل شود، زیرا ممکن است کلیه باقیمانده، کارآیی کافی را نداشته باشد.
اگر طی عمل جراحی، مقداری از کلیه شما برداشته شده است، باید تمام نکات بهداشتی را در سراسر زندگی تان رعایت کنید تا به بهترین شکل از کلیه خود محافظت کنید:
– فشار خون خود را همیشه در حد طبیعی نگه دارید.
– از مصرف مواد با پروتئین بالا که منجر به کارکرد بیش از حد کلیه ها می شود خودداری کنید.
– از مصرف الکل جدا خودداری کنید.
– مرتبا ورزش کنید.
– رژیم غذایی خود را تحت نظر متخصص تغذیه مشخص کنید.
– از مصرف نمک پرهیز کنید.
– میوه ها و سبزیجات تازه را در رژیم غذایی روزانه خود بگنجانید.