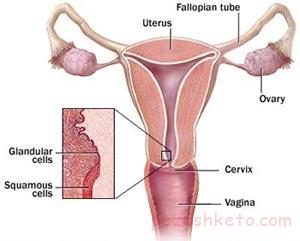
آزمایش پاپ اسمیر یک ابزار پیشگیرانه با درجه موفقیت بالاست که غیر طبیعی بودن سلول های دهانه رحم را در زنان نشان می دهد.
آزمایش پاپ اسمیر در زنان
توصیه می شود که زنان این آزمایش را با رعایت فواصل زمانی مناسب انجام دهند تا به محض مشاهده اولین سلول های غیر طبیعی در دهانه رحم، اقدامات درمانی را انجام دهند.
غیر طبیعی بودن این آزمایش می تواند بیان کننده مشکلات جزئی یا متوسط و یا شدید در دهانه رحم باشد.
 راهکارهای درمانی برای غیر طبیعی بودن نتیجه آزمایش پاپ اسمیر
راهکارهای درمانی برای غیر طبیعی بودن نتیجه آزمایش پاپ اسمیر
به محض مشاهده نتایج غیر طبیعی در آزمایش پاپ اسمیر خود، از پزشک خود درباره علت آن سئوال کنید. اگرچه ممکن است نگران کننده باشد، اما آن چه مهم است این است که باید خونسردی خود را حفظ کنید و بدانید که غیر طبیعی شدن این آزمون، امری شایع است و راه های درمانی برای کنترل آن وجود دارد.
1- کولونوسکوپی
در این روش، پزشک معالج نیاز دارد که سلول های دهانه رحم را با بزرگنمایی بالاتر و با دقت بیشتر، توسط وسیله ذره بین مانندی مشاهده و بررسی کند و با استفاده از بیوپسی، روشی را برای درمان آن پیشنهاد کند.
خوشبختانه در بسیاری از موارد، روش درمانی خاصی نیاز نمی باشد و به مرور زمان، دوره بهبودی طی خواهد شد.
کولونوسکوپی در حقیقت روشی است که امکان بررسی دقیق دهانه رحم را به پزشک خواهد داد. در طی کولونوسکوپی، پزشک معالج باید تمام ضایعات دهانه رحم را بررسی کند.
در طی کولونوسکوپی ابتدا دهانه رحم تمیز می شود و سپس با ماده اسید استیک 3 درصد شست شو داده می شود. این ماده علاوه بر این که سطح دهانه رحم را پاک می کند، سبب می شود تا سلول های غیرطبیعی این ناحیه به رنگ سفید در بیایند تا پزشک به راحتی آنها را بررسی کند.
هیسترکتومی تنها در خانم هایی انجام می گیرد که ناهنجاری های ایجاد شده در رحم آنها که حاصل سرطان می باشد بسیار شدید شده باشد و سن باروری آنها نیز به پایان رسیده باشد
اگر مناطقی از دهانه رحم مشکوک به نظر بیاید، بیوپسی انجام می گیرد. بیوپسی به معنای نمونه برداری از بافت می باشد. نمونه از بافت مشکوک گرفته می شود و به آزمایشگاه فرستاده می شود تا بررسی های پاتولوژیکی بر روی نمونه انجام پذیرد.
تحلیل متخصص پاتولوژی بر روی نمونه ها بسیار مهم می باشد و گام بعدی پزشک را در تشخیص و درمان آن مشخص می کند.
این روش کاملا ساده و بدون درد می باشد و تنها چند دقیقه زمان می برد.
تذکر : اگر بیوپسی برای خانمی انجام شود، برای یک هفته پس از آن باید از مقاربت و دوش گرفتن و یا استفاده از تامپون خودداری کند.
تذکر: حاملگی مانع از انجام کولونوسکوپی نمی باشد. تقریبا 90 درصد از افرادی که نتیجه آزمایش پاپ اسمیر آنها غیرطبیعی می باشد، کولونوسکوپی را انجام می دهند.
تذکر: اگر شرایط فرد غیرعادی باشد، تنها به کولونوسکوپی نمی توان اکتفا کرد و باید از روش دیگری به نام conization کمک گرفت.
2- Conization
در این روش، تمام بافت غیر طبیعی دهانه رحم برداشته می شود و به آزمایشگاه انتقال داده می شود و این امکان را به پاتولوژیست می دهد تا هر گونه سرطان را در کل سلول های انتقال داده شده بررسی کند.
Conization معمولا به صورت سر پایی انجام می گیرد و بیمار تحت بی حسی در بیمارستان و یا مراکز جراحی قرار می گیرد . پس از انجام conization بیمار به مدت سه هفته از دوش گرفتن و استفاده از تامپون و مقاربت جنسی باید خودداری کنند.
عوارض بعد از conization :
– خطرات ناشی از بیهوشی
– خونریزی بعد از عمل جراحی
– عوارض احتمالی ناباروری که ممکن است در آینده گریبان گیر فرد شود.
تذکر: conizationزمانی انجام می گیرد که نتایج کولونوسکوپی غیر قابل قبول بوده است.
هیسترکتومی
3- هیسترکتومی
هیسترکتومی نوعی عمل جراحی می باشد که طی آن رحم و بافت دهانه رحم برداشته می شود. اگر نتیجه تست پاپ اسمیر غیر طبیعی باشد و همه شواهد به نفع غیر سرطانی بودن این بافت باشد، جراحی به ندرت انجام می گیرد.
این جراحی تنها برای بانوانی انجام می گیرد که ناهنجاری های ایجاد شده در رحم آنها که حاصل سرطان می باشد بسیار شدید شده باشد و سن باروری آنها نیز به پایان رسیده باشد. هم چنین سایر اقدامات درمانی نیز در آنها سبب بهبودی شان نشده باشد.
4- Cryocauterzation:
این روش، روشی ساده و بی خطر می باشد. طی این روش درمانی، پروبی را به قسمت دهانه رحم می فرستند که سلول های این منطقه را توسط نیتروژن مایع سرد و فریز می کنند. فریز کردن، سبب ریزش بافت های غیر طبیعی و سرطانی دهانه رحم در فرد می شود.
نکته لازم به ذکر این است که برای فردی که تحت این روش درمانی قرار گرفته است ، انتظار می رود که تا چند هفته پس از این روش نیز ترشحات واژن داشته باشد. این عمل جراحی معمولا در مطب و به شکل سرپایی انجام می گیرد و نیاز به بستری شدن ندارد.
5- درمان با لیزر (لیزر تراپی)
هنگامی که از لیزر برای درمان استفاده می شود، پرتو لیزر، انرژی نور را تبدیل به گرما می کند و این گرما خود سبب مرگ سلول ها می شود، مانند آنچه در Cryocauterzation رخ می دهد.
استفاده از لیزر گران می باشد و نیاز به مهارت بیشتری نسبت به سایر روش ها دارد.
استفاده از این روش دردناک است و باید فرد تحت بیهوشی عمومی قرار گیرد. اما آن چه مهم است، مزیت این روش می باشد که جای زخم کمتری در محل دهانه رحم بر جای می گذارد.
در این روش مهارت و تخصص پزشک معالج بسیار حائز اهمیت می باشد و اگر به خوبی اجرا شود، شانس بهبودی فرد بالا می رود.
6- روش LEEP
در این روش از جریان برق بدون درد برای برداشتن بافت غیر طبیعی دهانه رحم استفاده می شود. این روش تحت بی حسی موضعی انجام می شود و کمی باعث انقباض و دل درد خفیف می شود. این روش در مطب و به صورت سر پایی انجام می شود .



 چسبندگی چطور اتفاق میافتد؟
چسبندگی چطور اتفاق میافتد؟