بالا بودن هورمون تستوسترون در زنان -ستوسترون یک هورمون استروئیدی آندروژن می باشد که هم در مردان و هم در زنان موجود است. تستوسترون را هورمون مردانه می دانند، اما باید بدانید این هورمون در تخمدان و غدد آدرنال زنان نیز تولید می شود.
تستوسترون یک هورمون آندروژن می باشد، یعنی باعث بروز خصوصیات مردانه می گردد.
افزایش هورمون تستوسترون در زنان در اثر بیماری های مختلف رخ می دهد.
 انواع منابع تولید تستوسترون
انواع منابع تولید تستوسترون
در مردان، بیضه ها مسئول تولید تستوسترون می باشند و توسط غده هیپوفیز مقدار آن کنترل می شود.
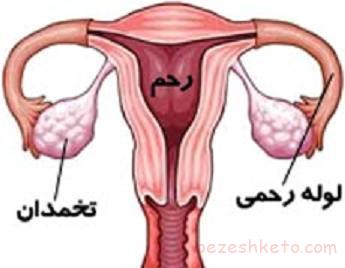
در زنان، تخمدان، جفت و غده آدرنال (فوق کلیه) مقدار کمی از این هورمون را تولید می کنند.
تستوسترون برای تقویت استخوان ها و عملکرد تخمدان ها در زنان، به صورت داروی تزریقی و یا خوراکی نیز دریافت می شود.
تستوسترون در بدن از کلسترول ایجاد می شود. در حقیقت یک رژیم با چربی و پروتئین بالا می تواند سطح تستوسترون را زیاد کند.
مهم ترین علت افزایش هورمون تستوسترون در زنان، عدم تعادل هورمونی می باشد که در هر سنی می تواند رخ دهد.
داروهای افزایش دهنده تستوسترون
– داروهای استروئیدی
– فنی توئین (داروی درمان صرع)
– دانازول (برای آندومتریوز و کیست سینه)
– تستوسترون
– استروئید آنابولیک (برای کم خونی، سرطان سینه، کاهش وزن ناشی از بیماری و استئوپروز)
– گلوکوکورتیکوئید (داروی ضدالتهاب)
– مینوکسیدیل (درمان پرفشاری خون)
– سیکلوسپورین (درمان عفونت و سرطان)
سندرم تخمدان پلی کیستیک شایع ترین علت افزایش هورمون تستوسترون در زنان است
علائم افزایش تستوسترون در زنان
– ریزش مو
– هیرسوتیسم (موهای زائد)
– طاس شدن
– افزایش وزن بی دلیل
– خصوصیات مردانه
– افزایش توده عضلانی
– آکنه
– پرخاشگری
– تحریک پذیری
– قاعدگی نامنظم و یا نداشتن قاعدگی
– کاهش اندازه سینه
– بم شدن صدا
– خشونت پوست
– تعریق غیرعادی
– نوزاد کوچک (اگر مقدار این هورمون در بارداری زیاد شود)
غدد فوق کلیوی
بیماری های شایع افزایش دهنده تستوسترون در زنان
– اختلالات غده آدرنال (فوق کلیه)
– بیماری های مربوط به تخمدان، مثلا سندرم تخمدان پلی کیستیک شایع ترین علت افزایش این هورمون در زنان است و علائم آن شامل: افزایش وزن، وجود صفات مردانه، تخمک گذاری و عادت ماهیانه نامنظم می باشد.
– دیابت
بیماری های نادر افزایش دهنده تستوسترون دز زنان
– آکرومگالی (تولید زیاد هورمون رشد قبل از بلوغ)
– اختلالات نئوپلاسم غده آدرنال
– سندروم کوشینگ (افزایش هورمون کورتیزول)
– سندرم کان (افزایش هورمون آلدوسترون)
– کوتولگی
– ژیگانتیسم یا غول آسایی (تولید زیاد هورمون رشد بعد از بلوغ)
– تومور غده فوق کلیه تولیدکننده آندروژن
– تومور تخمدان
– هیپرپلازی مادرزادی آدرنال
– اختلالات تیروئیدی
درمان
– کاهش وزن اضافی در افراد چاق، باعث کاهش هورمون مردانه می شود.
– تیغ، اپیلاسیون، کرم موبر و بند انداختن درمان موقتی برای موهای زائد است.
– رعایت رژیم غذایی سالم : میوه ها، سالاد، ماهی، مرغ و آجیل می تواند میزان تستوسترون را کاهش دهد.
– محدودیت در مصرف کربوهیدارت و شکر، زیرا این ها باعث افزایش قند خون می شوند و تولید تستوسترون را پنهان می کنند.
– داشتن خواب کافی
– کاهش استرس
– انجام ورزش مرتب : بعد از 45 دقیقه ورزش کردن، میزان کورتیزول بدن بالا می رود و باعث کاهش تولید تستوسترون می گردد. اگر میزان تستوسترون بدنتان زیاد است، از وزنه برداری خودداری کنید چراکه باعث افزایش ناخواسته عضله می گردد.
– طب سوزنی : این طب باعث تولید زیاد استروژن و کاهش میزان تستوسترون می گردد.
– استفاده از هورمون درمانی : هورمون درمانی در زنان، برای تعادل هورمون های استروژن، تستوسترون و پروژسترون مفید می باشد. اما در برخی موارد، این روش درمانی باعث مشکلات دیگری می شود.
– مصرف ویتامین ها هر روز که همراه با مکمل “روی” باشد.
– مصرف گیاهان فیتواستروژن مانند: کوهاش سیاه.
– شیرین بیان درمان کننده سندرم تخمدان پلی کیستیک است. شیرین بیان باعث افزایش کورتیزول و استروژن و کاهش تستوسترن می گردد.
– گیاه صدتومنی: باعث افزایش تولید پروژسترون می گردد و برای تخمک گذاری مفید می باشد.