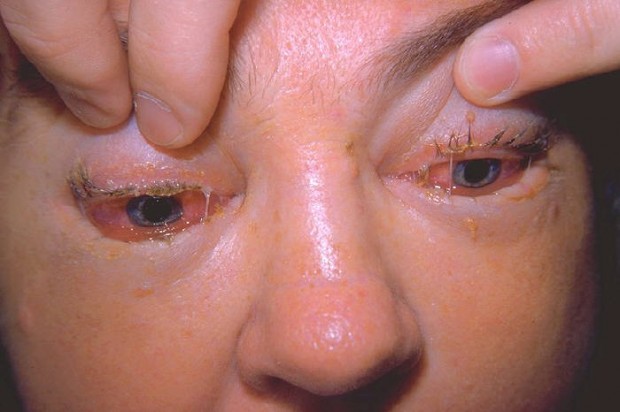
سرطان زبان معمولا بعد از دهههای ۵ و ۶ زندگی شیوع بیشتری دارد و علتها گوناگوناند اما کسانی که مکانیسم دفاعی بدنشان ضعیف است مثل بیماران مبتلا به ایدز و افراد مبتلا به بیماریهای مزمن کبدی، ریوی، کلیوی و قلبی که سیستم دفاعی بدن ضعیفی دارند، بیشتر در معرض ابتلا به سرطانهای حفره دهان و زبان هستند.

درباره سرطان زبان چه می دانید؟
سرطان زبان معمولا بعد از دهههای ۵ و ۶ زندگی شیوع بیشتری دارد و علتها گوناگوناند اما کسانی که مکانیسم دفاعی بدنشان ضعیف است مثل بیماران مبتلا به ایدز و افراد مبتلا به بیماریهای مزمن کبدی، ریوی، کلیوی و قلبی که سیستم دفاعی بدن ضعیفی دارند، بیشتر در معرض ابتلا به سرطانهای حفره دهان و زبان هستند.
از دیگر عوامل میتوان به سیگار و الکل اشاره کرد.به طور کلی استعمال هر نوع ماده نیکوتیندار و ماده مخدر خطر ابتلا را بالا میبرد. مخصوصا مادهای به نام «ناس» که یک ماده گیاهی اعتیادآور است و از برگ تنباکو گرفته میشود و در بعضی کشورهای دنیا مصرف آن رایج است.
عوامل دیگری هم وجود دارند که میتوانند خطر ابتلا به سرطان را افزایش دهند؛ این عوامل موضعی هستند و در طولانیمدت بافت مخاطی دهان و زبان را تحریک میکنند مثل دندان مصنوعی یا دندان خراب و شکسته که مدتهای طولانی باعث آزردگی بافت شود یا عادت به خوردن غذاهای داغ
در گفتگو با متخصص دهان و دندان بیوطب بخوانید:
آیا سرطانهای مربوط به حفره دهان و زبان خطرناکاند؟
اگر این بیماری در مراحل اولیه تشخیص داده نشوند، خطرناک است زیرا به سرعت از طریق لنف به سایر نقاط منتشر میشود (۲۰ درصد موارد) مشکل عمده این است که انتشار سلولهای بدخیم به نواحی مجاور یا دوردست دوطرفه و گاهی هم مخفی است و در معاینه هیچ نشانهای از تورم غدد لنفاوی یا بافت سفت در اطراف گردن و زیر فک دیده نمیشود.
زخمهای مشکوک بیشتر در کدام نقطه از حفره دهان یا زبان دیده میشود؟درمان آن چگونه است؟
ضایعات سرطانی در هر نقطه از دهان از قبیل زبان، کفدهان، سقف دهان، مخاط زیرگونهها و بالشتکهای لپی دیده میشود ولی ضایعات سرطانی روی زبان معمولا در قسمتهای جلوتر و جانبی زبان شایعترند.
قرارگیری ضایعات در دهان از نظر آینده درمانی بسیار مهم است مثلا اگر زخمی روی حاشیه کناری و جلوی زبان باشد، درمان بسیار راحتتر خواهدبود و ممکن است قسمتی از ضایعه و بافت اطراف آن برداشته شود و این موضوع در نحوه تکلم و بلع بیمار تاثیر چندانی نمیگذارد اما زخمهایی که در ناحیه انتهایی زبان هستند، درمان را به مراتب مشکلتر میکنند زیرا جراح مجبور میشود گاهی زبان را از انتها به طور کلی بردارد و در صورت آلودگی بافتهای مجاور آنها نیز برداشته میشوند.
این بیماران دچار مشکلات بلع و متعاقب آن آسپیراسیون (برگشت قطرههای بزاق یا غذا به داخل مجرای ریه) هستند و ممکن است تا آخر عمر تراکئوستومی (بازکردن راهی در نای بیمار) داشته باشند. هر چه بیماری در مراحل اولیهتر کشف شود، درمان موفقتر خواهد بود و بعد از جراحی معمولا شیمیدرمانی یا رادیوتراپی نیز انجام میشود.
چگونگی معاینه شخصی تشخیص سرطان زبان
سر خود را به عقب خم کرده و دهان خود را به طور کامل باز کنید. بدین ترتیب خواهید توانست هر گونه تورم یا تفاوت رنگ با حالت معمولی را بیابید. انگشت خود را برای یافتن هر گونه تورم در سقف دهان حرکت دهید.
به خود نگاه کنید و لمس کنید
سروگردن:
به صورت و گردن خود در آینه نگاه کنید.
به طور طبیعی سمت راست و چپ صورت مشابه هستند.
به دنبال بر آمدگی یا هر گونه تورمی که در یک طرف صورت است بگردید.
صورت:
پوست روی صورت خود را معاینه کنید.
آیا متوجه تغییراتی در رنگ یا اندازه، زخم ها، خال ها یا رشدهایی ( غیر طبیعی ) شده اید؟
گردن:
در طول طرفین و جلوی گردن فشار بیاورید. آیا متوجه حساسیت یا بر جستگی هایی می شوید؟
لب ها:
لب پایین خود را به سمت پایین بکشید و به داخل آن نگاه کنید تا هر گونه زخم یا تغییر رنگی را بیا بید.
سپس با استفاده از شست و انگشت اشاره، لب را از نظر وجود بر جستگی، تورم یا تغییر در قوام لمس کنید.
این کار را برای لب بالا نیز تکرار کنید.
گونه ها:
از انگشتان خود برای کنار کشیدن گونه ها استفاده کنید. بدین ترتیب خواهید توانست داخل را ببینید. به دنبال لکه های قرمز، سفید یا تیره بگردید. انگشت اشاره خود را داخل گونه و شست را در خارج آن قرار دهید. به آرامی گونه و شست را در خارج آن قرار دهید. به آرامی گونه خود را بین انگشتان خود فشار داده و خم کنید تا هد گونه تورم یا حساسیت در لمس را بیابید. این کار را برای هر گونه دیگر نیز تکرار کنید.
سقف دهان:
سر خود را به عقب خم کرده و دهان خود را به طور کامل باز کنید. بدین ترتیب خواهید توانست هر گونه تورم یا تفاوت رنگ با حالت معمولی را بیابید. انگشت خود را برای یافتن هر گونه تورم در سقف دهان حرکت دهید.
دهان و زبان
زبان خود را بیرون آورید و به رنگ و قوام سطح فوقانی آن توجه کنید. به آرامی زبان خود را به جلو کشیده و ابتدا به یک طرف و سپس به سمت دیگر نگاه کنید. به دنبال هر گونه تورم یا تعیییر رنگ بگردید. سطح زیرین زبان را با قرار دادن نوک آن در سقف دهان معاینه کنید.
به کف دهان و سطح زیر زبان نگاه کنید و به دنبال تغییر رنگی باشید که با حالت نرمال خیلی متفاوت است.به آرامی انگشت خود را در سراسر سطح زیرین زبان حرکت دهید تا در صورت وجود هر گونه بر آمدگی یا تورمی، بتوانید آن را لمس کنید.
در صورتی که هر چیزی خارج از روال متداول یافتید، به ویژه اگر آن نشانه ی غیر طبیعی طی دو هفته بهبود نیافت یا بدتر شد، به پزشک مراجعه فرمایید.





 راه انتقال
راه انتقال
 در بزرگسالان و البته خانم های غیر باردار باعث ایجاد مننژيت اوليه و انسفاليت می گردد. افراد مسن تر يا افرادي كه وضعیت ايمني بدن آن ها پايين است، مانند افرادی که دارای پيوند اعضاءباشند ، مبتلايان به لنفوم و ايدز مستعد بيماري هستند . در صورتیکه ليستريا مونوسيتوژنز به سيستم عصبي مركزي حمله کند منجر به بيماري حاد مي شود كه كشندگي آن بسیار بالاست .البته در بين افرادي كه از بيماري بهبود يافته اند، علايم نورولوژيك باقي مي گذارد . مادران باردار بیشتر در معرض خطر ابتلا به ليستريوز هستند. ليستريا مونوسيتوژنز در زنان باردار باعث به وجود آمدن بيماري مشابه آنفولانزا مي گردد كه در صورت عدم درمان، مي تواند به علت ایجاد التهاب جفت و يا پرده آمنيوتيك و عفونت جنين منجر به سقط جنین گردد، تولد نوزاد مرده و يا تولد زودهنگام نیز از دیگر عوارض این بیماری در زنان باردار می باشد زیرا كه اين باكتري قادر است از جفت عبور کند. عفونت لیستریوز در زنان باردار اغلب هیچ علامت مشخصی ندارد و تنها علایمی مشابه آنفولانزا در مدت سه ماهه آخر بارداری ظاهر می گردد. اما تیره شدن مایع آمنیوتیك، دردكمر، تب و لرز، زایمان زودرس و التهاب كلیه و لگن از نشانههای لیستریوز می باشد.
در بزرگسالان و البته خانم های غیر باردار باعث ایجاد مننژيت اوليه و انسفاليت می گردد. افراد مسن تر يا افرادي كه وضعیت ايمني بدن آن ها پايين است، مانند افرادی که دارای پيوند اعضاءباشند ، مبتلايان به لنفوم و ايدز مستعد بيماري هستند . در صورتیکه ليستريا مونوسيتوژنز به سيستم عصبي مركزي حمله کند منجر به بيماري حاد مي شود كه كشندگي آن بسیار بالاست .البته در بين افرادي كه از بيماري بهبود يافته اند، علايم نورولوژيك باقي مي گذارد . مادران باردار بیشتر در معرض خطر ابتلا به ليستريوز هستند. ليستريا مونوسيتوژنز در زنان باردار باعث به وجود آمدن بيماري مشابه آنفولانزا مي گردد كه در صورت عدم درمان، مي تواند به علت ایجاد التهاب جفت و يا پرده آمنيوتيك و عفونت جنين منجر به سقط جنین گردد، تولد نوزاد مرده و يا تولد زودهنگام نیز از دیگر عوارض این بیماری در زنان باردار می باشد زیرا كه اين باكتري قادر است از جفت عبور کند. عفونت لیستریوز در زنان باردار اغلب هیچ علامت مشخصی ندارد و تنها علایمی مشابه آنفولانزا در مدت سه ماهه آخر بارداری ظاهر می گردد. اما تیره شدن مایع آمنیوتیك، دردكمر، تب و لرز، زایمان زودرس و التهاب كلیه و لگن از نشانههای لیستریوز می باشد.
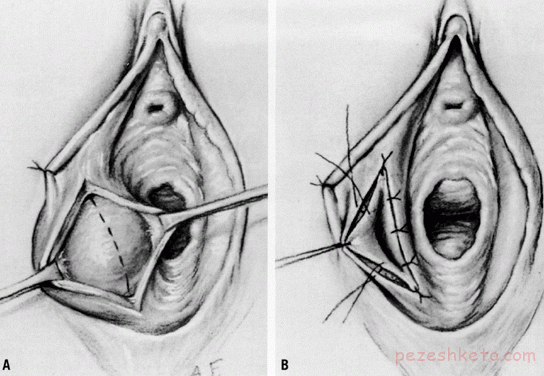 آبسه بارتولن در چه سنی شیوع دارد؟
آبسه بارتولن در چه سنی شیوع دارد؟