سونوگرافی ان اتی یا غربالگری نوبت اول بارداری –
سندروم داون، منگولیسم ویا باصطلاح رایج در ایران عقب ماندگی ذهنی، شایع ترین ناهنجاری ژنتیکی در جهان است که منجر به تولد نوزادی با اختلالات متنوع هوشی و جسمانی می شود؛ به طوری که ضریب هوشی یک بزرگسال مبتلا به سندروم داون، در حدود ضریب هوشی یک کودک ۸ یا ۹ ساله است.
از هر ۱۰۰۰ کودکی که در جهان به دنیا می آید، یک کودک مبتلا به سندروم داون است که این آمار در کشورهای پیشرفته بسیار کمتر است. همچنین هیچ ارتباطی بین نوع رابطه جنسی(مشروع یا نامشروع) با خطر ابتلا به سندروم داون وجود ندارد.
علت دقیق ایجاد این ناهنجاری ژنتیکی کاملاً روشن نیست؛ با این حال آنچه مشخص شده این است که تمام زوجین در خطر تولد کودکی با سندروم داون قرار دارند.
برای مثال اگرچه یکی از عوامل مهم در افزایش خطر سندروم داون، بارداری های بالای ۳۵ سال است، با این حال ۸۰% مبتلایان به سندروم داون از مادرانی متولد شده اند که کمتر از ۳۵ سال سن دارند.
خوشبختانه برای تشخیص به موقع این سندروم در زمان بارداری سالهاست که آزمایش هایی با دقت و صحت بسیار بالا به کار می روند.
دو دسته مهم تر این آزمایش ها شامل ۱. آزمایش های غربالگری(شامل غربالگری سه ماهه اول، غربالگری سه ماهه دوم و غربالگری یکپارچه) و ۲. آزمایش های تشخیصی(شامل CVS و آمنیوسنتز) می باشد.
اگرچه انجام آزمایش های غربالگری اجباری نیست، با این حال با توجه به هزینه قابل قبول آنها، دقت بسیار بالای آنها در تشخیص اختلال احتمالی و البته تبعات سنگین داشتن کودک عقب مانده ذهنی، بسیاری از متخصصین باتجربه زنان و زایمان توصیه می کنند در صورت امکان تمام زنان باردار (بدون توجه به اینکه ازدواج فامیلی کرده اند یا خیر، بالای ۳۵ سال سن دارند یا کمتر) حتماً آزمایش غربالگری را انجام دهند.
 غربالگری چیست ؟
غربالگری چیست ؟
تست های غربالگری ، به مجموعه ای از بررسی های آزمایشگاهی وسونوگرافی گفته می شود که در مراحل مختلف انجام شده و هدف آن هم این است که مادران باردار را از یکسری سندرم ها و نقایص جنینی (نه همه ی نقایص) غربال کرده و آنها را در گروه های کم خطر یا پر خطر قرار دهد .
در کنار هدف اصلی غربالگری ، که تعیین خطر ابتلای جنین به 3 سندرم (داون – ادوارد – پاتو) و نقایص لوله ی عصبی (NTDs) می باشد ، گاهی می توان به صورت جانبی ، به ریسک بیماریهای زیر نیز پی برد:
برآورد خطر بیماری ایکتیوزیس (ichthyosis) با پایین بودن سطح استریول
برآورد خطر بیماری SLOS با پایین بودن سطح استریول
برآورد احتمال ابتلای مادر به مسمومیت بارداری (پره اکلامپسی) با افزایش inhibin-A و B-HCG و AFP و کاهش استریول و PAPP-A
باید بدانید :
غربالگری ، تشخیص نیست .فقط مشخص میکند که کدام مادر ، پر خطر است و نیاز دارد که بررسی شود .
یک غربالگری طبیعی ، هیچ ضمانتی نمی کند که جنین شما کاملا طبیعی و سالم به دنیا بیاید . چون یک سری از نقایص ، اصلا در حیطه ی غربالگری نیست . مثل شکاف کام و …
در مقابل ، اگر مشکلی در نتایج غربالگری دیده شود ، تا زمان انجام یک تست تشخیصی (مثل آمنیوسنتز) ، نظر خاصی نمی شود داد.
غربالگری برای چه کسانی است ؟
با توجه به اینکه نقایص و سندرم های مورد بررسی ، در خانواده هایی که هیچ سابقه ای ندارند ، نیز به میزان کافی دیده می شو د ، بنابراین توصیه می شود همه ی خانم ها در هر سنی ، تست های غربالگری را انجام دهند .
غربالگری مرحله اول
نام های دیگر : دبل مارکر – غربالگری سه ماهه اول
زمان انجام : از 11 هفته و صفر روز تا 13 هفته و 6 روز .
چه چیزی را بررسی میکند : احتمال خطر سندرم داون (تریزومی21) و سندرم پاتو (تریزومی 13) و سندرم ادواردز (تریزومی 18)
شامل : یک آزمایش خون + یک سونوگرافی برای بررسی ضخامت پشت گردن (ان تی – NT ) و وجود استخوان بینی (ان بی – NB )
درباره ی آزمایش خون غربالگری مرحله اول:
نام دیگر آن : آزمایش دبل مارکر
هدف آن ، اندازه گیری 2 هورمون free-B-HCG و PAPP-A خون مادر می باشد .
نیازی به ناشتایی ندارد . مثل آزمایشهای معمولی است که تا کنون انجام داده اید .
در هر ساعت از شبانه روز قابل انجام است .
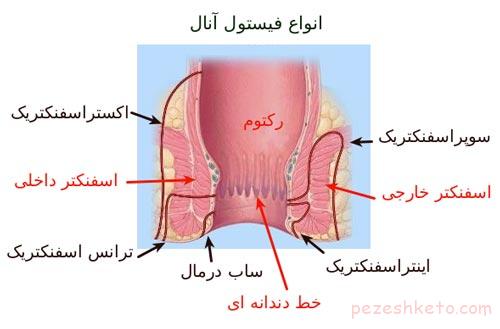
درباره ی سونوی ان تی :
روش انجام آن مثل سونوگرافی های معمولی است (از روی شکم ) . اما در این سونوگرافی ، با روش خاصی ، ضخامت پشت گردن جنین و وجود استخوان بینی در جنین بررسی می شود . این سونوگرافی باید توسط سونوگرافیست ماهری که گواهینامه ی انجام آن را دارد انجام شود . کوچکترین خطایی در اندازه گیری عدد ان تی ، می تواند نتیجه ی غربالگری را تغییر دهد.
سونوگرافی ان تی، بین هفته های 11 تا 14 بارداری انجام می شود
عدد ان تی (ضخامت پشت گردن جنین ) ، در جنین های مبتلا به سندرم داون ، افزایش نشان میدهد .
دیده شدن استخوان بینی ، نشانه ی خوبی است . اما مشاهده نشدن آن ، نیاز به پیگیری مجدد در هفته های آینده دارد.
اگر آزمایشات هیچ مشکلی نداشته باشد ، اما عدد ان تی بالاتر از حد مشخص است، فقط در موارد زیر آزمایشات دقیق تر مثل آمنیوسنتز نیاز است :
عدد ان تی بالای 3 باشد + مادر بالای 35 سال سن داشته باشد.
عدد ان تی بالای 4 باشد + مادر زیر 35 سال سن داشته باشد .
تمام زنان ( در هر سنی ) اگر عدد ان تی بالاتر از 3 و نیم داشته باشند ، باید در 18 تا 20 هفتگی اکوی قلب جنین انجام دهند .
نتیجه ی غربالگری مرحله اول:
نتیجه ی غربالگری بصورت برآوردی از آزمایشات و نتیجه ی سونوگرافی و سن مادر گزارش می شود و این نتیجه به ما می گوید که آیا لازم است مادر تست های تشخیصی دقیق انجام دهد یا نه .
وقتی ریسک غربالگری مرحله اول پایین است ، این بدین معناست که شما از نظر ابتلای جنین به سندرم داون و سندرم ادوراد و سندرم پاتو در گروه کم خطر قرار دارید . اما این خطر درشما ، هنوز صفر نیست . اما به قدری پایین است که ارزش بررسی های دیگر را ندارد .
وقتی ریسک غربالگری مرحله دوم بالاست ، این به این معنی است که احتمال ابتلا در جنین شما به اندازه ای کافی است که ارزشش را دارد بررسی های بیشتری انجام دهید .
 تفسیر جواب غربالگری مرحله اول :
تفسیر جواب غربالگری مرحله اول :
پس از اینکه جواب غربالگری مرحله اول را دریافت کردید ، با توجه به نتیجه ، در یکی از گروه های زیر قرار می گیرید:
1.پرخطر (اسکرین مثبت / غربالگری مثبت / high risk )
اگر عدد ریسک شما 1:50 و بالاتر باشد (مثلا مخرج کوچکتر شود .مثل 1:42 ) در گروه پرخطر هستید و باید آزمایشهای اختصاصی تر برای تشخیص قطعی انجام دهید .
2.ریسک متوسط
اگر نتیجه ی غربالگری شما عددی بین 1:50 و 1:200 باشد ، شما در گروه خطر متوسط قرار دارید . برای این گروه ، می توانیم صبر کنیم تا 15-16 هفته تا تست ترکیبی (سکوئنشنال) را انجام دهند .
3.کم خطر (اسکرین منفی /غربالگری منفی /low risk )
اگر نتیجه ی نهایی ریسک کمتر از 1:200 را نشان دهد ، (مثلا 1:2500) ، نیازی به کار خاصی نیست . این مادر فقط جهت بررسی نقایص لوله ی عصبی (مغز و نخاع) ، در هفته های 15-16 به آزمایشگاه ارجاع داده می شوند تا میزان آلفافیتوپروتیین محاسبه شود .




 تفسیر جواب غربالگری مرحله اول :
تفسیر جواب غربالگری مرحله اول :