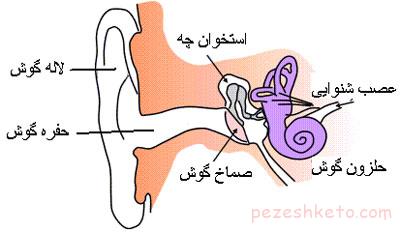
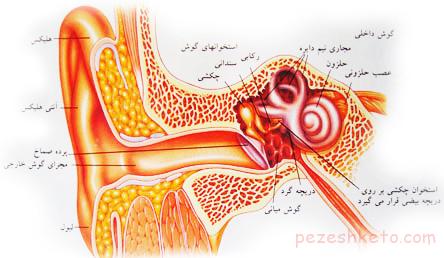
معرفی بیماریهای گوش – در این بخش از سایت پزشک تو درباره بیماریهای گوش می پردازیم . بیماریهایی شامل : اوتیت خارجی , میرنژیت تاولی ,اسکلروز تمپان , ضربه به گوش ,اوتیت میانی , کلستاتوم ,فلج عصب صورتی ,لابیرنتیت
اوتیت خارجی
اصطلاحی است عام برای بیماریهای التهابی لاله و مجرای گوش .انواع عفونی آن ممکن است توسطباکتریها یا قارچی ایجاد شوند. در مرحله خفیف بیمار از گوش درد شکایت میکند و ممکن است تب مختصری داشته باشد ولی در مرحله شدید ممکن است نصف سربیمار دردناک باشد.
 میرنژیت تاولی
میرنژیت تاولی
این عارضه گاهی در اثر عفونت لایه های پرده گوش ایجاد میشود. در این حالت تاولهایی که ممکن است مایع سرمی یا خونی داشته باشند روی پرده گوش دیده میشوند. ابن عارضه دردناک است .
اسکلروز تمپان
در اثر بیماری دراز مدت گوش میانی ، روی پرده گوش رسوبات کلسیمی ظاهر میشود که به صورت گچ سفید در یک یا چند ناحیه پرده گوش دیده میشود. اگر تمام پرده گوش یا قسمت اعظم آن دچار این حالت شود در انتقال صدا مانع ایجاد کرده و کم شنوایی به تعداد مختصر یا متوسط ایجاد خواهد شد و اگر فقط قسمتی از پرده مبتلا شود تاثیر چندانی در شنوایی نخواهد داشت.
ضربه به گوش
در اثر صدای انفجار یا سیلی خوردن به گوش ، ممکن است پرده گوش پاره شود . این عارضه غالباً با درد زیاد و خونریزی و گاه با وزوز گوش یا سرگیجه نیز همراه است . در صورت وجود سرگیجه و کم شنوایی شدید باید مشکوک به گسیختگی استخوانچه ها یا پارگی پنجره کردشد.
اوتیت میانی
این عارضه معمولاً متعاقب انسداد شیپور استاش ایجاد میشود و در غالب بیماران با عفونت راههای فوقانی تنفسی همراه است. شکایت بیماران درد در گوش و کم شنوایی مختصر می باشد. که اگر این بیماری در مراحل اولیه درمان نگردد عفونت بیشتر شده و به پارگی پرده گوش می انجامد. اوتیت میانی در 2 سال اول زندگی کودکان بیشتر است که دلیل آن باید فقدان ایمنی و دندان درآوردن ، که کودک را بیشتر در معرض بیماری قرار میدهد و کوتاه و گشاد بودن شیپور استاش در کودکان باشد.ضمناً کوک که معمولاً در حالت خوابیدن بطری شیر را می مکد ، بعد از خوردن شیر اگر آن را بالا آورد یا استفراغ کند، ممکن است شیر از راه شیپور استاش وارد گوش میانی شود و ایجاد اوتیت میانی نماید.
کلستاتوم
سلولهای اپی تلیان لایه خارجی پرده صماخ ممکن است بر اثر سوراخ شدن پرده از مجرای گوش خارجی وارد گوش میانی شوند. این سلولی در گوش میانی تکثیر می یابند و سطح اپی تمپان را ممکن است بپوشانند. به تدریج که این اپی تلیوم نمد میکند، پوسته ریزی میکند ودر نتیجه کراتین و اجرای سلولی در درون حفره گوش میانی جمع میشوند و به صورت توده ای براق و مروارید رنگ درمی آیند. در این مرحله ازدیاد حجم کلستاتوم و فشار ناشی از آن و وجود عفونت باعث نکروز استخوان و از بین رفتن سقف گوش میانی ، خورده شدن استخوان لابیرنت و یا از بین رفتن دیواره استخوانی سلولهای هوایی زایده ،ستوئید و دیواره استخوانی سینرس سیگموئید میشود. ازآنجا که سلولهای اپی تلیال در خودگرانولهای کلسترول جمع می کنند ، این توده را کلستاتوم می خوانند.
فلج عصب صورتی
فلج عصب صورتی از عوارض شایع اوتیت میانی چرکی نیست ولی ممکن است متعاقب اوتیت میانی چرکی حاد یا مزمن ایجاد شود. دلیل بروزاین عارضه را خورده شدن استخوان مجرای فالوپ و فشار و تورم حاصله از آن برروی عصب صورتی می باشد.
لابیرنتیت
عفونت گوش میانی یا از راه پنجره بیضی و پنجره گرد به لابیرنت نفوذ میکند و یا بعد از ساییدن و خوردن بافت استخوانی مجرای نیمدایره ای افقی یا احتمالاً مجرای نیمدایره خلفی به وسیله کلستاتوم و ایجاد فیستول در این مجرا، در لابیونت منشر میشود. علایم آن عبارتند از : حملات سرگیجه، تهوع و استفراغ، اختلالات تعادلی و نسیتاگموس خودبخودی. کم شنوایی در این حال شدید و پیشرونده نیست و معمولاً بهبود می یابد.
اتواسکروز
گوش درونی به وسیله دو لایه مشخص استخوان احاطه شده است. لایه درونی را به نام کپسول خوانده میشود، از استخوان متراکمی تشکیل یافته است که از کپسول غضروفی کیسه گوشی جنین به وجود می آید. دور این استخوان زاده از غضروف را استخوان دیگری فرا گرفته که از تیغه های معمولی استخوانی تشکیل یافته است. در ابتدا استخوان سالم از بین می رود و جذب میشود و جای آن را بافت پر عروق اسفنجی استخوان مانندی می گیرد. این جریان در طول عروق خونی پیش میرود و با گذشت زمان این استخوان تازه سفت تر و ضخیم تر و کم عروق تر میشود. این استخوان تازه دور صفحه پایه استخوان رکابی را می گیرد و مانع از حرکت آن، یعنی انتقال صوت به گوش درونی می شود و در نتیجه کم شنوایی انتقالی پدید می آید. شیوع این بیماری در زنان بیشتر است. سابقه خانوادگی مشخصی در این بیماران وجود دارد و حدود 50 درصد از آنان تاریخچه کم شنوایی در یک یا چند نفر از افراد خانواده شان را میدهند . بروز این بیماری بین سنین 18 تا 30 سالگی است ولی ممکن است زودتر نیز اتفاق افتد. همچنین به نظر میرسد که بروز کم شنوایی رابطه نزدیکی با آغاز بلوغ و دوران حاملگی داشته باشد.
کم شنوایی ناشی از مسمومیتهای دارویی
کم شنوایی ناشی از مسمومیتهای دارویی اهمیت خاصی دارند زیرا مصرف داروهای مختلف در زمان، فراوان است و در نتیجه کریهای ناشی از مسمومیتهای دارویی رو به ازدیادند. داروهاس سمی برای گوش بیشتر از خانواده آمینوگلیکوزیدها هستند. از قبیل استرپتومایسین (که اختصاصاً بر روی لایبرنت تعادلی تاثیر میکند و در ابتدا وزوز گوش و سرگیجه ایجاد می نماید ولی مصرف زیاد آن پس از مدتی روی حلزون شنوایی تاثیر میکند.) دی هیدرواسترپتومایسین (که اختصاصاً سمیت شدید بر روی حلزون شنوایی دارد) کانامایسین(سمیت بر روی حلزون شنوایی دارد) کنین(اثر سمی خاصی بر روی حلزون دارد و ممکن است کری و وزوز گوش ایجاد کند) سمیت سالیسیلات موقتی است و با قطع دارو شنوایی به حالت عادی برمیگردد. آرسنیک و سرب موجب آسیب عصب هشتم و حلزون میشود. داروهایی که اثر سمی بر گوش دارند: Chloroquine – Quinine-Quinidine- Ethacrynic acid- Furosemide-Salicylates- Chlorampheni Col- Streptomycin- DithydrostreptomyCin- KanamyCin- NeomyCin- GentamyCin- TobarmyCin- VancomyCin
پیرگوشی
پرسبیکوز اصطلاحی است برای کم شنوایی که همراه با بالارفتن سن پیش می آید. این عارضه شاید به علت آترونی سلولهای عقده مارپیچی و سلولهای ثرکدار ارگان کرتی، لایه عروقی ، سخت شدن غشای قاعده ای ، اختلال متابولیک در آندرلنف و بالاخره دژنداسیون تارهای عصب شنوایی و آتروفی مغز باشد. این تغییرات همزمان با پیرشدن سایر ارگانهای بدن شروع میگرددو پیش میرود. علت مشخصه پیرگوشی کم شنوایی تدریجی و پیشرونده دو طرفه است. کم شنوایی در بیشتر موارد اول از فرکانسهای بالا شروع می کند و به تدریج فرکانسهای متوسط و به ندرت فرکانسهای پایین را می گیرد.
ناشنوایی در کم کاری غده تیروئید
هیپوتیروئیدسیم مادرزادی باعث کری حسی – عصبی میشود که غالباً شدید است و حتی با معالجه هم قابل برگشت نیست . کم شنوایی هیپوتیروئیدسیم اکتسابی نیز حسی – عصبی است ولی شدت آن کمتر و قابل برگشت است. علت این که چگونه هیپوتیروئیدسیم باعث کری میشود به نظر میرسد تغییرات پرده ریسز در عضو کرتی باشد.
ناشنوایی های شغلی
ناشنواییها یا کم شنواییهای شغلی ممکن است به علل زیر عارض شوند:
صدمات مکانیکی
صدمه به علت صدای زیاد
صدمات مکانیکی ممکن است در اثر انفجار، گرمای زیاد یا ضربه خوردن به سر ایجاد شوند که در نتیجه آنها ممکن است بیمار دچار یک یا چند عارضه زیر شود:شکستگی مجرای استخوانی گوش خارجی
پارگی پرده گوش
گسیختگی استخوانچه
صدمه یا انهدام گوش درونی
عارضه فوق ناشی از ضرب دیدگی ، خونروی یا پارگی بافتهای نرم حلزون شنوایی یا دستگاه دهلیزی می باشند. در شکستگی مجرای استخوانی خارجی خونریزی از گوش مشاهده میشود. کم شنوایی انتقالی مختصری نیز به علت تجمع لخته خون در مجرا، دیده شده است. در پارگی پرده صماخ خونریزی از گوش، درد (که ممکن است ابتدا خفیف و سپس شدیدتر شود) به اضافه کم شنوایی انتقالی مختصر یا متوسط وجود خواهند داشت. در گسیختگی استخوانچه ها ممکن است علایم فوق به اضافه کم شنوایی که متوسط یا شدید خواهد بود، وجود داشته باشد. درصدمه گوش درونی، سرگیجه و ناشنوایی یا کم شنوایی شدید از مشخصات صدمه گوش درونی است . ممکن است سرگیجه همراه با نسیتاگمرس ، تهوع و استفراغ باشد.سندروم منیر
سندروم منیریا هیدروپس آندولفناتیک باعث ایجاد کم شنوایی مواج از نوع حسی – عصبی میشود. این کم شنوایی از فرکانسهای پایین شروع میشود و به تدریج فرکانسهای بالاتر و بالاخره همه فرکانسها را در برمیگیرد . همراه با هر حمله بیماری، شنوایی کم میشود و پس از چندی دوباره به طور کامل یا ناقص بهبود می یابد و در مرحله بعدی دوباره تکرار میشود. با پیشرفت بیماری و پس از هر حمله ، مقداری از کم شنوایی حسی – عصبی حاصله باقی می ماند و این کاهش به مرور بر روی هم جمع شده و به تدریج شنوایی حتی بطور کامل و دایم از دست میرود. کم شنوایی مواج به این معنی است که شنوایی کم و زیاد میشود و مثل موج بالا و پایین می رود تا این که کاملاً از دست برود. در این بیماران پدیده افزایش شدت صوت و دو شنوایی نیز وجود دارد.
کری در تومور عصب شنوایی
تومور عصب شنوایی (لزروم اکوستیک) عارضه ای است نادر ولی به سبب اهمیتی که دارد باید توجه مخصوص نسبت به آن مبذول داشت. تشخیص زودرس این بیماری را میتوان با کری یکطرفه یا وزوز گوش معین کرد. معمولاً اولین علامت این بیماری وزوزگوش است . ناشنوایی ممکن است ماهها یا سالها بعد از پدید آمدن وزوز گوش عارض شود.در مراحل پیشرفته سرگیجه ای دایمی بروز می کند و سرانجام عصب صورتی دچار فلج میشود. علت فلج صورت آن است که عصب هفتم مغزی نیز ، همراه با عصب هشتم در مجرای داخلی گوش تحت فشار قرار می گیرد. نوع کم شنوایی در این بیماری حسی عیبی است و ممکن است در اوایل بیماری که فشار بر عصب در مجرای داخلی چندان شدید نیست باعث کم شنوایی مواج و سرگیجه های شبیه بیماری منیر بشود.
کری ناگهانی
دلیل بسیاری برای کری ناگهانی یکطرفه، ذکر شده اند. این کری از نوع حسی – عصبی است و ممکن است خفیف ، متوسط یا شدید باشد و بجز در مواردی ، علت حقیقی آن به اشکال قابل شناخت است و در این صورت آن را تحت عنوان ایدیوپاتیک یا ناشناخته می آورند. علل احتمالی این بیماری عبارتند از:
آسیب و پارگی لابیرنت شنوایی
پس از عمل جراحی
داروهایی که برروی گوش اثرسمی دارند
عفونتهای میکروبی از قبیل لابیرنت چرکی، سیفیلیس لابیرنت و منتژیت
عفونتهای ویروسی مانند ویروس اوریون ، ویروس سرخک، ویروس آبله
لوزوم اکوستیک و تومورهای زاویه مخچه و پایه مغز
بیماریهای خود ایمنی
با در نظر گرفتن لیست فوق مشکل تعیین علت واقعی بیماری روشن میشود، زیرا بجز چند مورد مانند تومور اکوستیک یا پارگی و صدمه لابیرفت، تشخیص قطعی تقریباً غیرممکن است و باید بر روی سایر علایم و آثار تکیه کرد که البته میتوانند همزمان با کری ناگهانی در بدن وجود داشته و اصلاً عامل ایجاد این وضعیت باشند. به این جهت بهتر است در مواردی که نمیتوان علت قطعی کری ناگهانی را یافت، عارضه را ایدیوپاتیک تلقی کرد و از تمسک به سبب شناسی ویروسی یا عروقی احتراز نمود. در این بیماری باید سریعاً به پزشک مراجعه شود تا دارو درمانی شروع شده و امید این باشد که شنوایی به حالت طبیعی باز گردد.وزوز گوش
وزوز گوش نشانه ای است غالباً ذهنی یا باطنی، یعنی صدایی است که بیمار در گوش خود میشنود و دیگران آن را نمی شنود ولی به ندرت ممکن است پزشک با به کاربردن وسایل خاصی موفق به شنیدن این صدا شود که در این صورت آن را وزوز واقعی می نامند. این صدا ممکن است شبیه صدای زنگ زدن یا سوت زدن یا صدای ریزش آب باشد که به طور مداوم یا منقطع در گوش شنیده میشود. این صداها ممکن است در روز به علت مشغول بودن شخص چندان آزاردهنده نباشد و فقط در خلوت و شبها باعث ناراحتی و بیخوابی بیمار شود . وزئز گوش وقتی مداوم و شدید باشد، ممکن است عملاً مانع شنوایی شود و به قدری مزاحمت فراهم کند که نوروز یا حتی تصمیم به خودکشی بیانجامد. شدت این صداها اغلب کم است و در حدود 5 یا 10 دسی بل می باشد. وزوز گوش غالباً علامت بیماریهای گوش و گاه نخستین علامت این بیماریی است و برای یافتن علت عارضه معاینات دقیق گوش و دیگر قسمتهای بدن باید انجام گیرند. مع ذلک در بسیاری موارد علت عارضه را نمی توان شناخت.
سرگیجه
حالاتی را که بیماران از آن به سرگیجه تعبیر می کنند، در اصطلاح پزشکی همیشه سرگیجه حقیقی نیست بلکه از لحاظ مفاهیم پزشکی این حالات بر دونوع اند:
سرگیجه حقیقی:در سرگیجه حقیقی یا سرگیجه دورانی بیمار در حالیکه ثابت است می پندارد که پیرامونش به عقب و جلو یا بالا و پایین حرکت می کند یا می چرخد یا مثل اینکه در قایقی نشسته و بر روی امواج بالا و پایین میرود همچنین گاه بیمار حس میکند که پیرامونش ثابت است ولی خودش در حال چرخش یا افتادن است.
گیجی یا سرگیجه غیر دورانی: شامل حالات خفیفتری است که بیمار از آنها به عنوان سرگیجه یا دو شکایت میکند مانند احساس فشار در سر ، سیاهی رفتن چشم، منگی، گیجی ، بهت ، بیهوشی موقت این حالات را که میتوان آنها را سرگیجه کاذب نامید.
علل ایجاد سرگیجه :
سرگیجه بر اثر اختلال فیزیولوژی طبیعی عضوهای زیر ایجاد میشود:چشمها
ستگاه دهلیزی که شامل لابیرنت تعادلی گوش داخلی، عصب هشتم و هسته های دهلیزی مغز است.
مخ و مخچه
سرگیجه حقیقی به علت اختلال عمل لابیرنت تعادلی عارض میشود. اختلالهای عصب هشتم و هسته های دهلیزی ممکن است سرگیجه حقیقی ایجاد کنند، ولی شدت سرگیجه در این حال کمتر از سرگیجه های ناشی از لابیرنت تعادلی گوش داخلی است. از این گذشته سرگیجه های ناشی از اختلالهای عصب هشتم و هسته های دهلیزی ممکن است با نیستا گمرس و تهوع همراه باشند یا نباشند. اختلال چشم ها معمولاً سرگیجه غیر دورانی کاذب ایجاد میکنند.
 علائم آسیب شیمیایی
علائم آسیب شیمیایی









 متابولیسم بدن مادر در طی بارداری چه تغییرات مثبتی می کند؟
متابولیسم بدن مادر در طی بارداری چه تغییرات مثبتی می کند؟