روشهای درمان سرطان واژن –
جراحی سرطان واژن
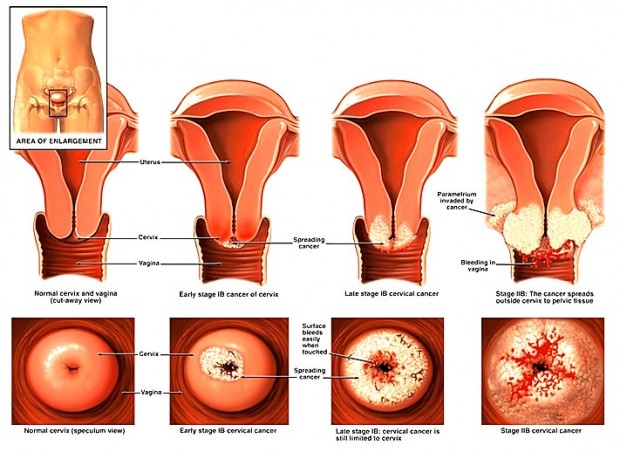
نخستین گام در درمان زنانی که در مراحل اولیه سرطان واژن قرار دارند، جراحی می باشد. همچنین از جراحی سرطان واژن برای درمان سرطان هایی که با پرتو درمانی مداوا نمی شوند نیز استفاده می شود.
روش های جراحی
 می توان روش های گوناگونی برای درمان سرطان واژن بکار برد :
می توان روش های گوناگونی برای درمان سرطان واژن بکار برد :
برش موضعی- در این روش جراح تومور و مقداری از بافت طبیعی پیرامون آن را بیرون می آورد. می توان غدد لنفاوی مجاور را بیرون آورد و آن را از بابت یاخته های سرطانی آزمایش کرد.
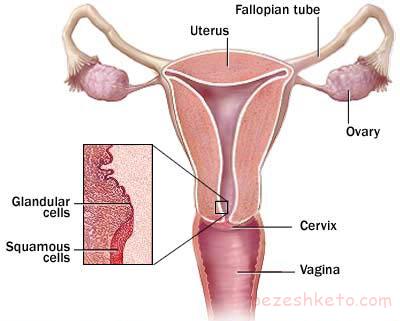
Vaginectomy- در این روش جراحی سرطان واژن، پزشکان واژن و در برخی از موارد، بافت نگهدارنده آن را نیز بیرون می آورند.
Trachelectomy- در این روش، دهانه رحم برداشته می شود ولی رحم باقی می ماند. این روش گاهی برای درمان سرطان واژن که در بخش بالایی واژن نزدیک به دهانه رحم بوجود می آید، بکار می رود.
بیرون آوردن رحم (Hysterectomy)- درخلال انجام این عمل، دهانه رحم و رحم بیرون آورده می شود. در hysterectomy رادیکال، همه بافت پیرامونی، بخش بالایی واژن و غدد لنفاوی درون لگن خاصره نیز برداشته می شود. ممکنست که در مورد زنان جوان، تخمدان ها را باقی بگذارند تا باروری بیمار حفظ شود. در مورد زنان مسن تر، تخمدان ها را بیرون می آورند.
ترمیم واژن- در مواردی که لازم به بیرون آوردن واژن باشد، بافت هایی از سایر بخش های بدن را می توان برای بازسازی یک واژن جدید استفاده کرد.
Lymphadenectomy- که به عنوان قطع کردن غدد لنفاوی نیز شناخته می شود، برای بیرون آوردن غدد لنفاوی کشاله ران و لگن انجام می شود تا تعیین شود که آیا سرطان گسترش پیدا کرده است یا نه.
عمل Extenteration لگن- درخلال این جراحی گسترده سرطان واژن، رحم، دهانه رحم، واژن، تخمدان ها، مثانه، راست روده و غدد لنفاوی مجاور را می توان برداشت که این بستگی به گستردگی سرطان دارد. از بافت جای دیگری از بدن برای بازسازی واژن استفاده می شود و ادرار و مدفوع در کیسه هایی در بیرون بدن گردآوری می شود. این عمل بندرت برای درمان سرطان واژن استفاده می شود ولی ممکنست درصورت برگشت سرطان پس از پرتو درمانی، مورد نیاز باشد و یا در مواردی که نتوان از پرتو درمانی استفاده کرد.
پرتو درمانی سرطان واژن
معمولا پرتو درمانی نخستین گام در درمان سرطان واژن است. از پرتو درمانی برای از بین بردن یاخته های سرطانی، کوچک کردن تومور و نیز رهایی از مشکلات ناشی از سرطان استفاده می شود. در مراکز درمانی از دو نوع پرتو درمانی با هدف گیری بالا برای بیماران سرطان واژن که در مراحل پیشرفته سرطان قرار دارند، استفاده می شود.
با هدف گیری دقیق توسط پرتو درمانی می توان ضمن جلوگیری از تابش پرتوها به بافت سالم، از دوزهای بالاتر تابش و با دقت بیشتری برای از بین بردن تومور مغزی استفاده کرد.
دوزهای تابشی بالایی برای یاخته های سرطانی واژن استفاده می شود و این درحالیست که بافت سالم از پرتوها به دور می ماند. با تمرکز مستقیم تابش بر روی تومور، این مداوا خطر ابتلاء به عوارض جانبی متداول گوارشی و عملکرد جنسی مرتبط با پرتو درمانی سرطان واژن را کاهش می دهد.
دو نوع پرتو درمانی برای بیمارانی که دچار سرطان واژن هستند، بکار می رود :
پرتو درمانی با تابش بیرونی (EBRT): پرتوهای با انرژی بالا به یاخته های سرطان واژن از بیرون بدن تابانده می شود و این کار با استفاده از دستگاه هایی با فناوری های گوناگون انجام می شود.
پرتو درمانی با شدت تنظیم شده (IMRT)
TomoTherapy
Brachytherapy با دوز بالا (پرتو درمانی داخلی): دوزهای بالای تابش از تجهیزات کاشته شده در نزدیک یا در درون تومورهای واژن به این تومورها تابانده می شود.
می توان brachytherapy را با پرتو درمانی با تابش بیرونی (EBRT) و شیمی درمانی برای درمان سرطان واژن در مراحل اولیه آن بکار برد. از پرتو درمانی می توان به تنهایی و یا در ترکیب با شیمی درمانی استفاده کرد. این می تواند درمان مقماتی باشد و یا می توان آن را برای کوچک کردن تومورهای بزرگی که نمی توان آنها را با جراحی برداشت، استفاده کرد و یا برای کاهش مشکلاتی که در اثر گسترش سرطان بوجود آمده است.
پرتو درمانی با تابش بیرونی (EBRT) برای سرطان واژن
نوع مقدماتی پرتو درمانی که در برخی از مراکز درمانی برای سرطان واژن استفاده می شود، EBRT است. در روش EBRT پرتوهایی با انرژی بالا به تومورها می رسد که این کار با استفاده از یک نوع دستگاه ویژه پرتو ایکس است که شتاب دهنده خطی نامیده می شود. این دستگاه امکان پرتو درمانی از همه زاویه ها را می دهد و پرتوها را با شکل تومور هماهنگ می کند.
درمان سرپایی با EBRT
یکی از مزایای پرتو درمانی با تابش بیرونی آنست که می توان آن را بصورت سرپایی و بدون بستری شدن انجام داد. هر پرتو درمانی با این روش را می توان فقط در چند دقیقه انجام داد و لازمست که این کار پنج روز در هفته انجام شود و تا شش یا هشت هفته ادامه یابد.
همچنین پرتو درمانی ریسک های متداول جراحی را ندارد، ریسک هایی از قبیل خون ریزی، درد پس از عمل و یا حمله قلبی و یا لخته شدن خون.
چندین روش جدید EBRT برای سرطان واژن وجود دارد :
پرتو درمانی با شدت تنظیم شده (IMRT)
TomoTherapy® HI-ART
پرتو درمانی با شدت تنظیم شده (IMRT) برای سرطان واژن
پرتو درمانی با شدت تنظیم شده (IMRT) یک سیستم بسیار پیشرفته است. از این روش برای درمان موارد سرطان واژن در حالتی که دور از دسترس باشد، استفاده می شود و دقت بالاتری نیز نسبت به پرتو درمانی سنتی دارد. درنتیجه می توان از دوزهای بالاتر تابش بدون آسیب رسیدن به بافت سالم پیرامونی استفاده کرد.
IMRT با پرتو درمانی مرسوم برای سرطان واژن چندین تفاوت دارد. در IMRT این ویژگی ها وجود دارد :
از نرم افزار نیرومند و پیشرفته ای استفاده می کند تا برنامه درمانی دقیق تری انجام شود و دوز دقیقی از تابش براساس سایز تومور، شکل تومور و موقعیت آن بدست آید.
دوز تابش با شکل سه بعدی واقعی که از تومور بدست می دهد و شامل شکل های مقعر و پیچیده ای است.
تنظیم شدت پرتوهای تابشی درخلال درمان با دقت لیزری انجام می شود.
TomoTherapy برای سرطان واژن
TomoTherapy یکی از پیشرفته ترین معالجات موجود است. اگر بیمار ماکزیمم دوز پرتو درمانی را گرفته باشد و یا تومور در منطقه ای دور از دست قرار داشته باشد، می توان این روش را توصیه کرد.
پیش از هرگونه درمان با TomoTherapy، تیم پرتو درمانی یک سی تی اسکن انجام می دهد تا تصویری سه بعدی از تومور و پیرامون بدست آید. سپس تنظیمات بیشتری انجام می شود تا برنامه درمانی با سایز تومور و موقعیت تومور در آن روز خاص تنظیم شود. این مورد کمک می کند تا از هدف گیری هرچه دقیق تر تومور توسط پرتوها مطمئن شویم درحالی که بافت ها و اندام های سالم از تابش به دور می مانند.
درخلال پرتو درمانی، جهت، شدت و شکل پرتوها همزمان تنظیم می شوند. TomoTherapy از شیوه انقلابی ” slice therapy” استفاده می کند بدین گونه که هریک از لایه های تومور در یک زمان پرتودهی می شود. این بدان معنی خواهد بود که مقادیر قابل تغییری از تابش را می توان به بخش های گوناگون تومور تاباند.
با TomoTherapy برای سرطان واژن، تیم پرتو درمانی می تواند موارد زیر را انجام دهد :
دوزهای تابشی دقیق و نیرومندی را از 360 درجه ارائه می دهد.
تومورهای دور از دسترس را با پرتوهایی نیرومند و دقیق مداوا می کند.
بافت نگهدارنده را از رسیدن پرتوها به دور نگه می دارد و این کار با تائید شکل و موقعیت تومور درست چند ثانیه پیش از آغاز مداوا انجام می دهد.
Brachytherapy با دوز بالا (HDR) برای درمان سرطان واژن
Brachytherapy با دوز بالا (HDR) شکلی نو از پرتو درمانی داخلی است که در برخی مراکز پیشرفته پزشکی برای درمان سرطان واژن ارائه می شود.
در این نوع brachytherapy ، پزشک اپلیکاتور ویژه ای را درون واژن قرار می دهد. پیش از آغاز هر جلسه درمانی، تیم پرتو درمانی موقعیت اپلیکاتور را با دقت میلیمتری چک می کند. سپس در درون اپلیکاتور تعدادی قرص رادیواکتیو قرار می دهند. تابش دقیقی به حالت سه بعدی به واژن داده می شود.
در هدایت کامپیوتری کنترل می شود که (1) قرص های رادیواکتیو تا چه حد در اپلیکاتور پیش می روند تا موقعیت تومور را با دقت هدف بگیرند؛ (2) قرص ها تا چه اندازه در اپلیکاتور باقی می مانند و پرتوهای خود را آزاد می کنند. با میله هایی که بخوبی کار گذاشته شده باشند، HDR brachytherapy می تواند فقط در چند دقیقه درمان دقیقی برای سرطان واژن بدست دهد. پرتوهای تابیده شده به تومور، دوز ماکزیممی دارد و این درحالیست که بافت سالم، کم ترین تابش را دریافت می کند.
برخی از سودمندی های بالقوه brachytherapy با دوز بالا اینها هستند:
برای سرطان واژن، درمان به شیوه brachytherapy بجای 5 تا 7 هفته ای که با پرتو درمانی خارجی به درازا می کشد، تنها چند روز زمان می برد. براساس نوع و مرحله پیشرفت سرطان، HDR brachytherapy را می توان با دیگر روش های درمانی از قبیل TomoTherapy یا Interventional Pulmonology ترکیب کرد که این خود می تواند زمان های درمان را تغییر دهد.
پرتوهای تابشی در داخل واژن هدف گیری می شوند و موقعیت و شدت تابش کنترل می شود و دقتی شگرف و تمرکز دوز ماکزیممی را ارائه می دهد.
قرار گرفتن بافت سالم و اعضاء مجاور بدن در معرض تابش، به حداقل می رسد و یا از بین می رود و عوارض جانبی گوارشی و نیز عوارض جانبی مربوط به عملکرد جنسی بیمار کاهش می یابد.
شیمی درمانی سرطان واژن
برای بیشتر بیمارانی که سرطان پیشرفته واژن دارند، شیمی درمانی و پرتو درمانی را به عنوان نخستین گام در درمان سرطان واژن با هم ترکیب می کنند. در شیمی درمانی از دارو برای نابود کردن یاخته های سرطانی بدن استفاده می شود. می توان شیمی درمانی هفتگی را با دو نوع پرتو درمانی ترکیب کرد: پرتو درمانی با اشعه خارجی (EBRT) و Brachytherapy با دوزبالا (HDR) .
گزینه های درمانی برای عودت سرطان واژن
بسیاری از بیماران در ابتدا شیمی درمانی می گیرند. پزشکان سرطان واژن را با یک شیوه تهاجمی ابتکاری مداوا می کنند و هنگامی که معالجات استاندارد کافی نباشد، ترکیبات دارویی شیمی درمانی را امتحان می کنند.
از برش مولکولی تومور برای شناسایی داروهایی استفاده می شود که احتمالا موثرتر هستند بنابراین می توان معالجات متمرکزتری را از همان نخست فراهم ساخت.
تغذیه درمانی برای سرطان واژن
بسیاری از بیماران دارای سرطان واژن دچار مشکلات گوارشی هستند. تیم تغذیه درمانی به بیمار کمک می کند تا قوی بماند، از نظر تغذیه متعادل باشد و به هنگام مبارزه با بیماری، آسایش داشته باشد.
متخصص تغذیه، وضعیت غذایی بیمار را از آغاز درمان سرطان واژن تا پایان آن زیرنظر می گیرد و در صورت نیاز اصلاحاتی در برنامه غذایی او انجام می دهد تا بتواند عوارض جانبی و توقفات درمان را کاهش دهد.
متخصص تغذیه ارزیابی کاملی انجام می دهد تا کالری و پروتیئن مورد نیاز روزانه بیمار را تعیین کند. پرونده پزشکی بیمار، وضعیت بیماری و طرح درمانی او بررسی می شود تا بتوان درخلال مراقبت های پزشکی، غذاهایی مقوی برای او توصیه کرد.
کنترل عوارض جانبی به کمک تغذیه درمانی
جراحی، درمان متداولی برای سرطان واژن است، بیماران اغلب نیاز به کنترل قند خون پس از جراحی دارند چون استرس می تواند قند خون را افزایش دهد. استروئیدها اغلب برای کاهش عوارض جانبی شیمی درمانی ازقبیل تهوع استفاده می شوند و خود می توانند قند خون را افزایش دهند. متخصص تغذیه درخلال درمان به کنترل قند خون کمک می کنند.
در مورد بیماران سرطان واژن که زیر معالجات تهاجمی قرار می گیرند و نمی توانند نیازهای غذایی خود را از راه دهان دریافت کنند، تیم تغذیه درمانی گزینه های جایگزینی را از قبیل لوله غذا رسان فراهم خواهند کرد.
مدیریت و کنترل درد سرطان واژن
بسیاری از بیمارانی که سرطان واژن دارند، در اثر معالجات قبلی به عوارض جانبی از قبیل درد دچار هستند. مسئولین مدیریت درد با بهره گیری از ابزارهای گوناگونی از قبیل شاخص های مدیریت درد و یک سری نشانه ها، درد را ارزیابی می کنند. به سخنان بیمار گوش می دهند تا محل دقیق درد را پیدا کنند و گام هایی مناسب برای کنترل آن بردارند.
در مورد بیماران سرطان واژن، درد به علل گوناگونی پدید می آید که شامل عوارض جانبی جراحی یا شیمی درمانی می باشد و نیز مواردی که از قبیل وجود داشته است از جمله سردردها یا درد معده. مسئول مدیریت درد، برنامه ای ویژه هر بیمار تهیه می کنند که براساس تجویزات صادر شده و نیز اصلاحات انجام شده در برنامه درمانی بیمار می باشد.
همچنین به بیمار کمک می شود تا عوارض جانبی احتمالی سرطان واژن بر روی عملکرد جنسی بیمار مورد توجه قرار گیرد، عوارضی از قبیل درد، خشکی واژن و یا کاهش میل جنسی. مسئول مدیریت درد با بیمار به تنهایی و یا با او به همراه همسرش ملاقات می کند.
گنجاندن مدیریت درد در برنامه مراقبت از بیمار
درخلال مراقبت از بیمار، مسئول مدیریت درد بصورت مداوم درد او را ارزیابی خواهد کرد. می توان از یک مقیاس مدیریت درد بهره گرفت که به ما می گوید عملکرد درد بیمار در طی روز چگونه بوده است. سپس برنامه درمانی بر طبق نتایج بدست آمده اصلاح خواهد شد.
از بیمار خواسته می شود تا جایی که ممکنست فعالیت های روزمره خود را ادامه دهد. مسئول مدیریت درد، تجویزات خود را تنظیم خواهد کرد تا بتواند تعادلی بین رهایی از درد و خلاصی از بیماری فراهم سازد.
تیم مدیریت درد کاملا با دیگر معالجات مربوط به بیمار هماهنگ است. مدیریت درد علاوه بر دارو می تواند یک یا چند مورد از معالجات کمکی زیر را شامل شود :
مسئول Naturopathic از معالجات طبیعی استفاده می کند تا به بیمار کمک کند با درد مبارزه کند و عوارض جانبی تجویزات مربوط به درد را مدیریت کند.
تیم توانبخشی نقشی کلیدی در مدیریت درد سرطان واژن بازی می کند و این با استفاده از انواع فیزیوتراپی و نیز دیگر تکنیک ها برای بهبود حرکت و آزاد کردن اندروفین ها انجام می شود. ماده اخیر، حاصل سیستم ایمنی طبیعی دفاع در برابر درد است.
تیم طب ذهنی- جسمی برای آموزش ابزارهای ریلکسیشن دردسترس است تا برای کنترل درد به بیمار کمک کند و دلشوره و کوفتگی مرتبط با معالجات را کاهش دهد.
طب Naturopathic برای سرطان واژن
معالجات طبیعی می تواند به حمایت از توانایی بدن بیمار برای بهبود خود کمک کند و نیز به کم کردن عوارض جانبی درمان کمک کند. همچنین این معالجات می توانند در تقویت سیستم ایمنی و بهبود سلامت کلی بیمار کمک کنند.
هنگامی که بیمار به یک مرکز درمانی پیشرفته سرطان وارد می شود، یک مسئول naturopathic را ملاقات می کند که عضوی از تیم درمانی است. او تاریخچه پزشکی بیمار و نشانه هایی را که بیمار دارد، بررسی می کند. همچنین نوع سرطان واژن و نیز معالجات قبلی و فعلی مورد توجه قرار خواهد گرفت.
درمانگر naturopathic اهداف کار را شرح خواهد داد که براساس موارد زیر استوار است:
پشتیبانی از سوخت و ساز و گوارش طبیعی برای بهینه کردن تغذیه بیمار درخلال درمان سرطان واژن
مدیریت هرگونه عوارض جانبی درمان سرطان از قبیل تهوع و کوفتگی
تقویت عملکرد ایمنی بدن
پشتیبانی از سلامت دراز مدت بیمار
آسان کردن عوارض جانبی
مسئول طب naturopathic اطلاعات فراگیری از همه درمان های سرطان دارد. درخلال درمان سرطان واژن، مسئول تغذیه راهکارهایی را برای کاهش عوارض جانبی پیش بینی شده معالجات بعدی پیشنهاد خواهد کرد.
عوارض جانبی متداول شیمی درمانی و جراحی و دیگر معالجات سرطان واژن می تواند شامل اینها باشد: مشکلات گوارشی، حالت به اصطلاح “گرگرفتن” و نیز کوفتگی. یک برنامه naturopathic ویژه بیمار تهیه خواهد شد که هدف از آن، کاهش عوارض جانبی مرتبط با معالجات می باشد.
طب ذهنی- جسمی برای سرطان واژن
در مراکز درمان سرطان بر این باور هستند که قوی نگه داشتن ذهن و جسم بیمار درخلال معالجات سرطان بسیار مهم است.
بسیاری از زنانی که سرطان واژن دارند، با ناراحتی های مربوط به سرطان و درمان آن دست به گریبان هستند. ممکنست که بیمار احساسات متنوعی شامل افسردگی، دلشوره، خشم و ترس داشته باشد. تاثیر این سرطان بر روی قدرت باروی و تمایلات جنسی، نگرانی های متداول مربوط به سرطان واژن می باشد
برنامه های طب ذهنی- جسمی
درمانگرهای طب ذهنی- جسمی، ارتباط نیرومندی را که بین ذهن، بدن و روح وجود دارد، بین بیماری و استرس وجود دارد و بین امید و سلامتی وجود دارد را می دانند. آنها با بیمار کار می کنند تا سلامت و راحتی زندگی او را افزایش دهند.
خدمات طب ذهنی- جسمی که دردسترس بیمار و خانواده او قرار دارد، اینها هستند :
مشاوره های فردی، زوجی و خانوادگی- درمانگر طب ذهنی- جسمی، گزینه های موجود ازجمله گروه های پشتیبانی، مشاوره و خدمات درمانی فردی را به بیمار معرفی می کند.
تصویر سازی ذهنی- یک تکنیک ریلکسیشن است که به بیماران استفاده از تصاویر ذهنی مثبت را برای مدیریت استرس و اختلالات فیزیکی آموزش می دهد. تصویر سازی ذهنی را می توان برای کمک به بیمارانی که با درد، تهوع و دلشوره بسر می برند، بکار برد و نیز از آن برای پشتیبانی سیستم ایمنی بدن بهره گرفت.
آموزش تنفس عمیق- درمانگر طب ذهنی- جسمی با هر بیمار برای آموزش تنفس عمیق، ریلکسیشن و مدیریت استرس کار می کند.
خنده درمانی- جلسات خنده درمانی، مکان امنی را برای بیمارانی فراهم می سازد که می توانند بخندند. پژوهش ها نشان داده است که این نوع از طب ذهنی- جسمی می تواند استرس را کاهش دهد، درد را بهبود بخشد و فشار خون را متعادل کند.
انرژی درمانی- یک تمرین ملایم و دردسترس می باشد که از تکنیک های ویژه ای برای کمک به برگرداندن انرژی بدن و متعادل ساختن آن بهره می گیرد، توانایی بیمار را برای بهبود یافتن تقویت می کند، استرس را کم می کند و آرامش ذهنی را افزایش می دهد.
Qigong- این هنر مداوای مربوط به چین باستان از یک سری حرکت های نرم و روان بهره می گیرد تا ذهن و بدن را متمرکز کند. تصور می شود که Qigong به کاهش استرس کمک می کند، نیروی حیاتی ایجاد می کند و سیستم ایمنی بدن را تقویت می کند. حرکت های نرم، گردش مایع لنفاوی را در بدن افزایش می دهد که این به ویژه برای بیمارانی که سرطان پیشرفته واژن دارند، مهم است و برای جلوگیری از تورم ساق پاها (lymphedema) لازمست.
درمانگرهای ذهنی- جسمی با تیم درمان همکاری نزدیکی می کنند و در تصمیم گیری ها به بیمار کمک می کنند. آنها همچنین می توانند بیمار را به مسئولین درمانی، گروه های پشتیبان و نیز خدمات مشاوره ای در خانه بیمار و پس از بازگشت او، پیوند دهند.
توانبخشی برای سرطان واژن
سرطان واژن و درمان آن می تواند بر روی عملکرد فیزیکی بیمار تاثیرگذار باشد. تیم توانبخشی به بیمار کمک می کند تا نیرو و پایداریش را تقویت کند، اعتماد به نفس خود را دوباره بدست آورد، استرس خود را کاهش دهد و انرژی مورد نیاز برای فعالیت های لازم درخلال درمان سرطان واژن را حفظ کند.
تیم توانبحشی ممکنست شامل فیزیوتراپیست ها، آسیب شناس های گفتاری و ماساژورهای درمانی باشد.
فیزیوتراپی
فیزیوتراپیست ها به عنوان بخشی از برنامه درمان سرطان واژن می توانند به طراحی برنامه ورزشی ویژه بیمار کمک کنند، برنامه ای که تمرینات رنج حرکتی را با ورزش های مقاومتی سبک ترکیب می کند تا خستگی بیمار را به حداقل برساند و عملکرد فیزیکی او را بهینه سازد.
همچنین فیزیوتراپی پس از جراحی نیز از بیمار پشتیبانی می کند تا بتوان از یک ریکاروی کارآ و ایمن در حین معالجات مداوم، مطمئن شد. فیزیوتراپیست ها بیمار را تشویق می کنند تا پس از جراحی، هرچه زودتر تحرک خود را بدست آورند.
آسیب شناسی گفتاری
بسیاری از بیماران سرطان واژن که شیمی درمانی می گیرند، لازمست تا از منافع آسیب شناسی گفتاری و زبانی بهره مند شوند. فیزیوتراپیست ها بر روی مشکلاتی از قبیل خشکی دهان، مشکل در بلع غذا، تغییر صدا و تغییرات شناختی که ناشی از شیمی درمانی می باشد، تمرکز می کنند.
ماساژ درمانی
درمانگرهای ماساژور می توانند به کاهش درد مربوط به سرطان کمک کنند.
طب سوزنی و Auriculotherapy
یک نوع درمان توانبخشی بدون درد و غیر مخرب است که از تحریک لاله گوش استفده می کند که این می تواند در کاهش عوارض جانبی ناشی از معالجات کمک کند، عوارضی از قبیل درد، تهوع و یا کوفتگی.
 توصیه1: به اندازه کافی آب بنوشید.
توصیه1: به اندازه کافی آب بنوشید.



 انواع سرطان حلق
انواع سرطان حلق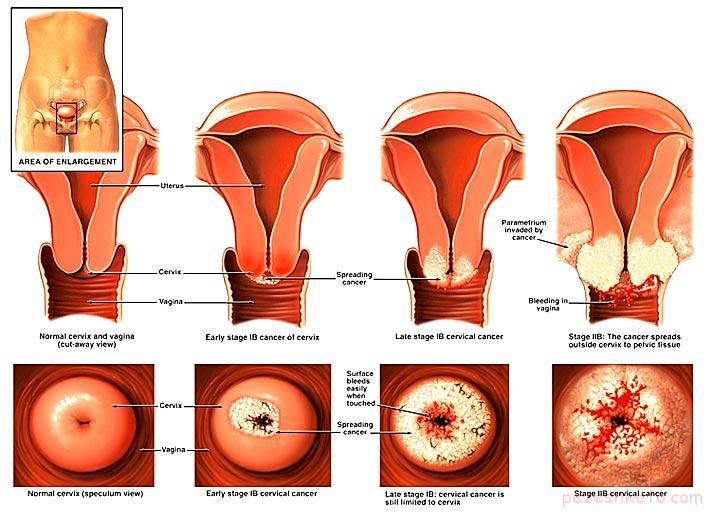
 می توان روش های گوناگونی برای درمان سرطان واژن بکار برد :
می توان روش های گوناگونی برای درمان سرطان واژن بکار برد :